మీ ఊపిరితిత్తులలో మార్పులు, లింఫోమా చికిత్స సమయంలో లేదా తర్వాత సంభవించవచ్చు. చికిత్స యొక్క దుష్ప్రభావం ఫలితంగా మీ ఊపిరితిత్తులలో మార్పులను అంటారు ఊపిరితిత్తుల విషపూరితం. ఈ మార్పులు మీ ఫిట్నెస్ మరియు శ్వాస సామర్థ్యాన్ని ప్రభావితం చేస్తాయి. మీరు చికిత్సకు ముందు చేసిన దానికంటే సులభంగా శ్వాస తీసుకోవచ్చు లేదా మీ ఫిట్నెస్ మునుపటిలా లేదు.
ఈ వెబ్పేజీ ఎలాంటి మార్పులు సంభవించవచ్చు, ఎందుకు జరుగుతాయి మరియు వాటిని ఎలా నిర్వహించాలి అనే సమాచారాన్ని అందిస్తుంది.
మన ఊపిరితిత్తులు ఏమి చేస్తాయి?
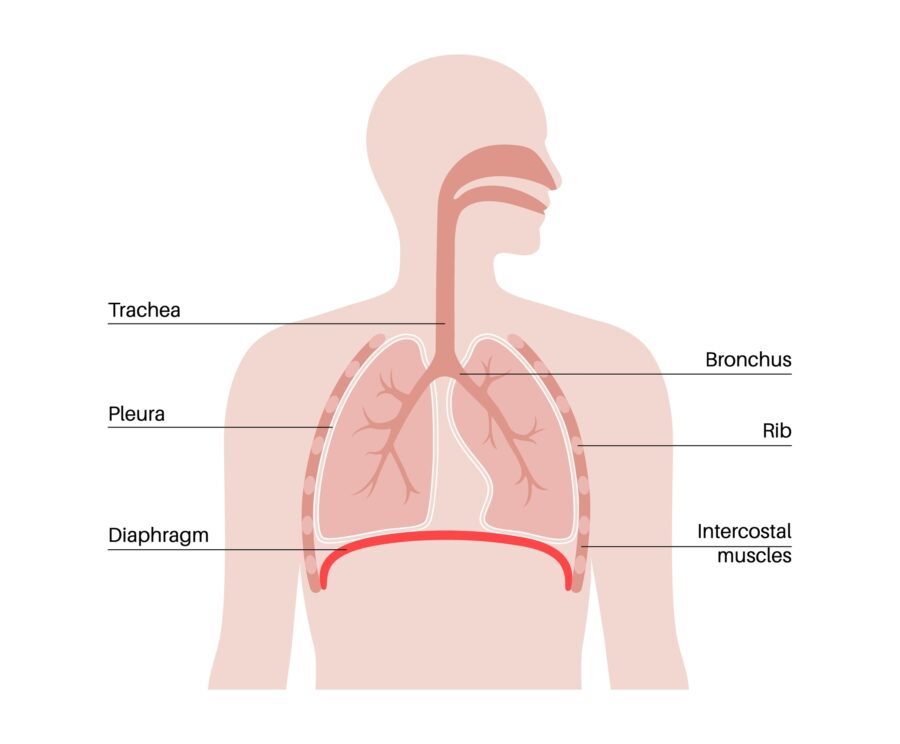
మన ఊపిరితిత్తులు శ్వాస తీసుకోవడానికి సహాయపడే అవయవాలు. మనం ఊపిరి పీల్చుకున్నప్పుడు అవి విస్తరిస్తాయి మరియు మనం ఊపిరి పీల్చుకున్నప్పుడు కుంచించుకుపోతాయి. మన ఊపిరితిత్తులలోనే మన ఎర్ర రక్త కణాలపై ఉన్న హీమోగ్లోబిన్ మన శరీరంలోని మిగిలిన భాగాలకు ఆక్సిజన్ను అందజేస్తుంది మరియు ఎర్ర కణాలు మనకు ఊపిరి పీల్చుకోవడానికి కార్బన్ డయాక్సైడ్ వంటి వ్యర్థ పదార్థాలను వదిలివేస్తాయి.
మనకు రెండు ఊపిరితిత్తులు ఉన్నాయి, ఒకటి మన ఛాతీకి కుడి వైపున మరియు ఒకటి ఎడమ వైపున. మన గుండె కూడా మన ఛాతీకి ఎడమ వైపున ఉన్నందున, ఎడమ ఊపిరితిత్తు కుడివైపు కంటే కొంచెం చిన్నదిగా ఉంటుంది. మన కుడి ఊపిరితిత్తులో 3 విభాగాలు (లోబ్స్ అని పిలుస్తారు) మరియు ఎడమ ఊపిరితిత్తులో 2 లోబ్లు మాత్రమే ఉంటాయి.
మన ఊపిరితిత్తుల ఇతర విధులు
మనం మాట్లాడటానికి మరియు మన స్వరాన్ని నియంత్రించడానికి మన ఊపిరితిత్తుల నుండి వచ్చే గాలి అవసరం.
ఇన్ఫెక్షన్ మరియు వ్యాధిని సృష్టించే జెర్మ్స్ నుండి మనల్ని రక్షించడంలో మన ఊపిరితిత్తులు ముఖ్యమైన పాత్ర పోషిస్తాయి. మన ఊపిరితిత్తులలోని బి-సెల్ లింఫోసైట్లు అనే యాంటీబాడీని ఉత్పత్తి చేస్తాయి ఇమ్యునోగ్లోబులిన్ ఎ, ఇది శ్వాసకోశ ఇన్ఫెక్షన్లతో పోరాడటానికి సహాయపడుతుంది.
మన ఊపిరితిత్తులు కూడా ఒక రకమైన శ్లేష్మాన్ని ఉత్పత్తి చేస్తాయి, అవి ఇన్ఫెక్షన్కు కారణమయ్యే సూక్ష్మక్రిములను ట్రాప్ చేసి చంపుతాయి.
మనం ఊపిరి పీల్చుకున్నప్పుడు కార్బన్ డై ఆక్సైడ్ను తొలగించడం ద్వారా మన ఊపిరితిత్తులు మన శరీరం చాలా ఆమ్లంగా మారకుండా ఆపడానికి సహాయపడతాయి. స్వల్పకాలంలో, మన శరీరాలు చాలా ఆమ్లంగా మారినట్లయితే, మనం వీటిని కలిగి ఉండవచ్చు:
- వేగవంతమైన గుండె కొట్టుకోవడం
- అలసట మరియు బలహీనత
- మైకము
- గందరగోళం
- వికారం మరియు వాంతులు లేదా ఆకలి లేకపోవడం.
అయినప్పటికీ, మన శరీరాలు చాలా కాలం పాటు చాలా ఆమ్లంగా ఉంటే, మనకు కొన్ని పరిస్థితులు మరియు వ్యాధుల ప్రమాదం ఎక్కువగా ఉంటుంది:
- దంత క్షయం
- క్యాన్సర్
- గుండె వ్యాధి
- అలెర్జీలు
- మన గొంతు లేదా పొట్టకు నష్టం
- ఊబకాయం
- మన నాడీ వ్యవస్థ, గుండె లేదా కండరాలతో సమస్యలు.
ఊపిరితిత్తుల మార్పులకు కారణమేమిటి?
కొన్ని లింఫోమాలు మరియు లింఫోమా చికిత్సలు మీ ఊపిరితిత్తులలో మార్పులకు కారణమవుతాయి.
లింఫోమా
ప్రాథమిక మెడియాస్టినల్ లింఫోమా మీ ఛాతీ (మీడియాస్టినమ్) మధ్యలో మొదలవుతుంది మరియు మీ ఊపిరితిత్తులను ప్రభావితం చేయవచ్చు. హాడ్కిన్ లింఫోమా ఉన్న చాలా మంది వ్యక్తులు వారి మెడియాస్టినమ్లో కూడా దీనిని ప్రారంభించవచ్చు. మరియు ఇతరులకు లింఫోమా ఉండవచ్చు, అది ఛాతీకి వ్యాపిస్తుంది లేదా మీ ఊపిరితిత్తులపై ఒత్తిడి తెస్తుంది. కొన్ని లింఫోమాలు మీ ఊపిరితిత్తులలో కూడా ప్రారంభమవుతాయి.
ఈ లింఫోమాలు మీ ఊపిరితిత్తులపై ఒత్తిడి తెచ్చేంత పెద్దవిగా ఉంటే వాటిని ప్రభావితం చేయవచ్చు మరియు మీరు ఊపిరి పీల్చుకున్నప్పుడు పూర్తిగా విస్తరించకుండా లేదా మీరు ఊపిరి పీల్చుకున్నప్పుడు సంకోచించకుండా ఆపవచ్చు. మీ లింఫోమా మీ ఊపిరితిత్తులలో ఉంటే, అది వారు పని చేసే విధానాన్ని ప్రభావితం చేయవచ్చు.
పల్మనరీ టాక్సిసిటీని కలిగించే చికిత్సలు
అనేక లింఫోమాస్తో పోరాడడంలో కీమోథెరపీ చాలా ప్రభావవంతంగా ఉన్నప్పటికీ, కొన్ని కీమోథెరపీ మందులు పల్మనరీ టాక్సిసిటీలను కేస్ చేయగలవు.
బ్లోమైసిన్
Bleomycin అనేది సాధారణంగా హాడ్కిన్ లింఫోమా చికిత్సకు ఉపయోగించే కీమోథెరపీ అరుదుగా ఊపిరితిత్తుల మార్పులకు కారణమవుతుంది. అయితే, బ్లీమైసిన్కు సంబంధించిన పల్మనరీ టాక్సిసిటీ ప్రమాదం మీరు ఇలా ఉంటే పెరుగుతుంది:
- సుమారు XNUM సంవత్సరాల క్రితం
- పొగ
- ఇతర ఊపిరితిత్తుల పరిస్థితులు ఉన్నాయి
- మీ మూత్రపిండాలతో సమస్యలు ఉన్నాయి.
అధిక మోతాదు ఆక్సిజన్ తరచుగా ఆసుపత్రులలో లేదా స్కూబా డైవింగ్ సమయంలో ఉపయోగించబడుతుంది. ఆసుపత్రిలో ఆక్సిజన్ అవసరమైతే, మీరు అధిక మోతాదు ఆక్సిజన్ కంటే వైద్య గాలిని అందించవచ్చు. నిర్ధారించుకోండి, మీరు మీరు బ్లీమైసిన్ని కలిగి ఉన్నారని మీ వైద్యులు మరియు నర్సులకు ఎల్లప్పుడూ తెలియజేయండి, మీరు చాలా సంవత్సరాల క్రితం దానిని కలిగి ఉన్నప్పటికీ. మీకు అధిక మోతాదు ఆక్సిజన్ ఇవ్వబడలేదని నిర్ధారించుకోవడానికి వారు ఆక్సిజన్ను అలెర్జీగా జాబితా చేస్తారు.
మీరు ఎప్పుడైనా మీతో కమ్యూనికేట్ చేయలేని పరిస్థితిలో ఉన్నట్లయితే, మీరు అధిక మోతాదు ఆక్సిజన్ను కలిగి ఉండలేరని ప్రజలకు తెలియజేయడానికి కార్డ్ని తీసుకెళ్లడం లేదా రిస్ట్ బ్యాండ్ లేదా బ్రాస్లెట్ని కలిగి ఉండటం మంచిది.
Bleomycin సాధారణంగా కెమోథెరపీ ప్రోటోకాల్స్ ABVD మరియు eBEACOPPలో ఉపయోగించబడుతుంది.
ఇతర కీమోథెరపీలు
పల్మనరీ టాక్సిసిటీని కలిగించే ఇతర కీమోథెరపీలు క్రింద ఇవ్వబడ్డాయి. అయినప్పటికీ, ఈ దుష్ప్రభావాలు చాలా అరుదుగా ఉంటాయని గుర్తుంచుకోవడం ముఖ్యం, మరియు చికిత్సలు పొందుతున్న చాలా మంది వ్యక్తులు పల్మనరీ టాక్సిసిటీని అభివృద్ధి చేయరు.
- మెథోట్రెక్సేట్
- జెమ్సిటాబైన్
- బుసల్ఫాన్
- కార్ముస్టిన్
- మెల్ఫలాన్
- సైక్లోఫాస్ఫామైడ్
- క్లోరాంబుసిల్
- సైటారాబైన్
- సిస్ప్లాటిన్ లేదా కార్బోప్లాటిన్ వంటి ప్లాటినం ఆధారిత రసాయనాలు.
బ్లీమైసిన్ మాదిరిగా కాకుండా, మీ పల్మనరీ టాక్సిసిటీ వేరొక రకమైన కీమోథెరపీ వల్ల సంభవించినట్లయితే, మీరు అదనపు ప్రమాదం లేకుండా అవసరమైతే అధిక మోతాదు ఆక్సిజన్ను ఉపయోగించగలరు.
రేడియోథెరపీ మీ ఛాతీ, మెడియాస్టినమ్ లేదా ఊపిరితిత్తులకు రేడియోధార్మికత పల్మనరీ టాక్సిసిటీల ప్రమాదాన్ని పెంచుతుంది. మీరు కూడా కీమోథెరపీని కలిగి ఉంటే లేదా కలిగి ఉంటే ప్రమాదం ఎక్కువగా ఉంటుంది.
కొన్ని ఇమ్యునోథెరపీలు పల్మనరీ టాక్సిసిటీలను కూడా కలిగిస్తాయి. వీటిలో రిటుక్సిమాబ్, ఒబినుటుజుమాబ్ మరియు బ్రెంట్క్సిమాబ్ వెడోటిన్ వంటి లింఫోమా చికిత్సలో సాధారణంగా ఉపయోగించే మోనోక్లోనల్ యాంటీబాడీస్ ఉన్నాయి.
పెంబ్రోలిజుమాబ్ మరియు నివోలుమాబ్ వంటి రోగనిరోధక తనిఖీ కేంద్రం నిరోధకాలు మీ ఊపిరితిత్తులలో రోగనిరోధక ప్రతిచర్యను కలిగిస్తాయి, దీని ఫలితంగా మీ రోగనిరోధక వ్యవస్థ మీ ఊపిరితిత్తులలోని కణాలను మీ కళగా గుర్తించదు. కాబట్టి బదులుగా, మీ రోగనిరోధక వ్యవస్థ ఈ కణాలను ఒక సూక్ష్మక్రిమిగా చూడవచ్చు మరియు వాటిపై దాడి చేయవచ్చు. ఈ రకమైన ప్రతిచర్యలు ఇతర చికిత్సల వల్ల కలిగే పల్మనరీ టాక్సిసిటీల నుండి భిన్నంగా చికిత్స చేయబడాలి మరియు సాధారణంగా రోగనిరోధక ప్రతిచర్యను ఆపడానికి స్టెరాయిడ్లను కలిగి ఉంటాయి.
ఊపిరితిత్తుల మార్పుల లక్షణాలు
మీరు మీ డాక్టర్ లేదా నర్సుకు అన్ని కొత్త లేదా అధ్వాన్నమైన లక్షణాలను నివేదించాలి, తద్వారా వారు మిమ్మల్ని అంచనా వేయగలరు. అనేక సందర్భాల్లో, మీకు ఎటువంటి చికిత్స అవసరం లేకపోవచ్చు కానీ మీరు అలా చేస్తే, చికిత్స ఆలస్యం చేయడం చాలా త్వరగా తీవ్రంగా మారుతుంది. అనేక ఊపిరితిత్తుల విషపూరితం తాత్కాలికంగా ఉండవచ్చు మరియు అవసరం లేదు, లేదా స్వల్పకాలిక చికిత్స మాత్రమే. అరుదుగా, పల్మనరీ టాక్సిసిటీలు శాశ్వత ఆరోగ్య స్థితిగా మారే శాశ్వత ప్రభావాలను కలిగి ఉంటాయి.
పల్మనరీ టాక్సిసిటీలతో మీరు అనుభవించే లక్షణాలు:
- శ్వాస తీసుకోవడంలో ఇబ్బంది
- కారణం లేకుండా ఊపిరి ఆడకపోవడం
- గురక లేదా ధ్వనించే శ్వాస
- మీ వాయిస్లో మార్పులు లేదా మాట్లాడటం కష్టం
- మైకము లేదా గందరగోళం
- మీ చర్మం కింద జలదరింపు
- దగ్గు
- ఛాతి నొప్పి
- మీ పెదవులు, వేళ్లు లేదా కాలి చుట్టూ నీలిరంగు రంగు
- ఉబ్బసం లేదా క్రానిక్ అబ్స్ట్రక్టివ్ పల్మనరీ డిసీజ్ (COPD) వంటి ఏవైనా ఊపిరితిత్తుల పరిస్థితులను మరింత దిగజార్చడం.
మీ వైద్యుడిని ఎప్పుడు చూడాలి
మీరు పైన పేర్కొన్న లక్షణాలు ఏవైనా ఉంటే సమీక్ష కోసం మీ వైద్యుడిని సంప్రదించండి. మీరు మీ GP (స్థానిక వైద్యుడు) లేదా మీ హేమటాలజిస్ట్ ఆఫ్ ఆంకాలజిస్ట్ని చూస్తున్నట్లయితే, వారికి ఏమి తెలియజేయండి:
- మీరు పొందుతున్న లక్షణాలు, అవి ప్రారంభమైనప్పుడు మరియు అవి అధ్వాన్నంగా ఉంటే,
- మీరు ఏ చికిత్స పొందుతున్నారు మరియు మీరు చివరిగా ఎప్పుడు పొందారు.
మీకు 38 డిగ్రీలు లేదా అంతకంటే ఎక్కువ ఉష్ణోగ్రత ఉంటే, మీకు ఛాతీ నొప్పి ఉంటే, మీరు చాలా శ్వాస తీసుకోవడంలో ఇబ్బందిగా ఉంటే లేదా మీరు చాలా అనారోగ్యంగా ఉంటే అంబులెన్స్కు కాల్ చేయండి లేదా మీ సమీప అత్యవసర విభాగానికి వెళ్లండి.
ఊపిరితిత్తుల మార్పులను ఎలా నిర్ధారిస్తారు?
మీ డాక్టర్ శారీరక పరీక్ష చేసి మీ ఊపిరితిత్తులను వింటారు. మీరు చివరిసారిగా ఎప్పుడు చికిత్స పొందారు మరియు మీరు ఏ చికిత్స పొందారు, ఇటీవలి రక్త పరీక్షలు మరియు మీరు తీసుకునే ఇతర మందులు వంటి ఇతర అంశాలను వారు చూస్తారు. వారు పూర్తి చిత్రాన్ని కలిగి ఉన్న తర్వాత, మీకు ఏ అదనపు పరీక్షలు అవసరమో వారు నిర్ణయిస్తారు. వీటిలో ఇవి ఉండవచ్చు:
- ఛాతీ ఎక్స్-రే
- మీ ఛాతీ యొక్క CT లేదా MRI
- కఫం పరీక్ష
- పల్మనరీ ఫంక్షన్ పరీక్ష
- bronchoscopy
- రక్త పరీక్షలు.
ఊపిరితిత్తుల మార్పులకు చికిత్స
పల్మనరీ టాక్సిసిటీ మరియు ఇతర ఊపిరితిత్తుల మార్పులకు చికిత్స మీరు చేసిన చికిత్స రకం, మీ లక్షణాల తీవ్రత మరియు సంభవించిన ఊపిరితిత్తుల మార్పుల రకంపై ఆధారపడి ఉంటుంది.
చికిత్సల నుండి పల్మనరీ టాక్సిసిటీ
మీ చికిత్సల వల్ల కలిగే పల్మనరీ టాక్సిసిటీ ఫలితంగా ఊపిరితిత్తులలో మార్పులు సంభవించినప్పుడు, మీరు వీటిని అందించవచ్చు:
- స్టెరాయిడ్లు, యాంటిహిస్టామైన్లు, వెంటోలిన్ లేదా సల్బుటమాల్ వంటి మందులు. ఔషధం ఒక టాబ్లెట్గా, ఇంట్రావీనస్గా (మీ సిరలోకి), పఫర్ లేదా నెబ్యులైజర్గా (ఊపిరి పీల్చుకోవడానికి) ఆదేశించబడవచ్చు.
- యాంటీబయాటిక్స్, యాంటీ ఫంగల్ లేదా యాంటీవైరల్ మెడిసిన్ మీరు కలిగి ఉంటే లేదా ఊపిరితిత్తుల ఇన్ఫెక్షన్ వచ్చే ప్రమాదం ఉంటే.
- ఛాతీ ఫిజియోథెరపీ మరియు వ్యాయామాలు
- తదుపరి చికిత్సలకు ముందు అదనపు సమయం.
లింఫోమా నుండి ఊపిరితిత్తుల మార్పులు
మీ ఛాతీ లేదా ఊపిరితిత్తులలో లింఫోమా ఫలితంగా సంభవించే ఊపిరితిత్తుల మార్పులు పల్మనరీ టాక్సిసిటీకి భిన్నంగా నిర్వహించబడతాయి. మీ ఊపిరితిత్తుల మార్పులకు లింఫోమా కారణమైనప్పుడు, మీ ఊపిరితిత్తులపై లేదా మీ ఊపిరితిత్తులలో ఒత్తిడిని నిరోధించడానికి లింఫోమాను కుదించడం చికిత్స. దీని అర్థం, లింఫోమాను తొలగించడానికి లేదా కుదించడానికి మీకు కీమోథెరపీ, రేడియేషన్ లేదా శస్త్రచికిత్స వంటి చికిత్స అవసరం.
లింఫోమా చిన్నదిగా లేదా తొలగించబడినప్పుడు మీ ఊపిరితిత్తులు మళ్లీ సరిగ్గా పనిచేయడం ప్రారంభించి, మీ లక్షణాలను మెరుగుపరుస్తాయి.
ఊపిరితిత్తుల మార్పులతో జీవించడం
ఊపిరితిత్తుల మార్పులు శాశ్వతంగా మారినప్పుడు అది మీ జీవితంలోని అనేక ప్రాంతాలను ప్రభావితం చేస్తుంది. కోలుకోవడానికి మరియు మీ కొత్త సామర్థ్యం ఏమిటో మరియు మీ పరిమితుల్లో ఎలా జీవించాలో తెలుసుకోవడానికి కొంత సమయం పట్టవచ్చు. మీరు తీసుకోవలసిన కొత్త మందులు లేదా ఆసుపత్రిలో అదనపు అపాయింట్మెంట్లు ఉండవచ్చు.
ఊపిరితిత్తుల మార్పులతో మీ జీవన నాణ్యతను మెరుగుపరచడానికి మీరు చేయగలిగేవి:
- ఈ మార్పుల కారణంగా మీరు కలిగి ఉన్న భయం, ఆందోళన లేదా అదనపు ఒత్తిడిని ఎదుర్కోవడంలో సహాయపడటానికి మీ GP నుండి మానసిక ఆరోగ్య ప్రణాళికను పొందండి.
- మీ స్థానిక GPతో GP నిర్వహణ ప్రణాళికను పొందండి. ఈ ప్లాన్లు మీకు 5 అనుబంధ ఆరోగ్య అపాయింట్మెంట్లను అందించగలవు లేదా మీకు చాలా తక్కువ ఖర్చుతో ఉంటాయి. వీరిలో డైటీషియన్, వ్యాయామ శరీరధర్మ శాస్త్రవేత్త, ఫిజియోథెరపిస్ట్, ఆక్యుపేషనల్ థెరపిస్ట్ మరియు మరిన్ని ఉండవచ్చు.
- మీ ఎత్తుకు తగిన బరువును ఆరోగ్యంగా ఉంచుకోండి. మీరు తక్కువ లేదా అధిక బరువుతో ఉన్నట్లయితే లేదా ఆరోగ్యకరమైన ఆహారం గురించి మరింత తెలుసుకోవాలనుకుంటే డైటీషియన్ దీనికి సహాయం చేయవచ్చు.
- క్రమం తప్పకుండా వ్యాయామం చేయండి - వ్యాయామ శరీరధర్మ శాస్త్రవేత్త మీరు ఆనందించే మరియు నిర్వహించగలిగే వ్యాయామ దినచర్యను రూపొందించడంలో మీకు సహాయపడగలరు.
- ఊపిరితిత్తుల బలపరిచే వ్యాయామాల కోసం ఫిజియోథెరపిస్ట్ని చూడండి.
- మీ ఊపిరితిత్తులపై తక్కువ ఒత్తిడితో రోజువారీ జీవన కార్యకలాపాలను నిర్వహించడంలో వారు మీకు ఎలా సహాయపడగలరో చూడడానికి వృత్తి చికిత్సకుడు మీ ఇల్లు మరియు కార్యకలాపాలను సమీక్షించండి.
సారాంశం
- ఊపిరితిత్తుల మార్పులు మీ లింఫోమా యొక్క లక్షణంగా లేదా చికిత్స యొక్క దుష్ప్రభావంగా జరగవచ్చు.
- మీ చికిత్సల వల్ల కలిగే ఊపిరితిత్తుల మార్పులను పల్మనరీ టాక్సిసిటీ అంటారు.
- ఊపిరితిత్తుల విషపూరితం చాలా అరుదు మరియు తాత్కాలికంగా లేదా శాశ్వతంగా ఉండవచ్చు.
- మీ వైద్యుడికి అన్ని కొత్త లేదా అధ్వాన్నమైన లక్షణాలను నివేదించండి. మీరు ఏ చికిత్స తీసుకున్నారో, మీరు చివరిసారిగా ఎప్పుడు చికిత్స పొందారో మరియు వారికి తెలియజేయండి ఎల్లప్పుడూ మీకు ఉంటే మీ వైద్యులు మరియు నర్సులకు చెప్పండి ఎప్పుడూ బ్లీమైసిన్ లేదా పెంబ్రోలిజుమాబ్ లేదా నివోలుమాబ్ వంటి ఇమ్యూన్ చెక్పాయింట్ ఇన్హిబిటర్ కలిగి ఉన్నారు.
- మీకు 38° డిగ్రీలు లేదా అంతకంటే ఎక్కువ ఉష్ణోగ్రత ఉంటే, ఛాతీ నొప్పి ఉంటే, చాలా శ్వాస తీసుకోవడంలో లేదా చాలా అనారోగ్యంగా ఉంటే అంబులెన్స్కు కాల్ చేయండి.
- మీ ఊపిరితిత్తుల మార్పులను నిర్వహించడానికి మీరు శ్వాసకోశ వైద్యుడు అని పిలువబడే మరొక వైద్యుడిని చూడవలసి ఉంటుంది.
- చికిత్స మీరు కలిగి ఉన్న మార్పుల రకం, మీ లక్షణాలు మరియు మీరు చేసిన చికిత్సపై ఆధారపడి ఉంటుంది.
- మీరు ఊపిరితిత్తులలో దీర్ఘకాలిక మార్పులు కలిగి ఉంటే లేదా మీ ఊపిరితిత్తుల మార్పులు తాత్కాలికమైనప్పటికీ అదనపు సహాయం కావాలనుకుంటే మానసిక ఆరోగ్య ప్రణాళిక మరియు GP నిర్వహణ ప్రణాళికను చేయడానికి మీ GPని పొందండి.
- మీరు మీ లక్షణాల గురించి మాట్లాడాలనుకుంటే లేదా మరింత సమాచారం కావాలనుకుంటే మా లింఫోమా కేర్ నర్సులకు కాల్ చేయండి. సంప్రదింపు వివరాల కోసం స్క్రీన్ దిగువన ఉన్న మమ్మల్ని సంప్రదించండి బటన్పై క్లిక్ చేయండి.

