లింఫోమాకు చికిత్స పొందడం అనేది తరచుగా ప్రాణాలను రక్షించే నిర్ణయం. అయినప్పటికీ, ఇది తరువాత జీవితంలో రెండవ క్యాన్సర్ను అభివృద్ధి చేసే ప్రమాదంలో మిమ్మల్ని ఉంచుతుంది. చాలా సందర్భాలలో మీరు మీ లింఫోమా చికిత్స ప్రారంభించిన తర్వాత 10 సంవత్సరాల కంటే ఎక్కువ రెండవ క్యాన్సర్ సంభవించవచ్చు. చాలా అరుదైన సందర్భాల్లో ఇది ముందుగానే జరగవచ్చు.
బలహీనమైన రోగనిరోధక వ్యవస్థ, కీమోథెరపీ మరియు రేడియేషన్ థెరపీ మీ ప్రారంభ లింఫోమాకు భిన్నమైన రెండవ క్యాన్సర్ ప్రమాదాన్ని పెంచుతాయి. ఇతర చికిత్సలు కూడా మీ ప్రమాదాన్ని పెంచుతాయి.
చికిత్స పొందిన ప్రతి ఒక్కరూ రెండవ క్యాన్సర్ను పొందలేరు, కానీ ప్రమాదం గురించి తెలుసుకోవడం చాలా ముఖ్యం కాబట్టి మీరు మీ ఆరోగ్యాన్ని నిర్వహించవచ్చు మరియు ముందుగానే వైద్య సలహా పొందవచ్చు. మీ జనరల్ ప్రాక్టీషనర్ (GP), హెమటాలజిస్ట్, ఆంకాలజిస్ట్ లేదా రేడియేషన్ ఆంకాలజిస్ట్తో రెగ్యులర్ చెకప్లను కలిగి ఉండటం అనేది ఏదైనా రెండవ క్యాన్సర్ను ముందుగానే గుర్తించి, అవసరమైనప్పుడు చికిత్స చేయబడుతుందని నిర్ధారించుకోవడంలో ముఖ్యమైన భాగం.
ఈ పేజీలో ఏమి చూడాలి, మీరు ఏ పరీక్షలు చేయించుకోవాలి మరియు కొత్త లక్షణాల గురించి వైద్యుడిని ఎప్పుడు చూడాలి అనే సమాచారాన్ని అందిస్తుంది.
రెండవ క్యాన్సర్ ఏమిటి
రెండవ క్యాన్సర్ మీ అసలు లింఫోమా లేదా CLL నిర్ధారణకు సంబంధం లేని కొత్త క్యాన్సర్ అభివృద్ధి. అది పునఃస్థితి కాదు లేదా పరివర్తన మీ లింఫోమా/CLL.
తిరిగి వచ్చిన లేదా రూపాంతరం చెందిన లింఫోమా గురించి మరింత సమాచారం కోసం, దిగువ లింక్లను క్లిక్ చేయండి.
రెండవ క్యాన్సర్ ఎందుకు వస్తుంది?
కొన్ని చికిత్సలు మీ రోగనిరోధక వ్యవస్థ పని చేసే విధానాన్ని మార్చడం ద్వారా పని చేస్తాయి, మరికొన్ని మీ కణాల DNAకి నేరుగా హాని కలిగిస్తాయి. ఇది చాలా ముఖ్యం ఎందుకంటే ఇది లింఫోమా కణాలను నాశనం చేయడానికి సహాయపడుతుంది. అయినప్పటికీ, మీ రోగనిరోధక వ్యవస్థ బలహీనపడవచ్చు లేదా DNA దెబ్బతినడం వల్ల మీ రోగనిరోధక వ్యవస్థ నుండి తప్పించుకుని, క్యాన్సర్గా మారే వరకు గుణించడం ద్వారా మరింత రోగ్ (దెబ్బతిన్న) కణాలకు దారితీయవచ్చు.
చాలా మందికి రెండవ క్యాన్సర్ రాదు. అయినప్పటికీ, మీ ప్రమాదాన్ని తెలుసుకోవడం చాలా ముఖ్యం, కాబట్టి మీరు సాధారణ స్క్రీనింగ్ను కలిగి ఉండవచ్చు మరియు ముందుగానే వైద్య సలహాను పొందవచ్చు.
కణాలు సాధారణంగా ఎలా పెరుగుతాయి?
సాధారణంగా కణాలు చాలా కఠినంగా నియంత్రించబడిన మరియు వ్యవస్థీకృత మార్గంలో పెరుగుతాయి మరియు గుణించబడతాయి. అవి ఒక నిర్దిష్ట మార్గంలో పెరగడానికి మరియు ప్రవర్తించేలా ప్రోగ్రామ్ చేయబడ్డాయి మరియు నిర్దిష్ట సమయాల్లో గుణించడం లేదా చనిపోతాయి.
కణాలు వాటికవే సూక్ష్మంగా ఉంటాయి – అంటే అవి చాలా చిన్నవిగా ఉండడం వల్ల మనం వాటిని చూడలేము. కానీ, అవి అన్నీ కలిసినప్పుడు అవి మన చర్మం, గోర్లు, ఎముకలు, జుట్టు, శోషరస గ్రంథులు, రక్తం మరియు శరీర అవయవాలతో సహా మన శరీరంలోని ప్రతి భాగాన్ని తయారు చేస్తాయి.
కణాలు సరైన మార్గంలో అభివృద్ధి చెందుతాయని నిర్ధారించుకోవడానికి అనేక తనిఖీలు మరియు బ్యాలెన్స్లు ఉన్నాయి. వీటిలో "రోగనిరోధక తనిఖీ కేంద్రాలు" ఉన్నాయి. రోగనిరోధక చెక్పాయింట్లు కణ పెరుగుదల సమయంలో పాయింట్లు, ఇక్కడ మన రోగనిరోధక వ్యవస్థ కణం సాధారణ, ఆరోగ్యకరమైన కణం అని "తనిఖీ చేస్తుంది".
సెల్ని తనిఖీ చేసి ఆరోగ్యంగా ఉన్నట్లు గుర్తించినట్లయితే, అది పెరుగుతూనే ఉంటుంది. అది వ్యాధిగ్రస్తులైతే, లేదా ఏదైనా విధంగా దెబ్బతిన్నట్లయితే, అది మరమ్మత్తు చేయబడుతుంది లేదా నాశనం చేయబడుతుంది (చనిపోతుంది), మరియు మన శోషరస వ్యవస్థ ద్వారా మన శరీరం నుండి తొలగించబడుతుంది.
- కణాలు గుణించినప్పుడు, దానిని అంటారు కణ విభజన.
- కణాలు చనిపోతే అంటారు అపోప్టొసిస్.
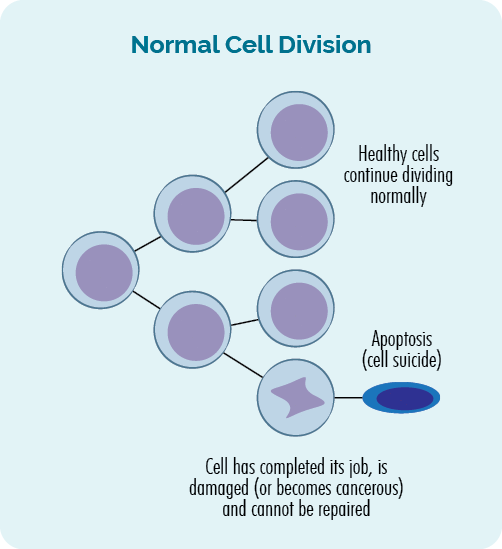
కణ విభజన మరియు అపోప్టోసిస్ యొక్క ఈ ప్రక్రియ మన DNAలోని జన్యువులచే నియంత్రించబడుతుంది మరియు మన శరీరంలో అన్ని సమయాలలో జరుగుతుంది. పనిని పూర్తి చేసిన లేదా పాడైపోయిన పాత వాటిని భర్తీ చేయడానికి మేము ప్రతిరోజూ ట్రిలియన్ల కణాలను తయారు చేస్తాము.
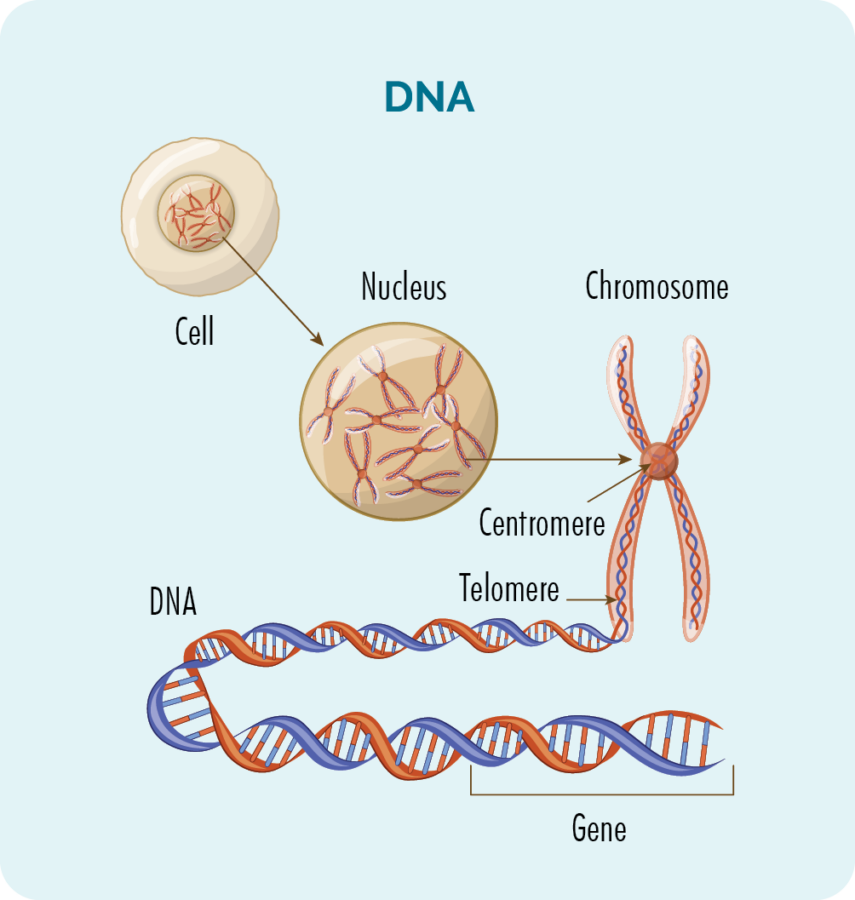
జన్యువులు మరియు DNA
ప్రతి కణం లోపల (ఎర్ర రక్త కణాలు మినహా) 23 జతల క్రోమోజోమ్లతో కూడిన కేంద్రకం ఉంటుంది.
క్రోమోజోమ్లు మన DNAతో రూపొందించబడ్డాయి మరియు మన DNA అనేక విభిన్న జన్యువులతో రూపొందించబడింది, ఇది మన కణాలు ఎలా పెరగాలి, గుణించాలి, పని చేయాలి మరియు చివరికి చనిపోవాలి అనేదానికి "వంటకాలను" అందిస్తాయి.
మన జన్యువులలో నష్టం లేదా పొరపాట్లు జరిగినప్పుడు క్యాన్సర్ వస్తుంది. లింఫోమాకు కొన్ని చికిత్సలు జన్యువులకు కొంత శాశ్వత నష్టాన్ని కలిగిస్తాయి.
కింది వీడియోలో మన జన్యువులు మరియు DNA దెబ్బతిన్నప్పుడు ఏమి జరుగుతుందో మరింత తెలుసుకోండి. ప్రోటీన్లు మరియు ప్రక్రియల యొక్క అన్ని పేర్ల గురించి ఎక్కువగా చింతించకండి, పేర్లు అవి చేసే వాటికి అంత ముఖ్యమైనవి కావు.
క్యాన్సర్ అంటే ఏమిటి?
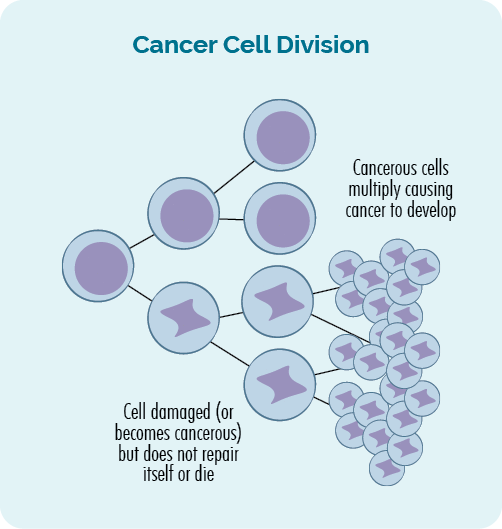
క్యాన్సర్ అనేది a జన్యుఈడ్పు వ్యాధి. మనలో నష్టం లేదా తప్పులు సంభవించినప్పుడు ఇది సంభవిస్తుంది జన్యుs, కణాల అసాధారణ, అనియంత్రిత పెరుగుదల ఫలితంగా.
కణాల యొక్క అనియంత్రిత మరియు అసాధారణ పెరుగుదల కొనసాగి, కణితిని ఏర్పరుచుకున్నప్పుడు లేదా మీ రక్తం లేదా శోషరస వ్యవస్థలో క్యాన్సర్ కణాల పెరుగుదల ఉన్నప్పుడు క్యాన్సర్ సంభవిస్తుంది.
మన DNAలోని ఈ మార్పులను కొన్నిసార్లు జన్యు ఉత్పరివర్తనలు లేదా జన్యు వైవిధ్యాలు అంటారు.
సెకండరీ క్యాన్సర్లు మీ మొదటి క్యాన్సర్కు నష్టం కలిగించే చికిత్స కారణంగా సంభవిస్తాయి - లింఫోమా లేదా CLL మీ DNA, జన్యువులు లేదా రోగనిరోధక వ్యవస్థకు కారణమవుతుంది.
ఏ రకమైన ద్వితీయ క్యాన్సర్ సంభవించవచ్చు?
లింఫోమా చికిత్సను కలిగి ఉండటం వలన మీకు ఏదైనా రకమైన క్యాన్సర్ వచ్చే ప్రమాదం కొంచెం ఎక్కువగా ఉంటుంది. అయినప్పటికీ, కొన్ని రెండవ క్యాన్సర్ల ప్రమాదం మీరు కలిగి ఉన్న చికిత్స రకం మరియు చికిత్స పొందుతున్న లింఫోమా యొక్క స్థానంపై ఎక్కువగా ఆధారపడి ఉండవచ్చు.
కీమోథెరపీతో చికిత్స రెండవ మీ ప్రమాదాన్ని పెంచుతుంది రక్త క్యాన్సర్ మైలోమా లేదా లుకేమియా వంటివి లేదా, మీకు హాడ్కిన్ లింఫోమా ఉంటే, మీరు నాన్-హాడ్కిన్ లింఫోమా యొక్క ఉప రకాన్ని అభివృద్ధి చేయవచ్చు. కార్ టి-సెల్ థెరపీ వల్ల టి-సెల్ లింఫోమా, లుకేమియా లేదా స్కిన్ క్యాన్సర్ అభివృద్ధి చెందే మీ ప్రమాదాన్ని పెంచవచ్చు, అయినప్పటికీ ప్రమాదం తక్కువగా ఉంటుందని నమ్ముతారు.
రేడియేషన్ చికిత్స తర్వాత రెండవ క్యాన్సర్ వచ్చే ప్రమాదం మీ శరీరంలోని రేడియేషన్ చికిత్స లక్ష్యంగా ఉన్న ప్రాంతానికి సంబంధించినది.
రెండవ క్యాన్సర్ల యొక్క అత్యంత సాధారణ రకాల ప్రమాదాల గురించి మరింత తెలుసుకోవడానికి దిగువ శీర్షికలపై క్లిక్ చేయండి.
చర్మ క్యాన్సర్లు కావచ్చు:
- బేసల్ సెల్ కార్సినోమాస్
- పొలుసుల కణ క్యాన్సర్
- పుట్టకరుపుల
- మెర్కెల్ సెల్ కార్సినోమాలు.
పురుషుల కంటే మహిళల్లో రొమ్ము క్యాన్సర్ చాలా సాధారణం, కానీ పురుషులు ఇప్పటికీ రొమ్ము క్యాన్సర్ను పొందవచ్చు. మీరు మీ ఛాతీకి రేడియేషన్ కలిగి ఉంటే, మీరు జీవితంలో తర్వాత రొమ్ము క్యాన్సర్ను అభివృద్ధి చేసే ప్రమాదం ఎక్కువగా ఉండవచ్చు.
మీరు 30 సంవత్సరాల వయస్సు నుండి మామోగ్రామ్ మరియు అల్ట్రాసౌండ్ వంటి వార్షిక తనిఖీలను కలిగి ఉండాలి లేదా మీరు లింఫోమా/CLLకి చికిత్స ప్రారంభించిన 8 సంవత్సరాల తర్వాత - ఏది మొదటిది అయితే అది.
మీరు 30 సంవత్సరాల కంటే తక్కువ వయస్సులో ఉన్నప్పుడు మీ ఛాతీకి రేడియేషన్ కలిగి ఉంటే మీ లింఫోమా చికిత్స యొక్క దీర్ఘకాలిక ప్రభావంగా రొమ్ము క్యాన్సర్ను అభివృద్ధి చేసే ప్రమాదం ఎక్కువగా ఉంటుంది.
గడ్డలు ఉన్నాయా అని మీ రొమ్ములను ఎలా తనిఖీ చేయాలో మీకు చూపించడానికి మీ GP (స్థానిక వైద్యుడిని) అడగండి. నెలవారీ గడ్డల కోసం తనిఖీ చేయండి మరియు ఏవైనా మార్పులను మీ GPకి నివేదించండి.
మీరు రెండవ మరియు సంబంధం లేని లింఫోమాను అభివృద్ధి చేయవచ్చు. ఇది పునఃస్థితి లేదా రూపాంతరం చెందిన లింఫోమాకు భిన్నంగా ఉంటుంది.
ఉదాహరణకు, మీరు ఇంతకుముందు హాడ్కిన్ లింఫోమాకు చికిత్సను కలిగి ఉన్నట్లయితే, మీరు రెండవ లింఫోమాను అభివృద్ధి చేయవచ్చు, ఇది నాన్-హాడ్కిన్ లింఫోమా (NHL) యొక్క ఉప రకం. మీరు గతంలో NHLని కలిగి ఉన్నట్లయితే, మీరు వేరే రకమైన NHL లేదా హాడ్కిన్ లింఫోమాను అభివృద్ధి చేయవచ్చు.
B- సెల్ లింఫోమా కోసం CAR T- సెల్ థెరపీ తర్వాత కొంతమంది T- సెల్ లింఫోమాను అభివృద్ధి చేశారు.
క్లిక్ చేయండి మరింత సమాచారం నుండి ఇక్కడ లింఫోమా యొక్క లక్షణాలు మరియు మీ వైద్యుడిని ఎప్పుడు చూడాలి.
మీరు తీసుకున్న చికిత్స రకాన్ని బట్టి, మీరు అక్యూట్ మైలోయిడ్ లుకేమియా (AML) అనే రకం లుకేమియాను అభివృద్ధి చేసే ప్రమాదం ఎక్కువగా ఉండవచ్చు. AML యొక్క లక్షణాలు ఉన్నాయి:
- సాధారణం కంటే సులభంగా రక్తస్రావం లేదా గాయాలు, లేదా ఊదా లేదా ఎరుపు రంగు మచ్చల దద్దుర్లు.
- అలసట మరియు సాధారణ బలహీనత
- ఆకలితో లేదా లేకుండా బరువు తగ్గడం
- పుండ్లు ఆశించినంత నయం కావు
- జ్వరం మరియు/లేదా చలి
- ఇన్ఫెక్షన్లు మళ్లీ వస్తూ ఉంటాయి లేదా తగ్గవు
- శ్వాస తీసుకోవడంలో ఇబ్బంది, శ్వాస ఆడకపోవడం లేదా ఛాతీ నొప్పి
- మీ రక్త పరీక్షలలో మార్పులు.
మీరు AMLని అభివృద్ధి చేసే ప్రమాదం ఎక్కువగా ఉన్నారా మరియు మీకు ఏమి అవసరమో మీ వైద్యుడిని అడగండి.
మీరు మీ ఛాతీకి రేడియేషన్ కలిగి ఉంటే, మీరు జీవితంలో తర్వాత ఊపిరితిత్తుల క్యాన్సర్ను అభివృద్ధి చేసే ప్రమాదం కొంచెం ఎక్కువగా ఉండవచ్చు. మీరు ధూమపానం చేస్తే ఈ ప్రమాదం పెరుగుతుంది, అయితే ధూమపానం చేయని వారు కూడా దీనిని పొందవచ్చు.
రేడియేషన్ చికిత్సలో కొత్త పద్ధతులు దానిని సురక్షితంగా చేస్తాయి మరియు ప్రమాదాన్ని తగ్గిస్తున్నాయి, అయితే శ్వాస సంబంధిత లక్షణాలు రెండు వారాల కంటే ఎక్కువ ఉంటే మీ వైద్యుడికి నివేదించాలి. వీటితొ పాటు:
- కారణం లేకుండా ఊపిరి పీల్చుకున్నట్లు అనిపిస్తుంది
- మీరు వ్యాయామం చేసినప్పుడు ఊహించిన దానికంటే త్వరగా అలసిపోయినట్లు లేదా ఊపిరి పీల్చుకున్నట్లు అనిపిస్తుంది
- మీ ఛాతీలో నొప్పి
- మీరు ఊపిరి పీల్చుకున్నప్పుడు అసౌకర్యం
- కఫంతో లేదా లేకుండా దగ్గు
- దగ్గుతున్న రక్తం.
మీరు మీ మెడ లేదా గొంతుకు రేడియేషన్ కలిగి ఉంటే, మీరు థైరాయిడ్ క్యాన్సర్ను అభివృద్ధి చేసే ప్రమాదం ఎక్కువగా ఉండవచ్చు.
థైరాయిడ్ క్యాన్సర్ యొక్క లక్షణాలు:
- మీ మెడ ముందు భాగంలో గొంతు నొప్పి లేదా నొప్పి మీ చెవుల వరకు ప్రయాణించవచ్చు
- మీ గొంతు ముందు భాగంలో ఒక ముద్ద
- మీ మెడలో వాపు
- మింగడం లేదా శ్వాస తీసుకోవడంలో ఇబ్బంది
- మీ వాయిస్లో మార్పులు
- తగ్గని దగ్గు.
ఈ లక్షణాలు ఏవైనా తీవ్రంగా ఉంటే లేదా అవి 2 వారాల కంటే ఎక్కువ కాలం ఉంటే మీ స్థానిక వైద్యుడిని (GP) చూడండి.
మీ పొత్తికడుపు లేదా ప్రేగులకు రేడియేషన్ వల్ల మీ జీవితంలో తర్వాత ప్రేగు క్యాన్సర్ వచ్చే ప్రమాదం పెరుగుతుంది. సమీక్ష కోసం మీ వైద్యుడికి అన్ని మార్పులను నివేదించండి. మీరు పొందగలిగే మార్పులు:
- విరేచనాలు లేదా మలబద్ధకం
- మీ పొత్తికడుపు మరియు పొత్తికడుపులో ఉబ్బరం లేదా నొప్పి
- మీరు టాయిలెట్కి వెళ్లినప్పుడు రక్తం - ఇది ప్రకాశవంతమైన ఎర్రటి రక్తం లేదా ముదురు జిగట నల్లని పూ లాగా ఉండవచ్చు
- కడుపు నిండిన అనుభూతి కారణంగా తినడం కష్టం
- వికారం మరియు వాంతులు
- ప్రయత్నించకుండానే బరువు తగ్గుతారు.
మీరు మీ పొత్తికడుపు లేదా పెల్విక్ ప్రాంతానికి రేడియేషన్ కలిగి ఉంటే లేదా కీమో, టార్గెటెడ్ లేదా ఇమ్యునోథెరపీలు వంటి ఇతర రకాల క్యాన్సర్ నిరోధక ఔషధాలను కలిగి ఉన్నట్లయితే మీరు ప్రోస్టేట్ క్యాన్సర్ ప్రమాదాన్ని పెంచుకోవచ్చు.
మీ GPతో క్రమం తప్పకుండా ప్రోస్టేట్ పరీక్షలు చేయించుకోండి మరియు ఏవైనా మార్పులను నివేదించండి:
- మూత్రం ప్రవహించడంలో ఇబ్బంది (మూత్రవిసర్జన) లేదా సాధారణం కంటే ఎక్కువగా వెళ్లడం
- మీ వీర్యంలో అంగస్తంభన లేదా రక్తాన్ని పొందడంలో మార్పులు
- మీ పొత్తికడుపులో నొప్పి, ఉబ్బరం లేదా అసౌకర్యం.
మీరు ఏ రెండవ క్యాన్సర్లకు గురయ్యే ప్రమాదం ఉంది మరియు మీరు ఏ తదుపరి పరీక్షలు మరియు స్కాన్లను కలిగి ఉండాలి. ఈ పరీక్షలను నిర్వహించడానికి మీ GP సహాయం చేయగలరు.
చికిత్స పొందే ప్రమాదం విలువైనదేనా?
ఇది చాలా వ్యక్తిగత నిర్ణయం. లింఫోమాకు చికిత్స చేయని వారి కంటే రెండవ క్యాన్సర్ను అభివృద్ధి చేసే ప్రమాదం ఇప్పటికీ తక్కువగా ఉంది.
ఇప్పుడు చికిత్స చేయడం ద్వారా, మీరు మీ ప్రస్తుత లింఫోమా నుండి ఉపశమనం పొందవచ్చు లేదా నయం చేయవచ్చు. ఇది మీకు చాలా సంవత్సరాల మంచి నాణ్యమైన జీవితాన్ని అందించగలదు.
రెండవ క్యాన్సర్ వచ్చే ప్రమాదం ఉందని తెలుసుకోవడం ఆందోళన కలిగిస్తుంది, అయితే మీరు ఏ లక్షణాలను చూడాలి మరియు డాక్టర్ను ఎప్పుడు చూడాలో కూడా మీకు తెలుసు. మీరు దగ్గరగా అనుసరించబడతారని మరియు ఏదైనా సంభావ్య రెండవ క్యాన్సర్ను ముందుగానే గుర్తించడానికి స్కాన్లు లేదా పరీక్షలు చేయబడతారని కూడా దీని అర్థం. ఇది విజయవంతంగా చికిత్స పొందే ఉత్తమ అవకాశాన్ని మీకు అందిస్తుంది.
అయితే, మీ ఆరోగ్యంతో మీరు ఎలాంటి ప్రమాదాలను తీసుకోవాలనుకుంటున్నారో మీరు మాత్రమే నిర్ణయించగలరు. మీ హెమటాలజిస్ట్ని వారు సిఫార్సు చేసిన చికిత్సను తీసుకోకపోవడం వల్ల కలిగే నష్టాల గురించి ప్రశ్నలు అడగండి. మీ రెండవ క్యాన్సర్ ప్రమాదాల గురించి మరియు మీరు ఏ తదుపరి పరీక్షలను కలిగి ఉండాలనే దాని గురించి వారిని అడగండి.
అప్పుడు, మీకు అవసరమైతే మీ ప్రియమైన వారిని లేదా మనస్తత్వవేత్తతో మాట్లాడండి. మీకు అందించబడిన సమాచారం మరియు మీకు ఏది సరైనదో దాని ఆధారంగా మీ నిర్ణయం తీసుకోండి. మీకు తగినంత సమాచారం లేదని మీరు భావిస్తే, మీరు మీ చికిత్సపై రెండవ అభిప్రాయాన్ని కూడా అడగవచ్చు. మీ హెమటాలజిస్ట్ లేదా GP మీకు రెండవ అభిప్రాయాన్ని ఏర్పాటు చేయడంలో సహాయపడగలరు.
నేను ఏ తదుపరి పరీక్షలను కలిగి ఉండాలి?
చికిత్స తర్వాత రెండవ క్యాన్సర్ల కోసం తదుపరి పరీక్ష చేయడానికి నిర్దిష్ట ప్రోటోకాల్ లేదు. ఎందుకంటే మీకు కావలసింది మీరు కలిగి ఉన్న లింఫోమా రకం, మీరు ఏ చికిత్సలు కలిగి ఉన్నారు మరియు మీ శరీరం యొక్క ప్రభావిత ప్రాంతాలపై ఆధారపడి ఉంటుంది.
మీరు చేయవలసిన తదుపరి పరీక్షల గురించి మీ హెమటాలజిస్ట్ లేదా ఆంకాలజిస్ట్తో మాట్లాడండి. అయితే, మీరు పరిగణించవలసిన దానికి సంబంధించిన గైడ్ క్రింద ఉంది.
- మీ ఆంకాలజిస్ట్ లేదా హెమటాలజిస్ట్ సిఫార్సు చేసిన విధంగా రెగ్యులర్ రక్త పరీక్షలు.
- నెలవారీ స్వీయ-రొమ్ము తనిఖీలు (సాధ్యమైనంత త్వరగా మీ GPకి మార్పులను నివేదించండి), మరియు మీ వైద్యుడు సిఫార్సు చేసిన మామోగ్రామ్ మరియు/లేదా అల్ట్రాసౌండ్.
- 30 సంవత్సరాల వయస్సు నుండి లేదా మీ ఛాతీకి రేడియేషన్ వచ్చిన 8 సంవత్సరాల నుండి వార్షిక మామోగ్రామ్ మరియు అల్ట్రాసౌండ్ చికిత్స 30 సంవత్సరాల కంటే ముందు ఉంటే.
- మీ వైద్యుడు సిఫార్సు చేసిన పాప్ స్మెర్స్.
- వార్షిక చర్మ తనిఖీలు - మీ వైద్యుడు సిఫార్సు చేస్తే చాలా తరచుగా.
- 50 సంవత్సరాల వయస్సు నుండి ప్రతి రెండవ సంవత్సరానికి ప్రేగు స్క్రీనింగ్, మరియు మీ వైద్యుడు సిఫార్సు చేస్తే అంతకు ముందు.
- 50 సంవత్సరాల వయస్సు నుండి సంవత్సరానికి ప్రోస్టేట్ తనిఖీలు మరియు మీ వైద్యుడు సిఫార్సు చేస్తే అంతకు ముందు.
- మీ డాక్టర్ సిఫార్సు చేసిన టీకాలు.
సారాంశం
- లింఫోమా చికిత్సలు ప్రాణాలను రక్షించగలవు, కానీ అన్ని రకాల చికిత్సలు కూడా తర్వాత జీవితంలో రెండవ క్యాన్సర్ను పొందే ప్రమాదం ఎక్కువగా ఉంటాయి.
- రెండవ క్యాన్సర్లు మీ అసలు లింఫోమా యొక్క పునఃస్థితి లేదా రూపాంతరం కాదు. ఇది మీ లింఫోమాతో సంబంధం లేని భిన్నమైన క్యాన్సర్.
- రేడియోథెరపీతో చికిత్స చేయడం వలన రేడియోధార్మికత సూచించబడిన ప్రాంతంలో రెండవ క్యాన్సర్ వచ్చే ప్రమాదం ఎక్కువగా ఉంటుంది.
- కీమోథెరపీ మీ రెండవ రక్త క్యాన్సర్ లేదా ఇతర రకాల ఘన కణితుల ప్రమాదాన్ని పెంచుతుంది.
- చర్మ క్యాన్సర్లు అత్యంత సాధారణ రెండవ క్యాన్సర్. సంవత్సరానికి చర్మ తనిఖీలు ముఖ్యమైనవి.
- స్త్రీలలో ఎక్కువగా కనిపిస్తున్నప్పటికీ పురుషులు మరియు మహిళలు ఇద్దరికీ రొమ్ము క్యాన్సర్ రావచ్చు. మీరు మీ ఛాతీకి రేడియేషన్ కలిగి ఉంటే, నెలవారీ స్వీయ-తనిఖీలు చేయడం ప్రారంభించండి మరియు మీ వైద్యుడికి అన్ని మార్పులను నివేదించండి.
- మీరు సిఫార్సు చేసిన అన్ని స్క్రీనింగ్ పరీక్షలు, స్కాన్లు మరియు టీకాలతో తాజాగా ఉండండి.
- మీ రెండవ క్యాన్సర్ ప్రమాదాల గురించి మీ హెమటాలజిస్ట్, ఆంకాలజిస్ట్ లేదా రేడియేషన్ ఆంకాలజిస్ట్ని అడగండి మరియు ఫాలో అప్ కేర్ కోసం వారితో ప్లాన్ చేయండి.
- మీరు విశ్వసించే GP మీకు ఇప్పటికే లేకుంటే, ఒకదాని కోసం వెతకండి మరియు మీ చికిత్సలు మరియు కొనసాగుతున్న ప్రమాదాల గురించి వారికి తెలియజేయండి. కొనసాగుతున్న ఫాలో అప్ కేర్పై మార్గదర్శకత్వం కోసం మీ హెమటాలజిస్ట్, ఆంకాలజిస్ట్ లేదా రేడియేషన్ ఆంకాలజిస్ట్లను సంప్రదించమని వారిని అడగండి.

