ในหน้านี้ เราจะพูดถึงการรักษาด้วย T-cell ด้วย chimeric antigen receptor (CAR)
ขององค์กร
ทำความเข้าใจเกี่ยวกับการบำบัดด้วย CAR T-cell ในมะเร็งต่อมน้ำเหลือง
ดร.ไมเคิล ดิกคินสัน ศูนย์มะเร็งปีเตอร์ แมคคัลลัม
Chimeric antigen receptor (CAR) T-cell therapy เป็นการบำบัดด้วยภูมิคุ้มกันประเภทหนึ่งที่ใช้ระบบภูมิคุ้มกันของบุคคลเพื่อพยายามทำลายเซลล์มะเร็งต่อมน้ำเหลือง
โดยปกติแล้ว ระบบภูมิคุ้มกันจะปกป้องเราและเป็นเกราะป้องกันร่างกายจากการติดเชื้อและโรคต่างๆ รวมถึงมะเร็งด้วย ประกอบด้วยเครือข่ายของอวัยวะและเซลล์เม็ดเลือดขาวที่เรียกว่าลิมโฟไซต์ เซลล์เม็ดเลือดขาวมีสามประเภท ได้แก่ :
- บีลิมโฟไซต์ (B-cells) - ที่สร้างแอนติบอดีเพื่อต่อสู้กับการติดเชื้อ
- ทีลิมโฟไซต์ (ทีเซลล์) – ช่วยให้บีเซลล์สร้างแอนติบอดีเพื่อระบุเซลล์ที่ติดเชื้อ ต่อสู้กับการติดเชื้อ และฆ่าเซลล์ที่ติดเชื้อหรือมะเร็งในร่างกายโดยตรง
- เซลล์นักฆ่าตามธรรมชาติ (NK) - ยังโจมตีเซลล์มะเร็ง เซลล์ที่ติดเชื้อ และฆ่าไวรัส
เมื่อลิมโฟไซต์ได้รับการเปลี่ยนแปลงทางพันธุกรรมบางอย่าง พวกมันแบ่งตัวและเติบโตอย่างควบคุมไม่ได้ซึ่งส่งผลให้เกิดมะเร็งต่อมน้ำเหลือง ส่งผลให้ระบบภูมิคุ้มกันไม่สามารถตรวจพบเซลล์มะเร็งที่ผิดปกติหรือไม่สามารถทำลายได้ เซลล์มะเร็งยังสามารถพัฒนาวิธีป้องกันระบบภูมิคุ้มกันจากการโจมตีได้ ตัวอย่างเช่น เซลล์มะเร็งบางชนิดสร้างโปรตีนพิเศษบนผิวของพวกมันเพื่อบอกให้ทีเซลล์ไม่โจมตีพวกมัน
การบำบัดด้วยเคมีบำบัดและการฉายแสงเป็นวิธีดั้งเดิมในการรักษามะเร็ง การบำบัดด้วยภูมิคุ้มกันเป็นวิธีการรักษาประเภทหนึ่งที่ช่วยเพิ่มความสามารถของร่างกายในการตรวจจับและโจมตีเซลล์มะเร็งโดยใช้ระบบภูมิคุ้มกันของร่างกาย
เป็นพื้นที่ที่มีการวิจัยทางคลินิกและมีการรักษาด้วยภูมิคุ้มกันที่ได้รับการพิสูจน์แล้ว สิ่งเหล่านี้รวมถึงการบำบัดด้วยโมโนโคลนอลแอนติบอดี (rituximab หรือ obinutuzumab) การรักษาแบบกำหนดเป้าหมายอื่นๆ (เช่น Pembrolizumab ในมะเร็งต่อมน้ำเหลือง Hodgkin และมะเร็งต่อมน้ำเหลือง B-cell ในช่องท้องหลัก) และการบำบัดด้วย T-cell chimeric antigen receptor (CAR) ล่าสุด
การบำบัดด้วย CAR T-cell คืออะไร?
การบำบัดด้วยเซลล์ T-CAR เป็นการบำบัดด้วยภูมิคุ้มกันชนิดใหม่ที่ใช้ T-เซลล์ของผู้ป่วยเองเพื่อจดจำและโจมตีเซลล์มะเร็ง การบำบัดด้วยเซลล์ CAR T-cell ใช้ T-cells ที่ได้รับการดัดแปลงเป็นพิเศษเพื่อกำหนดเป้าหมายมะเร็งบางชนิดโดยตรงและแม่นยำ รวมถึงชนิดย่อยของ B-cell lymphoma T-cells ที่ตั้งโปรแกรมใหม่ทำให้ระบบภูมิคุ้มกันแข็งแรงขึ้นเพื่อโจมตีและฆ่าเซลล์มะเร็งต่อมน้ำเหลือง
ส่วนหนึ่งของ T-cells ของผู้ป่วยจะถูกรวบรวมจากเลือดโดยใช้กระบวนการที่เรียกว่า apheresis เซลล์เหล่านี้ได้รับการปรับแต่งพันธุกรรมใหม่ในห้องทดลองพิเศษ ดังนั้นตอนนี้จึงมีโครงสร้างพิเศษที่เรียกว่า ไคเมอริก แอนติเจน รีเซพเตอร์ (CAR) อยู่บนพื้นผิว CARs เป็นโปรตีนที่ออกแบบมาเพื่อยึดติดกับเป้าหมายเฉพาะบนเซลล์มะเร็ง สำหรับผลิตภัณฑ์ที่ได้รับการอนุมัติในปัจจุบัน โปรตีนดังกล่าวเรียกว่า CD19 ซึ่งพบบนพื้นผิวของบีเซลล์ปกติและเซลล์มะเร็ง
จากนั้น CAR T-cells ที่ผลิตขึ้นจะถูกใส่เข้าไปในตัวผู้ป่วยอีกครั้ง (เช่น การถ่ายเลือด) เมื่อจับกับตัวรับเป้าหมาย พวกมันเพิ่มจำนวนอย่างรวดเร็วและฆ่าเซลล์เป้าหมาย ซึ่งในกรณีนี้คือมะเร็งต่อมน้ำเหลืองบีเซลล์และบีลิมโฟไซต์ปกติ พวกมันยังคงเพิ่มจำนวนและโจมตีเซลล์มะเร็งจนกว่าจะหมดไป
ในบางกรณี เชื่อกันว่า CAR T-cells มีชีวิตอยู่ในร่างกายต่อไป (เรียกว่า “คงอยู่”) และสามารถรักษามะเร็งต่อมน้ำเหลืองหรือมะเร็งเม็ดเลือดขาวต่อไปได้ นี่คือเหตุผลที่หลายคนคิดว่า CAR T-cells เป็น 'ยาที่มีชีวิต'
ใครบ้างที่มีสิทธิ์ได้รับการบำบัดด้วยเซลล์ CAR T-cell?
การบำบัดด้วยเซลล์ CAR T-cell ได้รับทุนสาธารณะในออสเตรเลียสำหรับผู้ที่มีคุณสมบัติตรงตามเกณฑ์ที่เข้มงวดซึ่งจะมีคณะแพทย์ผู้เชี่ยวชาญติดตาม ผู้ป่วยที่ได้รับการวินิจฉัยว่าเป็นหนึ่งในโรคบีเซลล์ที่ระบุไว้ ซึ่งมีอาการกำเริบหลังจากการรักษาก่อนหน้านี้อย่างน้อย 2 ครั้ง หรือดื้อยา (ไม่ตอบสนองต่อเคมีบำบัด) และเหมาะสมทางการแพทย์ อาจมีสิทธิ์ได้รับการบำบัดด้วยเซลล์ CAR T การบำบัดด้วยเซลล์ CAR T-cell อาจมีผลข้างเคียงที่รุนแรงและไม่เหมาะสำหรับทุกคน
ผู้ป่วยส่วนใหญ่มักจะเข้าสู่ภาวะทุเลาหลังจากได้รับการรักษามาตรฐานบรรทัดแรกในปัจจุบัน ซึ่งมักจะรวมถึงเคมีบำบัดและโมโนโคลนอลแอนติบอดี การบำบัดด้วยเซลล์ CAR T-cell มีราคาแพงมากและมีค่าใช้จ่ายมากกว่า 500,000 ดอลลาร์ต่อผู้ป่วยหนึ่งราย ต้นทุนที่สูงเกิดจากกระบวนการผลิตของผู้เชี่ยวชาญที่เกี่ยวข้องกับการสร้าง CAR T-cells เฉพาะศูนย์มะเร็งบางแห่งเท่านั้นที่จะได้รับการฝึกอบรมเป็นพิเศษเพื่อใส่การบำบัดด้วยเซลล์ T-CAR และจัดการการดูแลผู้ป่วย
ชนิดย่อยของมะเร็งต่อมน้ำเหลืองต่อไปนี้อาจเข้าเกณฑ์:
- มะเร็งต่อมน้ำเหลือง B-cell ขนาดใหญ่กระจาย
- มะเร็งต่อมน้ำเหลืองฟอลลิคูลาร์ที่เปลี่ยนรูป
- มะเร็งต่อมน้ำเหลืองฟอลลิคูลาร์เกรด 3b
- มะเร็งต่อมน้ำเหลือง B-cell ระยะแรก
- B-cell Acute Lymphoblastic Lymphoma (B-ALL) สำหรับ ผู้ที่มีอายุต่ำกว่า 26 ปี
- แมนเทิลเซลล์มะเร็งต่อมน้ำเหลือง
การบำบัดด้วยเซลล์ CAR T-cell ในออสเตรเลีย
ในออสเตรเลีย มีผลิตภัณฑ์ XNUMX รายการที่ได้รับคำแนะนำเชิงบวกจากคณะกรรมการที่ปรึกษาด้านบริการทางการแพทย์ (MSAC) และทั้งสองผลิตภัณฑ์จะได้รับทุนสนับสนุนจากสาธารณะในเร็วๆ นี้ ผลิตภัณฑ์เหล่านี้ประกอบด้วย:
- คิมรีอาห์TM (tisagenlecleucel) ซึ่งเป็นผลิตภัณฑ์ของ Novartis และได้รับทุนสนับสนุนจากสาธารณะในออสเตรเลีย
- ใช่TM (axicabtagene ciloleucel) ซึ่งเป็นผลิตภัณฑ์ของ Gilead และได้รับทุนสนับสนุนจากสาธารณะในออสเตรเลีย
- เทคาร์ทัสTM (brexucabtagene autoeucel) ผลิตภัณฑ์ของกิเลียดซึ่งได้รับการสนับสนุนทุนจากรัฐบาลออสเตรเลีย
การอ้างอิงทั้งหมดจะถูกหารือโดยผู้เชี่ยวชาญทางการแพทย์ในการประชุม CAR T-cell ระดับประเทศทุกสัปดาห์ หากต้องการข้อมูลเพิ่มเติม โปรดปรึกษาแพทย์โลหิตวิทยาหรือมะเร็งต่อมน้ำเหลืองในออสเตรเลีย
ฉันสามารถทำการบำบัดด้วย CAR T-cell ได้ที่ไหน?
ผู้ใหญ่ | เด็ก |
ออสเตรเลียตะวันตก โรงพยาบาลฟิโอน่าสแตนลีย์ นิวเซาธ์เวลส์ โรงพยาบาล Royal Prince Alfred โรงพยาบาล Westmead วิกตอเรีย ศูนย์มะเร็งปีเตอร์แมคคอลลัม ควีนส์แลนด์ โรงพยาบาล Royal Brisbane and Women's | ควีนส์แลนด์ โรงพยาบาลเด็กควีนส์แลนด์ นิวเซาธ์เวลส์ โรงพยาบาลเด็กซิดนีย์ วิกตอเรีย โรงพยาบาลเด็กราช อัลเฟรด ฮอปิทอล |
กระบวนการ CAR T-cell
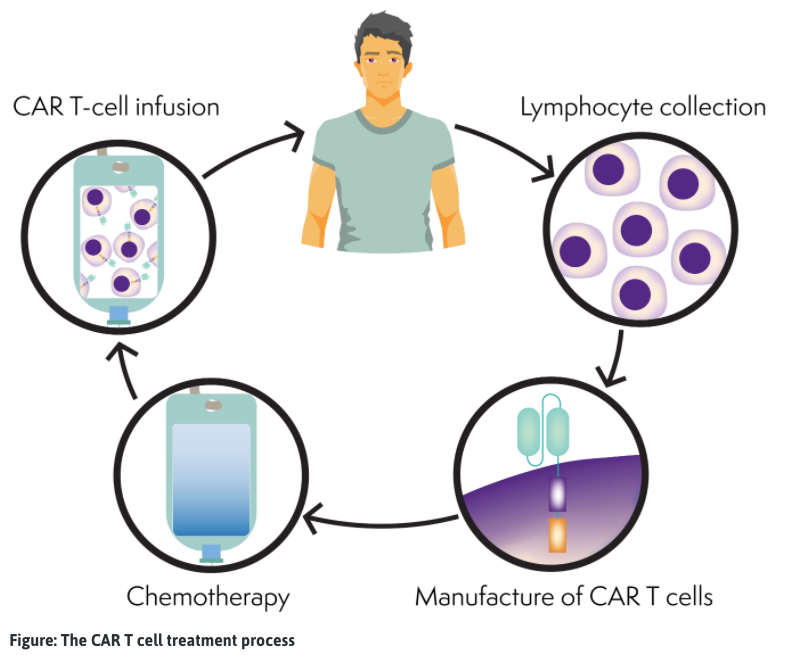
CAR T-cells ทำขึ้นเฉพาะสำหรับแต่ละคน คุณอาจได้รับการรักษาอื่นๆ เช่น เคมีบำบัด (การบำบัดแบบเชื่อมโยง) เพื่อให้มะเร็งต่อมน้ำเหลืองอยู่ภายใต้การควบคุมในขณะที่กำลังสร้างเซลล์ CAR T-cells (3-6 สัปดาห์)
- คอลเลกชันทีเซลล์: นำเลือดออกจากผู้ป่วย เซลล์เม็ดเลือดขาวซึ่งรวมถึงทีเซลล์จะถูกแยกออกและเลือดส่วนที่เหลือจะถูกนำกลับเข้าสู่กระแสเลือดของผู้ป่วยผ่านทาง apheresis (คล้ายกับการเก็บสเต็มเซลล์) T-cells ของผู้ป่วยจะถูกส่งไปยังห้องปฏิบัติการเพื่อทำการผลิต
- การผลิต CAR T-cells: T-cells ได้รับการดัดแปลงหรือดัดแปลงพันธุกรรม (เปลี่ยนแปลง) เพื่อให้สามารถค้นหาและฆ่าเซลล์มะเร็งได้ ตอนนี้ T-cells ที่ได้รับการออกแบบทางวิศวกรรมเรียกว่า CAR T-cells CAR T-cells ของผู้ป่วยจะเพิ่มจำนวนขึ้นจนมีจำนวนหลายล้านเซลล์แล้วถูกแช่แข็ง จากนั้น CAR T-cells จะถูกส่งกลับไปยังโรงพยาบาลของผู้ป่วย กระบวนการนี้อาจใช้เวลาหลายสัปดาห์
- ยาเคมีบำบัด: ผู้ป่วยจะได้รับเคมีบำบัด (ภาวะต่อมน้ำเหลืองโต) เพื่อลดจำนวนของ T-cells ปกติในร่างกายเพื่อให้มีที่ว่างสำหรับ CAR T-cells เพื่อให้สามารถขยาย (ทวีคูณ) เมื่อให้ยา โดยทั่วไป ยาเคมีบำบัดนี้คือ ฟลูดาราบีน และ ไซโคลฟอสฟาไมด์
- การเติม CAR T-cell: CAR T-cells ของผู้ป่วยจะถูกละลายแล้วนำกลับเข้าไปในกระแสเลือดของผู้ป่วย คล้ายกับการรับเลือดหรือสเต็มเซลล์
- ในร่างกายของผู้ป่วย: CAR T-cells เพิ่มจำนวนอย่างรวดเร็วในกระแสเลือดของผู้ป่วย CAR T-cell ค้นหาและฆ่าเซลล์มะเร็งต่อมน้ำเหลือง CAR T-cells อาจยังคงอยู่ในกระแสเลือดเพื่อโจมตีหากมะเร็งต่อมน้ำเหลืองกลับมา
- การกู้คืน: ผู้ป่วยจะได้รับการดูแลอย่างระมัดระวังระหว่างและหลังการรักษา ผู้ป่วยที่ได้รับการรักษาด้วย CAR T-cell จะมีระยะพักฟื้นประมาณ 2-3 เดือน ในช่วงเวลานี้ ผู้ป่วยจะได้รับการประเมินผลข้างเคียงและการตอบสนองต่อการรักษา ในช่วงอย่างน้อย 30 วันแรกหลังออกจากโรงพยาบาล ผู้ป่วยต้องอยู่ใกล้ (ภายใน 20 นาที) กับโรงพยาบาลที่ทำการรักษาเพื่อติดตามผลเป็นประจำหรือได้รับการดูแลอย่างเร่งด่วนหากจำเป็น
ผลข้างเคียงที่เป็นไปได้ของการบำบัดด้วยเซลล์ CAR T-cell
ยาและการรักษามะเร็งทั้งหมดสามารถทำให้เกิดผลข้างเคียงได้ การบำบัดด้วยเซลล์ CAR T-cell เป็นการรักษารูปแบบใหม่ และในขณะที่นักวิจัยเข้าใจการรักษาดีขึ้น การจัดการผลข้างเคียงเหล่านี้ก็เช่นกัน การบำบัดด้วยเซลล์ CAR T-cell อาจทำให้เกิดผลข้างเคียงที่รุนแรงได้ และการรักษาจะทำในโรงพยาบาลที่มีสถานที่และเจ้าหน้าที่ผู้เชี่ยวชาญเท่านั้นที่จะจัดการกับผลข้างเคียงเหล่านี้ได้อย่างมีประสิทธิภาพ
สิ่งสำคัญคือต้องทราบว่าไม่ใช่ผู้ป่วยทุกรายที่จะสามารถทนต่อผลข้างเคียงที่อาจเกิดขึ้นได้ ดังนั้นสถานะทางการแพทย์และสุขภาพของผู้ป่วยแต่ละรายจึงจำเป็นต้องได้รับการพิจารณาอย่างรอบคอบก่อนที่จะทำการบำบัดด้วยเซลล์ T-CAR
ผลข้างเคียงทั่วไปบางอย่างอาจส่งผลกระทบต่อผู้ป่วยในสัดส่วนที่มีนัยสำคัญ และอาจนำไปสู่การรักษาตัวในโรงพยาบาลเป็นเวลานาน ความถี่ของผลข้างเคียงเหล่านี้อาจเชื่อมโยงกับผลิตภัณฑ์ที่ใช้ และปัจจัยที่เกี่ยวข้องกับผู้ป่วยและโรค เหล่านี้รวมถึง:
- กลุ่มอาการปล่อยไซโตไคน์
- ไข้และหนาวสั่น
- ความดันโลหิตต่ำและระดับออกซิเจนต่ำ
- ปัญหาระบบประสาท ได้แก่ ปัญหาเกี่ยวกับสมอง (encephalopathy), ปวดหัว, กระตุกหรือสั่น (สั่น) หรือเวียนศีรษะ
- อัตราการเต้นของหัวใจอย่างรวดเร็ว (อิศวร) และการเปลี่ยนแปลงของจังหวะการเต้นของหัวใจ (จังหวะ)
- ความเหนื่อยล้า (เหนื่อยมาก)
- ไอ
- อาการทางเดินอาหาร; คลื่นไส้ อาเจียน ความอยากอาหารลดลง ท้องร่วงและท้องผูก
- ไข้ neutropenia (นิวโทรฟิลต่ำ - ระบบภูมิคุ้มกัน) และการติดเชื้อ
ไซโตไคน์รีลีสซินโดรม (CRS) คืออะไร?
Cytokine release syndrome (CRS) เป็นผลข้างเคียงที่อาจร้ายแรงและเกี่ยวข้องกับการบำบัดด้วย CAR T-cell ไซโตไคน์เป็นสารเคมีที่ช่วยให้ทีเซลล์ทำหน้าที่ของมัน ซึ่งผลิตขึ้นเมื่อเซลล์คาร์ทีเซลล์เพิ่มจำนวนขึ้นในร่างกายและฆ่าเซลล์มะเร็ง อาการ CRS อาจมีตั้งแต่อาการคล้ายไข้หวัดเล็กน้อยไปจนถึงอาการที่รุนแรงกว่า
ทีเซลล์ได้รับการออกแบบให้ปล่อยไซโตไคน์ (สารเคมี) ที่ช่วยกระตุ้นและควบคุมการตอบสนองของภูมิคุ้มกัน ในกรณีของ CRS จะมีการปล่อยไซโตไคน์เข้าสู่กระแสเลือดอย่างรวดเร็วและปริมาณมาก ซึ่งอาจทำให้เกิดไข้สูงและความดันโลหิตต่ำจนเป็นอันตรายได้ สิ่งนี้สามารถเรียกอีกอย่างว่า 'พายุไซโตไคน์'
อาการของโรคไซโตไคน์รีลีสซินโดรม
CRS มีแนวโน้มที่จะเกิดขึ้นภายใน 1 ถึง 5 วันหลังจากที่ CAR T-cells ถูกฉีดเข้าไปในผู้ป่วยอีกครั้ง แม้ว่าในบางกรณีอาจเกิดขึ้นหลายสัปดาห์ต่อมา สำหรับผู้ป่วยส่วนใหญ่ ภาวะนี้ไม่รุนแรงพอที่จะสามารถรักษาได้ด้วยการรักษาแบบประคับประคองและการเฝ้าติดตาม
อาการและอาการแสดงอาจรวมถึง:
- ไข้
- ความเหนื่อยล้า
- สูญเสียความกระหาย
- กล้ามเนื้อและปวดข้อ
- คลื่นไส้อาเจียน
- โรคท้องร่วง
- ผื่น
- หายใจเร็ว
- อัตราการเต้นหัวใจอย่างรวดเร็ว
- ความดันโลหิตต่ำ
- อาการชัก
- ปวดหัว
- ความสับสนหรือเพ้อ
- ภาพหลอน
- อาการสั่น
- สูญเสียการประสานงาน
การรักษากลุ่มอาการปลดปล่อยไซโตไคน์
สำหรับผู้ป่วยจำนวนมาก CRS สามารถจัดการได้ด้วยการรักษาแบบประคับประคองมาตรฐาน เช่น สเตียรอยด์หรือสารน้ำทางหลอดเลือดดำ เนื่องจากนักวิจัยได้รับประสบการณ์มากขึ้นกับการบำบัดด้วยเซลล์ T-CAR พวกเขากำลังเรียนรู้วิธีจัดการกับกรณีร้ายแรงของ CRS ได้ดียิ่งขึ้น
การรักษามาตรฐานสำหรับผู้ป่วยในการจัดการ CRS ขั้นรุนแรงคือ การให้ยาที่เรียกว่า โทซิลิซูแมบ (ActemraTM). ยานี้เป็นยาที่ทราบกันดีก่อนหน้านี้ว่าใช้รักษาอาการอักเสบอื่นๆ ซึ่งใช้เพื่อสกัดกั้นไซโตไคน์ที่เรียกว่า IL-6 IL-6 เป็นไซโตไคน์ที่หลั่งออกมาในระดับสูงโดย T-cells เพื่อตอบสนองต่อการอักเสบ
ผู้ป่วยบางรายจำเป็นต้องเข้ารับการรักษาเพื่อจัดการกับผลข้างเคียงและสามารถอยู่ในโรงพยาบาลได้ประมาณหนึ่งสัปดาห์ ผู้ป่วยบางรายจำเป็นต้องเข้ารับการรักษาเพิ่มเติมในหอผู้ป่วยหนัก (ICU)
ปัญหาระบบประสาท
หลายคนที่ได้รับการบำบัดด้วยเซลล์ T-cell ของ CAR อาจประสบปัญหาเกี่ยวกับระบบประสาทภายในสองสามวันของการรักษา แม้ว่าปัญหาสามารถพัฒนาได้ถึง 8 สัปดาห์หลังการรักษา ปัญหาเกี่ยวกับระบบประสาทมักจะไม่รุนแรงและจะดีขึ้นภายในสองสามสัปดาห์
ปัญหาที่พบบ่อยที่สุดที่เกิดขึ้นอาจส่งผลต่อวิธีการทำงานของสมองของคุณ ซึ่งอาการต่างๆ อาจรวมถึงอาการสั่น ปวดศีรษะ สับสน สูญเสียการทรงตัว พูดลำบาก ชัก และบางครั้งมีอาการประสาทหลอน ผลข้างเคียงเหล่านี้มักบรรเทาลงภายในเวลาไม่กี่วัน แม้ว่าบางรายอาจอยู่ได้นานหลายสัปดาห์
การฟื้นตัวของการบำบัดด้วยเซลล์ CAR T-cell
การฟื้นตัวอาจต้องใช้เวลาเนื่องจากระบบภูมิคุ้มกันของผู้ป่วยจะฟื้นตัว ระยะเวลาการฟื้นตัวแบบเฉียบพลันและการเฝ้าติดตามอย่างใกล้ชิดคือ 30 วันหลังจากการแช่ CAR T-cell ในช่วงเวลานี้ ผู้ป่วยต้องอยู่ภายใน 20 นาทีจากศูนย์มะเร็งที่ทำการรักษา พวกเขาต้องมีผู้ดูแลตลอดเวลาเพื่อติดตามสัญญาณของไข้ การติดเชื้อ และปัญหาทางระบบประสาท ผู้ป่วยส่วนใหญ่รู้สึกเหนื่อยและไม่อยากอาหารมากในช่วงเวลานี้
ผลข้างเคียงของระบบภูมิคุ้มกัน
เนื่องจากการบำบัดด้วยเซลล์ T-CAR ส่งผลต่อระบบภูมิคุ้มกันของคุณ คุณจึงอาจมีความเสี่ยงในการติดเชื้อมากขึ้น รวมถึงการติดเชื้อร้ายแรงหลังการรักษา เซลล์เม็ดเลือดขาวของคุณอาจต่ำ และบางคนมีระดับบีเซลล์ต่ำมากและระดับแอนติบอดีต่ำ (แอนติบอดีคือโปรตีนที่บีเซลล์ผลิตเพื่อช่วยให้คุณต่อสู้กับการติดเชื้อ) ปัญหาเหล่านี้อาจทำให้ร่างกายของคุณต่อสู้กับการติดเชื้อได้ยาก คุณอาจได้รับยาเพื่อช่วยป้องกันการติดเชื้อ หากคุณมีระดับแอนติบอดีต่ำ คุณอาจต้องได้รับการบำบัดทดแทนด้วยอิมมูโนโกลบูลิน (การฉีดแอนติบอดี) เพื่อช่วยเพิ่มระบบภูมิคุ้มกันของคุณ
การทดลองทางคลินิกในออสเตรเลีย
มีการทดลองทางคลินิกมากมายที่กำลังดำเนินการทั่วโลกสำหรับมะเร็งเม็ดเลือดและมะเร็งก้อนเนื้อชนิดต่างๆ ได้รับการพิสูจน์แล้วว่าประสบความสำเร็จมากที่สุดในมะเร็งต่อมน้ำเหลือง B-cell บางชนิด ขณะนี้มีการทดลองทางคลินิกสำหรับมะเร็งต่อมน้ำเหลืองบีเซลล์ทั่วออสเตรเลีย (จากการรักษาขั้นแรก) สำหรับ:
- มะเร็งต่อมน้ำเหลือง B-cell ขนาดใหญ่กระจาย
- มะเร็งต่อมน้ำเหลืองฟอลลิเคิล
- เซลล์มะเร็งต่อมน้ำเหลืองปกคลุม
- มะเร็งต่อมน้ำเหลืองชนิด B-cell non-Hodgkin
- มะเร็งเม็ดเลือดขาวชนิด Lymphocytic เรื้อรัง
สำหรับข้อมูลเพิ่มเติม โปรดดูที่หน้าเว็บ 'ทำความเข้าใจการทดลองทางคลินิก' หรือดูที่ www.clinicaltrials.gov
การทดลองทางคลินิกระหว่างประเทศ
มีการทดลองทางคลินิกมากมายสำหรับการบำบัดด้วยเซลล์ CAR T-cell ทั่วโลก ประเทศชั้นนำด้านการพัฒนาและการทดลองทางคลินิกตั้งอยู่ในสหรัฐอเมริกาและยุโรป มีการทดลองทางคลินิกที่พิจารณามะเร็งต่อมน้ำเหลืองและมะเร็งเม็ดเลือดขาวที่แตกต่างกันจำนวนมากจากการรักษาแนวหน้า และในการตั้งค่าที่กลับเป็นซ้ำหรือดื้อต่อยา
การทดลองทางคลินิกสำหรับการบำบัดด้วยเซลล์ T-CAR ในมนุษย์เริ่มขึ้นในปี 2012 และเพิ่งได้รับการอนุมัติจากองค์การอาหารและยา (องค์การอาหารและยาในสหรัฐอเมริกา) ในปี 2017 ซึ่งนับตั้งแต่นั้นเป็นต้นมาก็ได้เห็นความก้าวหน้าอย่างรวดเร็วทั่วโลกในการใช้การบำบัดด้วยเซลล์ CAR T-เซลล์
นักวิจัยยังคงพยายามทำความเข้าใจว่าการบำบัดนี้ทำงานอย่างไร ปรับปรุงผลข้างเคียงและปรับปรุงผลลัพธ์สำหรับผู้ป่วย เป็นพื้นที่การวิจัยที่มีการพัฒนาอย่างรวดเร็วและน่าตื่นเต้นว่ามันมาไกลแค่ไหนในระยะเวลาอันสั้น
สำหรับข้อมูลเพิ่มเติม โปรดดูที่หน้าเว็บ 'ทำความเข้าใจการทดลองทางคลินิก' หรือดูที่ www.clinicaltrials.gov
สำหรับข้อมูลเพิ่มเติม
- พูดคุยกับแพทย์ทางโลหิตวิทยาของคุณว่าคุณมีสิทธิ์หรือเหมาะสมที่จะรับการบำบัดด้วยเซลล์ CAR T-cell หรือไม่ ถ้าเป็นเช่นนั้น นักโลหิตวิทยาของคุณสามารถจัดการส่งต่อได้
- สำหรับข้อสงสัยใดๆ ที่เกี่ยวข้องกับคุณสมบัติของผู้ป่วยสำหรับการบำบัดด้วยเซลล์ CAR T-cell หรือวิธีที่ผู้ป่วยสามารถเข้าถึงการรักษานี้ โปรดส่งอีเมล: CAR-T.enquiry@petermac.org
- สามารถติดต่อ Lymphoma Nurse Support Line: T 1800 953 081 หรืออีเมล์: อีเมล: nurse@lymphoma.org.au สำหรับข้อมูลเพิ่มเติมหรือคำแนะนำ
การนำเสนอที่บันทึก การสัมภาษณ์ผู้เชี่ยวชาญ และแหล่งข้อมูล
การอัปเดตเกี่ยวกับการบำบัดด้วยเซลล์ T-CAR ในออสเตรเลีย – ช่วงการศึกษาที่จัดขึ้นเมื่อวันที่ 21 พฤศจิกายน 2020
ดร.ไมเคิล ดิกคินสัน ศูนย์มะเร็งปีเตอร์ แมคคัลลัม
การรักษาแบบใหม่ในมะเร็งต่อมน้ำเหลืองเชิงรุกและการบำบัดด้วยเซลล์ T-CAR
ดร.ไมเคิล ดิกคินสัน ศูนย์มะเร็งปีเตอร์ แมคคัลลัม
การบำบัดด้วย CAR T-cell และความหมายสำหรับผู้ป่วย
ความร่วมมือโดย Lymphoma Coalition และ Acute Leukemia Advocates Network – 30 มิถุนายน 2022
การสัมภาษณ์ผู้เชี่ยวชาญของ American Society of Hematology (ASH)
บทสัมภาษณ์ผู้เชี่ยวชาญของ European Hematology Association
หนังสือการ์ตูน CAR T-cell – CLL Society
คำถามที่ถามแพทย์ของคุณ
ฉันมีสิทธิ์ได้รับการบำบัดด้วยเซลล์ CAR T-cell หรือไม่
มีการทดลองทางคลินิกการรักษาด้วยเซลล์ CAR T-cell ในออสเตรเลียที่ฉันอาจมีสิทธิ์ได้รับหรือไม่
มีวิธีการรักษาอื่นที่ดีกว่าสำหรับฉันหรือไม่?
มีการทดลองทางคลินิกอื่น ๆ สำหรับฉันหรือไม่?
หน้านี้อัปเดตล่าสุดเมื่อเดือนสิงหาคม 2020
คู่มือผู้ป่วยและครอบครัวเกี่ยวกับการบำบัดด้วยเซลล์ CAR T-cell - ประสบการณ์ของผู้ป่วย
วิดีโอด้านล่าง “คู่มือผู้ป่วยและครอบครัวเกี่ยวกับการบำบัดด้วยเซลล์ CAR T-cell" ได้รับการพัฒนาโดยรัฐบาล NSW เนื่องจากการตั้งค่าความเป็นส่วนตัว เราไม่สามารถเล่นได้บนหน้าเว็บของเรา แต่ถ้าคุณ คลิกที่ปุ่มสีน้ำเงิน “ดู Vimeo" คุณสามารถเข้าถึงวิดีโอนี้ได้ฟรี

