การรักษามะเร็งต่อมน้ำเหลืองมักเป็นการตัดสินใจที่ช่วยชีวิต อย่างไรก็ตาม มันยังทำให้คุณมีความเสี่ยงสูงที่จะเป็นมะเร็งชนิดที่สองในภายหลัง ในกรณีส่วนใหญ่ มะเร็งชนิดที่สองอาจเกิดขึ้นมากกว่า 10 ปีหลังจากที่คุณเริ่มการรักษามะเร็งต่อมน้ำเหลือง ในบางกรณีอาจเกิดขึ้นเร็วกว่านี้
ระบบภูมิคุ้มกันที่อ่อนแอ เคมีบำบัด และการฉายรังสี ล้วนสามารถเพิ่มความเสี่ยงของมะเร็งชนิดที่ XNUMX ซึ่งแตกต่างจากมะเร็งต่อมน้ำเหลืองในระยะเริ่มแรกได้ การรักษาอื่น ๆ อาจเพิ่มความเสี่ยงของคุณ
ไม่ใช่ทุกคนที่ได้รับการรักษาจะเป็นมะเร็งชนิดที่ XNUMX แต่สิ่งสำคัญคือต้องตระหนักถึงความเสี่ยงเพื่อที่คุณจะได้จัดการกับสุขภาพและรับคำแนะนำทางการแพทย์ได้ตั้งแต่เนิ่นๆ การตรวจสุขภาพเป็นประจำกับอายุรแพทย์ (GP) แพทย์ด้านโลหิตวิทยา แพทย์ด้านเนื้องอกวิทยา หรือผู้เชี่ยวชาญด้านมะเร็งวิทยาด้วยรังสีเป็นส่วนสำคัญในการทำให้แน่ใจว่ามะเร็งชนิดที่ XNUMX จะถูกตรวจพบแต่เนิ่นๆ และรักษาเมื่อจำเป็น
หน้านี้จะให้ข้อมูลเกี่ยวกับสิ่งที่ต้องค้นหา สิ่งที่ควรตรวจสุขภาพ และอาการใหม่ที่ควรพบแพทย์เมื่อใด
มะเร็งชนิดที่สองคืออะไร
มะเร็งชนิดที่สองคือการพัฒนาของมะเร็งชนิดใหม่ที่ไม่เกี่ยวข้องกับมะเร็งต่อมน้ำเหลืองหรือการวินิจฉัย CLL ดั้งเดิมของคุณ มันคือ ไม่ใช่อาการกำเริบ หรือการเปลี่ยนแปลง ของมะเร็งต่อมน้ำเหลือง/CLL ของคุณ
หากต้องการข้อมูลเพิ่มเติมเกี่ยวกับมะเร็งต่อมน้ำเหลืองที่กลับเป็นซ้ำหรือเปลี่ยนรูป โปรดคลิกลิงก์ด้านล่าง
ทำไมมะเร็งชนิดที่สองถึงเกิดขึ้น?
การรักษาบางอย่างทำงานโดยเปลี่ยนวิธีการทำงานของระบบภูมิคุ้มกันของคุณ ในขณะที่วิธีอื่นทำให้เกิดความเสียหายโดยตรงต่อ DNA ของเซลล์ของคุณ สิ่งนี้มีความสำคัญเนื่องจากช่วยทำลายเซลล์มะเร็งต่อมน้ำเหลือง อย่างไรก็ตาม มันยังสามารถเพิ่มความเสี่ยงของมะเร็งชนิดที่ XNUMX เนื่องจากระบบภูมิคุ้มกันของคุณอาจอ่อนแอลง หรือความเสียหายของ DNA อาจส่งผลให้เซลล์ปลอม (เสียหาย) หลุดรอดจากระบบภูมิคุ้มกันของคุณ และเพิ่มจำนวนจนกลายเป็นมะเร็งในที่สุด
คนส่วนใหญ่ไม่เป็นมะเร็งครั้งที่สอง อย่างไรก็ตาม สิ่งสำคัญคือต้องทราบความเสี่ยงของคุณ เพื่อให้คุณได้รับการตรวจคัดกรองตามปกติและรับคำแนะนำทางการแพทย์ตั้งแต่เนิ่นๆ
ปกติเซลล์เติบโตได้อย่างไร?
โดยปกติเซลล์จะเติบโตและเพิ่มจำนวนขึ้นอย่างเป็นระเบียบและควบคุมอย่างแน่นหนา พวกมันถูกตั้งโปรแกรมให้เติบโตและประพฤติตนในลักษณะหนึ่ง และเพิ่มจำนวนหรือตายในบางช่วงเวลา
เซลล์ในตัวเองมีขนาดเล็กมาก หมายความว่าเซลล์มีขนาดเล็กจนเรามองไม่เห็น แต่เมื่อประกอบกันเป็นส่วนต่างๆ ของร่างกาย รวมทั้งผิวหนัง เล็บ กระดูก เส้นผม ต่อมน้ำเหลือง เลือด และอวัยวะต่างๆ
มีการตรวจสอบและถ่วงดุลหลายอย่างเพื่อให้แน่ใจว่าเซลล์พัฒนาไปในทางที่ถูกต้อง ซึ่งรวมถึง "จุดตรวจภูมิคุ้มกัน" จุดตรวจภูมิคุ้มกันเป็นจุดระหว่างการเติบโตของเซลล์ ซึ่งระบบภูมิคุ้มกันของเรา "ตรวจสอบ" ว่าเซลล์นั้นเป็นเซลล์ปกติที่แข็งแรง
หากตรวจเซลล์แล้วพบว่าแข็งแรง เซลล์ก็จะเติบโตต่อไป ถ้ามันเป็นโรคหรือได้รับความเสียหายในทางใดทางหนึ่ง มันจะถูกซ่อมแซมหรือทำลาย (ตาย) และถูกกำจัดออกจากร่างกายของเราผ่านทางระบบน้ำเหลืองของเรา
- เมื่อเซลล์เพิ่มจำนวนขึ้น จะเรียกว่า การแบ่งเซลล์.
- เมื่อเซลล์ตายจะเรียกว่า การตายของเซลล์.
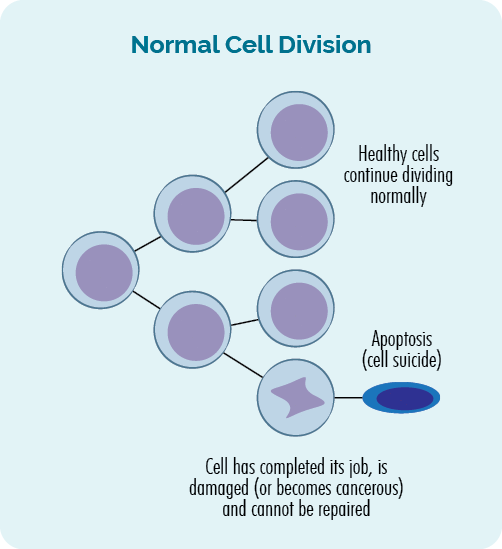
กระบวนการแบ่งเซลล์และการตายของเซลล์นี้ควบคุมโดยยีนใน DNA ของเรา และเกิดขึ้นในร่างกายของเราตลอดเวลา เราสร้างเซลล์หลายล้านล้านเซลล์ทุกวันเพื่อทดแทนเซลล์เก่าที่ทำงานเสร็จหรือเสียหาย
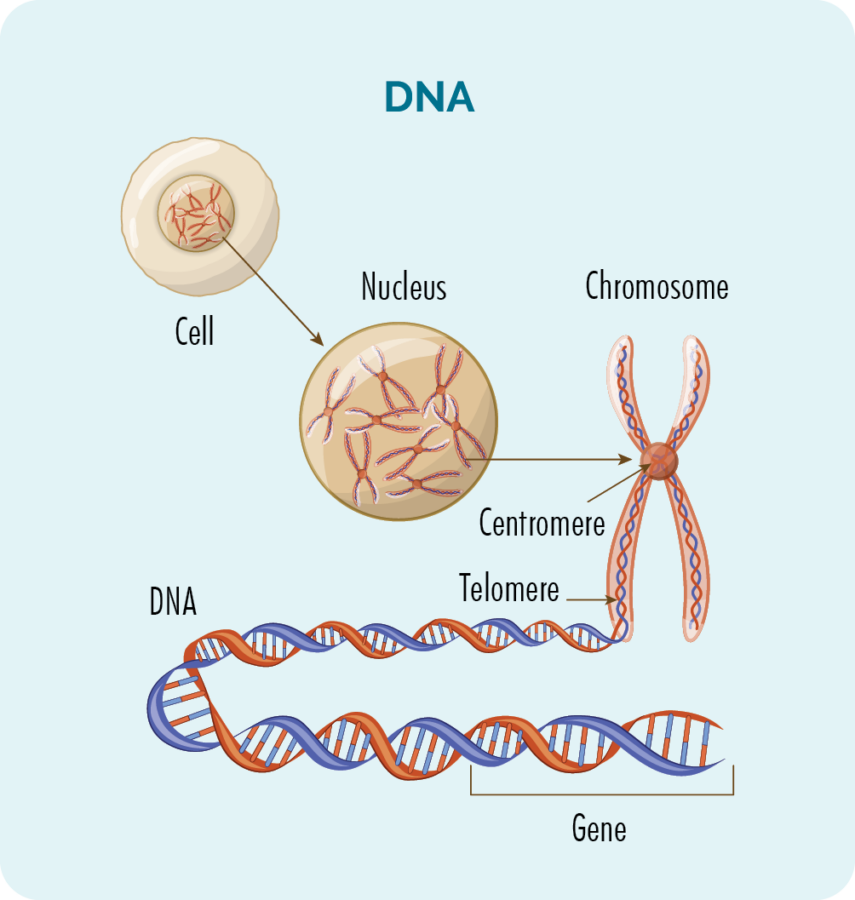
ยีนและดีเอ็นเอ
ภายในเซลล์ทุกเซลล์ (ยกเว้นเซลล์เม็ดเลือดแดง) เป็นนิวเคลียสที่มีโครโมโซม 23 คู่
โครโมโซมประกอบขึ้นจาก DNA ของเรา และ DNA ของเราประกอบด้วยยีนต่างๆ มากมายซึ่งเป็น "สูตรอาหาร" สำหรับการเจริญเติบโตของเซลล์ เพิ่มจำนวน ทำงาน และตายในที่สุด
มะเร็งเกิดขึ้นเมื่อความเสียหายหรือความผิดพลาดเกิดขึ้นในยีนของเรา การรักษามะเร็งต่อมน้ำเหลืองบางอย่างอาจทำให้ยีนเสียหายได้
เรียนรู้เพิ่มเติมเกี่ยวกับสิ่งที่เกิดขึ้นเมื่อยีนและ DNA ของเราเสียหายในวิดีโอด้านล่าง อย่ากังวลมากเกินไปเกี่ยวกับชื่อโปรตีนและกระบวนการ ชื่อไม่สำคัญเท่าสิ่งที่พวกเขาทำ
มะเร็งคืออะไร
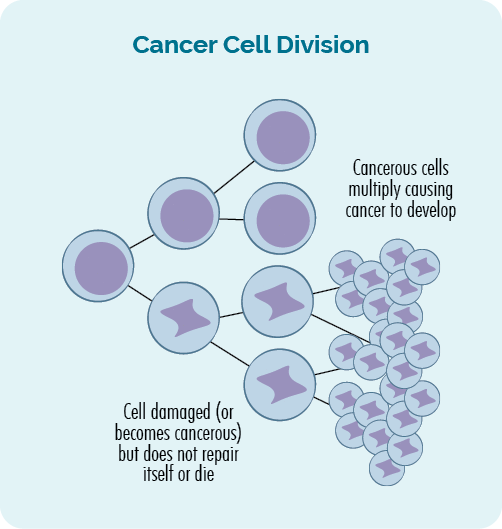
มะเร็งคือ ยีนโรคทิค มันเกิดขึ้นเมื่อเกิดความเสียหายหรือความผิดพลาดเกิดขึ้นกับเรา ยีนs ส่งผลให้เซลล์เติบโตอย่างผิดปกติและควบคุมไม่ได้
มะเร็งเกิดขึ้นเมื่อเซลล์เติบโตอย่างควบคุมไม่ได้และผิดปกติอย่างต่อเนื่องและก่อตัวเป็นเนื้องอก หรือมีเซลล์มะเร็งเพิ่มขึ้นในเลือดหรือในระบบน้ำเหลืองของคุณ
การเปลี่ยนแปลงใน DNA ของเราบางครั้งเรียกว่าการกลายพันธุ์ทางพันธุกรรมหรือการแปรผันทางพันธุกรรม
มะเร็งทุติยภูมิเกิดขึ้นเนื่องจากการรักษาความเสียหายสำหรับมะเร็งระยะแรกของคุณ เช่น มะเร็งต่อมน้ำเหลืองหรือ CLL ทำให้เกิด DNA ยีน หรือระบบภูมิคุ้มกันของคุณ
มะเร็งทุติยภูมิชนิดใดที่สามารถเกิดขึ้นได้?
การรักษาด้วยมะเร็งต่อมน้ำเหลืองอาจทำให้คุณมีความเสี่ยงสูงขึ้นเล็กน้อยในการเป็นมะเร็งทุกชนิด อย่างไรก็ตาม ความเสี่ยงของการเกิดมะเร็งครั้งที่สองอาจสูงขึ้นขึ้นอยู่กับประเภทของการรักษาที่คุณมี และตำแหน่งของมะเร็งต่อมน้ำเหลืองที่กำลังรับการรักษา
การรักษาด้วยเคมีบำบัดอาจเพิ่มความเสี่ยงต่อวินาที มะเร็งเลือด เช่น มะเร็งต่อมน้ำเหลืองหรือมะเร็งเม็ดเลือดขาว หรือหากคุณเคยเป็นมะเร็งต่อมน้ำเหลืองชนิด Hodgkin Lymphoma คุณอาจพัฒนาชนิดย่อยของมะเร็งต่อมน้ำเหลืองชนิด Non-Hodgkin การบำบัดด้วยทีเซลล์ในรถยนต์อาจเพิ่มความเสี่ยงในการเกิดมะเร็งต่อมน้ำเหลืองชนิดทีเซลล์ มะเร็งเม็ดเลือดขาว หรือมะเร็งผิวหนัง แม้ว่าจะเชื่อว่าความเสี่ยงจะมีน้อยก็ตาม
ความเสี่ยงในการเกิดมะเร็งชนิดที่สองหลังการรักษาด้วยการฉายรังสีนั้นสัมพันธ์กับบริเวณของร่างกายของคุณที่เป้าหมายของการรักษาด้วยการฉายรังสี
คลิกที่หัวข้อด้านล่างเพื่อเรียนรู้เพิ่มเติมเกี่ยวกับความเสี่ยงของมะเร็งชนิดที่สองที่พบบ่อย
มะเร็งผิวหนังอาจเป็น:
- มะเร็งเซลล์ต้นกำเนิด
- มะเร็งเซลล์สความัส
- melanomas
- มะเร็งเซลล์ Merkel
มะเร็งเต้านมพบได้บ่อยในผู้หญิงมากกว่าผู้ชาย แต่ผู้ชายก็ยังสามารถเป็นมะเร็งเต้านมได้ หากคุณได้รับการฉายรังสีที่หน้าอก คุณอาจมีความเสี่ยงเพิ่มขึ้นที่จะเป็นมะเร็งเต้านมในภายหลัง
คุณควรเริ่มตรวจเป็นประจำทุกปี เช่น แมมโมแกรมและอัลตราซาวนด์ตั้งแต่อายุ 30 ปี หรือ 8 ปีหลังจากเริ่มรักษามะเร็งต่อมน้ำเหลือง/ซีแอลแอล แล้วแต่ว่ากรณีใดจะเกิดขึ้นก่อน
ความเสี่ยงในการเป็นมะเร็งเต้านมเนื่องจากผลระยะยาวของการรักษามะเร็งต่อมน้ำเหลืองจะสูงขึ้นหากคุณได้รับรังสีที่หน้าอกเมื่อคุณอายุน้อยกว่า 30 ปี
ขอให้แพทย์ประจำตัวของคุณ (แพทย์ในพื้นที่) แสดงวิธีตรวจเต้านมเพื่อหาก้อนเนื้อ ตรวจสอบก้อนทุกเดือนและรายงานการเปลี่ยนแปลงใด ๆ ต่อแพทย์ของคุณ
คุณอาจพัฒนาเป็นมะเร็งต่อมน้ำเหลืองชนิดที่สองและไม่เกี่ยวข้องกัน นี่คือ แตกต่างจากมะเร็งต่อมน้ำเหลืองที่กำเริบหรือเปลี่ยนรูป.
ตัวอย่างเช่น หากคุณเคยได้รับการรักษามะเร็งต่อมน้ำเหลืองชนิด Hodgkin มาก่อน คุณอาจพัฒนามะเร็งต่อมน้ำเหลืองชนิดที่สองซึ่งเป็นชนิดย่อยของมะเร็งต่อมน้ำเหลืองชนิด Non-Hodgkin (NHL) หากคุณเคยมี NHL มาก่อน คุณอาจพัฒนา NHL หรือ Hodgkin Lymphoma ประเภทอื่นได้
บางคนได้พัฒนามะเร็งต่อมน้ำเหลืองชนิด T-cell หลังจากการรักษาด้วย CAR T-cell สำหรับมะเร็งต่อมน้ำเหลือง B-cell
คลิก ที่นี่จากข้อมูลเพิ่มเติม เกี่ยวกับอาการของโรคมะเร็งต่อมน้ำเหลืองและควรไปพบแพทย์เมื่อใด
คุณอาจมีความเสี่ยงเพิ่มขึ้นที่จะเป็นมะเร็งเม็ดเลือดขาวชนิดที่เรียกว่า Acute Myeloid Leukemia (AML) ขึ้นอยู่กับประเภทของการรักษา อาการของ AML รวมถึง:
- มีเลือดออกหรือช้ำง่ายกว่าปกติ หรือมีผื่นสีม่วงหรือแดงเป็นจุด ๆ
- ความเหนื่อยล้าและความอ่อนแอทั่วไป
- การลดน้ำหนักโดยมีหรือไม่มีการสูญเสียความอยากอาหาร
- แผลที่ไม่หายอย่างที่คิด
- มีไข้และ/หรือหนาวสั่น
- การติดเชื้อที่กลับมาเป็นซ้ำหรือไม่หายไป
- หายใจลำบาก หายใจถี่ หรือเจ็บหน้าอก
- การเปลี่ยนแปลงในการตรวจเลือดของคุณ
ถามแพทย์ของคุณหากคุณมีความเสี่ยงเพิ่มขึ้นในการเกิดโรค AML และอาจต้องติดตามผลอะไรบ้าง
คุณอาจมีความเสี่ยงเพิ่มขึ้นเล็กน้อยที่จะเป็นมะเร็งปอดในภายหลังหากคุณได้รับรังสีที่หน้าอก ความเสี่ยงนี้จะเพิ่มขึ้นหากคุณสูบบุหรี่ อย่างไรก็ตาม แม้แต่ผู้ไม่สูบบุหรี่ก็อาจได้รับความเสี่ยงดังกล่าว
เทคนิคใหม่ๆ ในการรักษาด้วยการฉายรังสีทำให้ปลอดภัยขึ้นและลดความเสี่ยง แต่คุณควรรายงานอาการระบบทางเดินหายใจให้แพทย์ทราบหากมีอาการนานกว่าสองสัปดาห์ เหล่านี้รวมถึง:
- รู้สึกหายใจไม่ออกโดยไม่มีสาเหตุ
- รู้สึกเหนื่อยหรือหายใจไม่ออกเร็วกว่าที่คาดไว้เมื่อคุณออกกำลังกาย
- เจ็บหน้าอก
- รู้สึกไม่สบายเมื่อคุณหายใจ
- ไอโดยมีหรือไม่มีเสมหะ
- ไอเป็นเลือด.
คุณอาจมีความเสี่ยงเพิ่มขึ้นที่จะเป็นมะเร็งต่อมไทรอยด์หากคุณได้รับรังสีที่คอหรือลำคอ
อาการของโรคมะเร็งต่อมไทรอยด์ ได้แก่:
- เจ็บคอหรือปวดบริเวณหน้าคอซึ่งอาจลามไปถึงหู
- ก้อนที่ด้านหน้าของคอของคุณ
- อาการบวมที่คอของคุณ
- กลืนหรือหายใจลำบาก
- เปลี่ยนเสียงของคุณ
- อาการไอที่ไม่หายไป
ไปพบแพทย์ในพื้นที่ของคุณ (GP) หากอาการเหล่านี้รุนแรงหรือนานกว่า 2 สัปดาห์
การฉายรังสีที่ช่องท้องหรือลำไส้ของคุณอาจเพิ่มความเสี่ยงต่อการเป็นมะเร็งลำไส้ในภายหลัง รายงานการเปลี่ยนแปลงทั้งหมดให้แพทย์ของคุณตรวจทาน การเปลี่ยนแปลงที่คุณอาจได้รับรวมถึง:
- ท้องร่วงหรือท้องผูก
- ท้องอืดหรือปวดท้องและท้องของคุณ
- เลือดเมื่อคุณเข้าห้องน้ำ - อาจดูเหมือนเลือดสีแดงสดหรืออุจจาระเหนียวสีดำสีดำ
- รับประทานอาหารลำบากเนื่องจากรู้สึกอิ่ม
- คลื่นไส้อาเจียน
- ลดน้ำหนักโดยไม่ต้องพยายาม.
คุณอาจมีความเสี่ยงเพิ่มขึ้นที่จะเป็นมะเร็งต่อมลูกหมากหากคุณได้รับการฉายรังสีที่ช่องท้องหรือบริเวณอุ้งเชิงกราน หรือมียาต้านมะเร็งประเภทอื่นๆ เช่น คีโม การบำบัดแบบมุ่งเป้าหรือภูมิคุ้มกันบำบัด
ตรวจต่อมลูกหมากกับ GP ของคุณเป็นประจำ และรายงานการเปลี่ยนแปลงใดๆ เช่น:
- ปัสสาวะลำบาก (ปัสสาวะรดที่นอน) หรือต้องไปมากกว่าปกติ
- การเปลี่ยนแปลงในการแข็งตัวของอวัยวะเพศหรือเลือดในน้ำอสุจิของคุณ
- ปวดท้องอืดหรือไม่สบายในช่องท้อง
คุณอาจมีความเสี่ยงเป็นมะเร็งชนิดที่สอง และการตรวจติดตามผลและการสแกนที่คุณควรทำ แพทย์ของคุณจะสามารถช่วยจัดการทดสอบเหล่านี้ได้
คุ้มไหมที่จะเสี่ยงเข้ารับการรักษา?
นี่เป็นการตัดสินใจส่วนตัวมาก ความเสี่ยงในการเกิดมะเร็งครั้งที่สอง แม้ว่าจะสูงกว่าผู้ที่ไม่ได้รับการรักษามะเร็งต่อมน้ำเหลือง แต่ก็ยังต่ำอยู่
การรักษาด้วยการรักษาตอนนี้ หวังว่าคุณจะสามารถบรรเทาอาการให้หายได้หรือแม้แต่รักษาให้หายขาดจากมะเร็งต่อมน้ำเหลืองในปัจจุบันของคุณได้ อาจทำให้คุณมีคุณภาพชีวิตที่ดีได้นานขึ้นอีกหลายปี
การรู้ว่ามีความเสี่ยงที่จะเป็นมะเร็งครั้งที่สองอาจทำให้เกิดความวิตกกังวล แต่ยังหมายความว่าคุณรู้ว่ามีอาการใดบ้างที่ต้องระวังและควรไปพบแพทย์เมื่อใด นอกจากนี้ยังหมายความว่าคุณจะได้รับการติดตามอย่างใกล้ชิดและทำการสแกนหรือการทดสอบเพื่อหามะเร็งชนิดที่สองที่อาจเกิดขึ้นได้ตั้งแต่เนิ่นๆ หวังว่านี่จะทำให้คุณมีโอกาสที่ดีที่สุดในการรักษามันให้สำเร็จ
อย่างไรก็ตาม มีเพียงคุณเท่านั้นที่สามารถตัดสินใจได้ว่าคุณยินดีรับความเสี่ยงต่อสุขภาพของคุณเพียงใด ถามคำถามกับแพทย์โลหิตวิทยาเกี่ยวกับความเสี่ยงของการไม่ได้รับการรักษาตามที่แพทย์แนะนำ ถามพวกเขาเกี่ยวกับความเสี่ยงของการเกิดมะเร็งครั้งที่สอง และการตรวจติดตามผลที่คุณควรมี
จากนั้นพูดคุยกับคนที่คุณรักหรือนักจิตวิทยาหากต้องการ ตัดสินใจตามข้อมูลที่คุณได้รับและสิ่งที่เหมาะสมสำหรับคุณ หากคุณรู้สึกว่าคุณมีข้อมูลไม่เพียงพอ คุณสามารถขอความเห็นที่สองเกี่ยวกับการรักษาของคุณได้ นักโลหิตวิทยาหรือ GP ของคุณสามารถช่วยคุณจัดเตรียมความคิดเห็นที่สองได้
ฉันควรมีการทดสอบติดตามผลอะไรบ้าง?
ไม่มีโปรโตคอลเฉพาะสำหรับการติดตามผลการตรวจหามะเร็งระยะที่สองหลังการรักษา เนื่องจากสิ่งที่คุณต้องการจะขึ้นอยู่กับชนิดของมะเร็งต่อมน้ำเหลืองที่คุณเป็น การรักษาที่คุณมี และบริเวณของร่างกายที่ได้รับผลกระทบ
พูดคุยกับนักโลหิตวิทยาหรือผู้เชี่ยวชาญด้านเนื้องอกวิทยาเกี่ยวกับประเภทของการตรวจติดตามผลที่คุณควรมี อย่างไรก็ตาม ด้านล่างนี้คือคำแนะนำเกี่ยวกับสิ่งที่คุณต้องพิจารณา
- ตรวจเลือดเป็นประจำตามคำแนะนำของเนื้องอกวิทยาหรือแพทย์โลหิตวิทยา
- การตรวจเต้านมด้วยตนเองทุกเดือน (รายงานการเปลี่ยนแปลงไปยัง GP ของคุณโดยเร็วที่สุด) และการตรวจแมมโมแกรมและ/หรืออัลตราซาวนด์ตามคำแนะนำของแพทย์
- แมมโมแกรมและอัลตราซาวนด์ประจำปีตั้งแต่อายุ 30 ปี หรือ 8 ปีหลังการฉายรังสีที่ทรวงอก หากทำการรักษาก่อนอายุ 30 ปี
- ตรวจแปปสเมียร์ตามคำแนะนำของแพทย์
- ตรวจผิวหนังประจำปี - บ่อยขึ้นหากแพทย์แนะนำ
- ตรวจคัดกรองลำไส้ทุก ๆ ปีที่สองตั้งแต่อายุ 50 ปี และเร็วกว่านั้นหากแพทย์แนะนำ
- ตรวจต่อมลูกหมากทุกปีตั้งแต่อายุ 50 ปีขึ้นไป หากแพทย์แนะนำ
- การฉีดวัคซีนตามคำแนะนำของแพทย์
สรุป
- การรักษามะเร็งต่อมน้ำเหลืองสามารถช่วยชีวิตได้ แต่การรักษาทุกประเภทยังทำให้คุณมีความเสี่ยงสูงที่จะเป็นมะเร็งครั้งที่สองในภายหลัง
- มะเร็งชนิดที่สองไม่ใช่การกำเริบหรือการเปลี่ยนแปลงของมะเร็งต่อมน้ำเหลืองเดิมของคุณ เป็นมะเร็งชนิดอื่นที่ไม่เกี่ยวข้องกับมะเร็งต่อมน้ำเหลืองของคุณ
- การรักษาด้วยการฉายแสงอาจทำให้คุณมีความเสี่ยงสูงที่จะเป็นมะเร็งชนิดที่สองในบริเวณที่ฉายรังสี
- เคมีบำบัดสามารถเพิ่มความเสี่ยงต่อการเป็นมะเร็งเม็ดเลือดที่สองหรือเนื้องอกชนิดแข็งอื่นๆ
- มะเร็งผิวหนังเป็นมะเร็งอันดับสองที่พบบ่อยที่สุด การตรวจสภาพผิวเป็นประจำทุกปีมีความสำคัญ
- ผู้ชายและผู้หญิงสามารถเป็นมะเร็งเต้านมได้แม้ว่าจะพบได้บ่อยในผู้หญิง หากคุณได้รับการฉายรังสีที่หน้าอก ให้เริ่มตรวจร่างกายด้วยตนเองทุกเดือน และรายงานการเปลี่ยนแปลงทั้งหมดต่อแพทย์ของคุณ
- ติดตามข่าวสารล่าสุดเกี่ยวกับการตรวจคัดกรอง การสแกน และการฉีดวัคซีนที่แนะนำทั้งหมด
- ถามแพทย์ด้านโลหิตวิทยา มะเร็งวิทยา หรือรังสีวิทยาเกี่ยวกับความเสี่ยงของมะเร็งชนิดที่ XNUMX และวางแผนร่วมกับพวกเขาเพื่อติดตามผลการรักษา
- หากคุณยังไม่มี GP ที่คุณไว้วางใจ ให้มองหาและแจ้งให้พวกเขาทราบถึงการรักษาและความเสี่ยงที่กำลังดำเนินอยู่ ขอให้พวกเขาติดต่อประสานงานกับแพทย์โลหิตวิทยา ผู้เชี่ยวชาญด้านเนื้องอกวิทยา หรือผู้เชี่ยวชาญด้านรังสีวิทยาเพื่อขอคำแนะนำในการติดตามผลอย่างต่อเนื่อง

