การเปลี่ยนแปลงของปอดอาจเกิดขึ้นระหว่างหรือหลังการรักษามะเร็งต่อมน้ำเหลือง การเปลี่ยนแปลงของปอดซึ่งเป็นผลมาจากผลข้างเคียงของการรักษาเรียกว่า ความเป็นพิษต่อปอด. การเปลี่ยนแปลงเหล่านี้อาจส่งผลต่อสมรรถภาพและความสามารถในการหายใจของคุณ คุณอาจพบว่าคุณหายใจไม่ออกง่ายกว่าก่อนการรักษา หรือความฟิตของคุณไม่เหมือนเดิม
หน้าเว็บนี้จะให้ข้อมูลเกี่ยวกับการเปลี่ยนแปลงที่อาจเกิดขึ้น เหตุใดจึงเกิดขึ้น และวิธีการจัดการการเปลี่ยนแปลง
ปอดของเราทำหน้าที่อะไร?
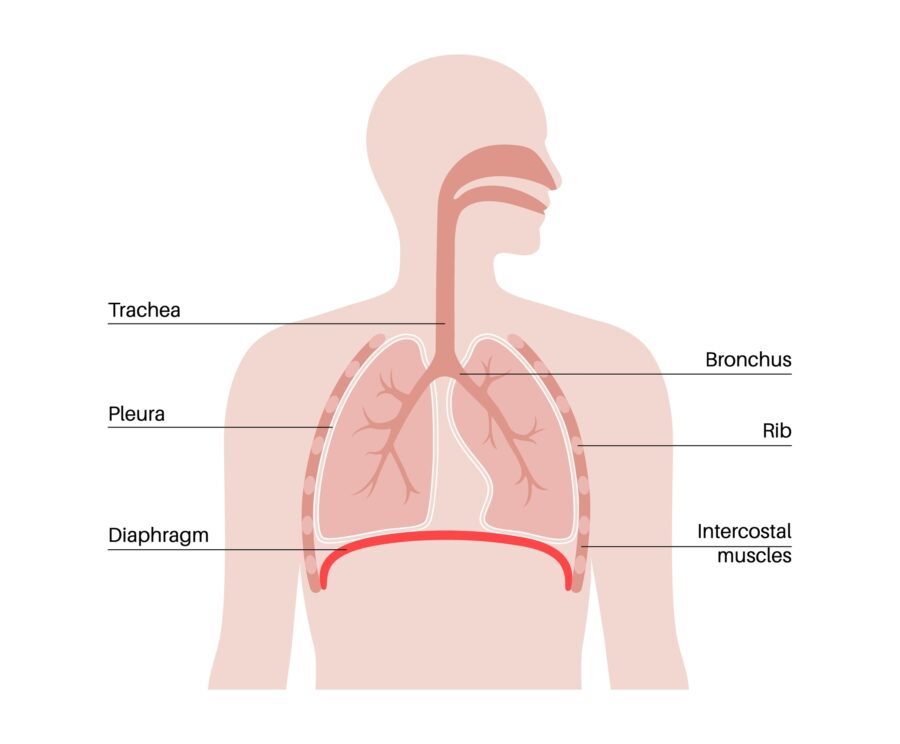
ปอดของเราเป็นอวัยวะที่ช่วยให้เราหายใจ พวกมันขยายตัวเมื่อเราหายใจเข้า และหดตัวเมื่อเราหายใจออก ในปอดของเรานั้นฮีโมโกลบินในเซลล์เม็ดเลือดแดงของเรารับออกซิเจนเพื่อส่งไปยังส่วนอื่นๆ ของร่างกาย และที่ซึ่งเซลล์เม็ดเลือดแดงจะปล่อยของเสียเช่นคาร์บอนไดออกไซด์ให้เราหายใจออก
เรามีปอดสองข้าง ข้างหนึ่งอยู่ทางด้านขวา และอีกข้างอยู่ด้านซ้ายของหน้าอก เนื่องจากหัวใจของเราอยู่ที่หน้าอกด้านซ้ายเช่นกัน ปอดซ้ายจึงเล็กกว่าปอดด้านขวาเล็กน้อย ปอดขวาของเรามี 3 ส่วน (เรียกว่ากลีบ) และปอดซ้ายมีเพียง 2 กลีบเท่านั้น
หน้าที่อื่น ๆ ของปอดของเรา
การไหลเวียนของอากาศจากปอดเป็นสิ่งจำเป็นสำหรับเราในการพูดและควบคุมเสียงของเรา
ปอดของเรามีบทบาทสำคัญในการปกป้องเราจากเชื้อโรคที่ก่อให้เกิดการติดเชื้อและโรคต่างๆ เซลล์เม็ดเลือดขาว B-cell ในปอดของเราผลิตแอนติบอดีที่เรียกว่า อิมมูโนโกลบูลินเอ ซึ่งช่วยต่อสู้กับการติดเชื้อทางเดินหายใจ
ปอดของเรายังผลิตเมือกชนิดหนึ่งที่ดักจับและฆ่าเชื้อโรคเพื่อป้องกันการติดเชื้อ
ปอดของเราช่วยป้องกันไม่ให้ร่างกายมีสภาพเป็นกรดมากเกินไปโดยการกำจัดคาร์บอนไดออกไซด์เมื่อเราหายใจออก ในระยะสั้น หากร่างกายของเรามีสภาพเป็นกรดมากเกินไป เราก็จะสามารถมี:
- หัวใจเต้นเร็ว
- ความเมื่อยล้าและอ่อนแอ
- เวียนหัว
- ความสับสน
- คลื่นไส้อาเจียนหรือเบื่ออาหาร
อย่างไรก็ตาม หากร่างกายของเรายังคงมีสภาพเป็นกรดมากเกินไปในระยะยาว เราก็อาจมีความเสี่ยงต่อสภาวะและโรคบางอย่างได้มากขึ้น ได้แก่:
- ฟันผุ
- โรคมะเร็ง
- โรคหัวใจ
- โรคภูมิแพ้
- ความเสียหายต่อลำคอหรือกระเพาะอาหารของเรา
- ความอ้วน
- ปัญหาเกี่ยวกับระบบประสาท หัวใจ หรือกล้ามเนื้อของเรา
อะไรทำให้เกิดการเปลี่ยนแปลงของปอด?
มะเร็งต่อมน้ำเหลืองและการรักษามะเร็งต่อมน้ำเหลืองบางชนิดอาจทำให้เกิดการเปลี่ยนแปลงในปอดของคุณได้
มะเร็งต่อมน้ำเหลือง
มะเร็งต่อมน้ำเหลืองบริเวณช่องอกปฐมภูมิเริ่มต้นที่ตรงกลางหน้าอก (ประจัน) และอาจส่งผลต่อปอดของคุณ หลายๆ คนที่เป็นมะเร็งต่อมน้ำเหลืองชนิด Hodgkin Lymphoma อาจเริ่มต้นที่บริเวณประจันหน้าด้วย และบางรายอาจเป็นมะเร็งต่อมน้ำเหลืองที่ลามไปที่หน้าอกหรือกดทับปอด มะเร็งต่อมน้ำเหลืองบางชนิดอาจเริ่มต้นที่ปอดของคุณด้วยซ้ำ
มะเร็งต่อมน้ำเหลืองเหล่านี้อาจส่งผลต่อปอดของคุณหากมีขนาดใหญ่พอที่จะกดดันมัน และป้องกันไม่ให้มันขยายตัวเต็มที่เมื่อคุณหายใจเข้า หรือหดตัวเมื่อคุณหายใจออก หากมะเร็งต่อมน้ำเหลืองอยู่ในปอด อาจส่งผลต่อวิธีการทำงาน
การรักษาที่อาจก่อให้เกิดพิษต่อปอด
แม้ว่าเคมีบำบัดจะมีประสิทธิภาพมากในการต่อสู้กับมะเร็งต่อมน้ำเหลืองหลายชนิด แต่ยาเคมีบำบัดบางชนิดอาจทำให้เกิดพิษต่อปอดได้
บลีโอมัยซิน
Bleomycin เป็นเคมีบำบัดที่ใช้กันทั่วไปในการรักษา Hodgkin Lymphoma และกระป๋อง ไม่ค่อยมี ทำให้เกิดการเปลี่ยนแปลงของปอด อย่างไรก็ตาม ความเสี่ยงต่อความเป็นพิษต่อปอดที่เกี่ยวข้องกับเบลโลมัยซินจะเพิ่มขึ้น หากคุณ:
- มากกว่า 40 ปี
- สูบบุหรี่
- มีภาวะปอดอื่น ๆ
- มีปัญหากับไตของคุณ
ออกซิเจนปริมาณสูงมักใช้ในโรงพยาบาลหรือระหว่างการดำน้ำลึก หากจำเป็นต้องใช้ออกซิเจนในโรงพยาบาล คุณอาจได้รับอากาศทางการแพทย์แทนออกซิเจนในปริมาณสูง ให้แน่ใจว่าคุณ แจ้งให้แพทย์และพยาบาลทราบเสมอว่าคุณเคยเป็นโรค Bleomycin แม้ว่าคุณจะเป็นโรคนี้เมื่อหลายปีก่อนก็ตาม พวกเขาจะระบุออกซิเจนว่าเป็นภูมิแพ้เพื่อให้แน่ใจว่าคุณไม่ได้รับออกซิเจนในปริมาณมาก
เป็นความคิดที่ดีที่จะพกการ์ดหรือมีสายรัดข้อมือหรือสร้อยข้อมือเพื่อให้คนอื่นรู้ว่าคุณไม่สามารถรับออกซิเจนในปริมาณสูงได้ ในกรณีที่คุณตกอยู่ในสถานการณ์ที่คุณไม่สามารถสื่อสารด้วยตัวเอง
โดยทั่วไปจะใช้ Bleomycin ในโปรโตคอลเคมีบำบัด ABVD และ eBEACOPP
เคมีบำบัดอื่น ๆ
เคมีบำบัดอื่นๆ ที่อาจทำให้เกิดพิษต่อปอดมีดังต่อไปนี้ อย่างไรก็ตาม สิ่งสำคัญคือต้องจำไว้ว่าผลข้างเคียงเหล่านี้เกิดขึ้นได้ยาก และคนส่วนใหญ่ที่ได้รับการรักษาจะไม่เกิดอาการเป็นพิษต่อปอด
- methotrexate
- เจมซิตาไบน์
- busulfan
- สีแดงเลือด
- melphalan
- cyclophosphamide
- คลอแรมบูซิล
- ไซตาราไบน์
- คีโมที่ใช้แพลตตินัม เช่น ซิสพลาตินหรือคาร์โบพลาติน
ต่างจาก Bleomycin หากความเป็นพิษต่อปอดของคุณเกิดจากเคมีบำบัดประเภทอื่น คุณจะยังคงสามารถใช้ออกซิเจนในปริมาณสูงได้หากจำเป็นโดยไม่มีความเสี่ยงเพิ่มเติม
การรักษาด้วยรังสีสามารถเพิ่มความเสี่ยงต่อความเป็นพิษต่อปอดได้ หากรังสีนั้นไปที่หน้าอก เมดิแอสตินัม หรือปอด ความเสี่ยงจะสูงขึ้นหากคุณเคยหรือกำลังรับเคมีบำบัดด้วย
การบำบัดด้วยภูมิคุ้มกันบางชนิดอาจทำให้เกิดความเป็นพิษต่อปอดได้ ซึ่งรวมถึงโมโนโคลนอลแอนติบอดีที่ใช้กันทั่วไปในการรักษามะเร็งต่อมน้ำเหลือง เช่น ริตูซิแมบ, โอบินูซูแมบ และเบรนตูซิแมบ เวโดติน
สารยับยั้งจุดตรวจภูมิคุ้มกัน เช่น เพมโบรลิซูแมบและนิโวลูแมบสามารถทำให้เกิดปฏิกิริยาภูมิคุ้มกันภายในปอด ซึ่งส่งผลให้ระบบภูมิคุ้มกันไม่รับรู้ถึงเซลล์ในปอดว่าเป็นศิลปะของคุณ ดังนั้นระบบภูมิคุ้มกันของคุณสามารถดูเซลล์เหล่านี้เป็นเชื้อโรคและอาจโจมตีเซลล์เหล่านั้นได้ ปฏิกิริยาประเภทนี้จะต้องได้รับการรักษาที่แตกต่างจากความเป็นพิษต่อปอดที่เกิดจากการรักษาอื่นๆ และมักจะรวมถึงสเตียรอยด์เพื่อหยุดปฏิกิริยาภูมิคุ้มกัน
อาการของการเปลี่ยนแปลงของปอด
คุณต้องรายงานอาการใหม่หรืออาการที่แย่ลงทั้งหมดให้แพทย์หรือพยาบาลทราบ เพื่อให้พวกเขาสามารถประเมินคุณได้ ในหลายกรณี คุณอาจไม่จำเป็นต้องได้รับการรักษาใดๆ แต่หากทำเช่นนั้น การชะลอการรักษาอาจกลายเป็นเรื่องร้ายแรงได้อย่างรวดเร็ว ความเป็นพิษต่อปอดหลายอย่างอาจเป็นเพียงชั่วคราวและไม่จำเป็นต้องได้รับการรักษา หรือเพียงการรักษาในระยะสั้นเท่านั้น ความเป็นพิษต่อปอดเกิดขึ้นไม่บ่อยนักที่จะส่งผลระยะยาวจนกลายเป็นภาวะสุขภาพถาวร
อาการที่คุณอาจพบจากพิษต่อปอด ได้แก่:
- หายใจลำบาก
- หายใจถี่โดยไม่มีเหตุผล
- หายใจดังเสียงฮืด ๆ หรือหายใจมีเสียงดัง
- การเปลี่ยนแปลงเสียงของคุณหรือการพูดลำบาก
- เวียนหัวหรือสับสน
- รู้สึกเสียวซ่าใต้ผิวหนังของคุณ
- ไอ
- เจ็บหน้าอก
- สีฟ้ารอบๆ ริมฝีปาก นิ้ว หรือนิ้วเท้า
- อาการปอดที่มีอยู่แย่ลง เช่น โรคหอบหืด หรือโรคปอดอุดกั้นเรื้อรัง (COPD)
เมื่อไรควรไปพบแพทย์
ติดต่อแพทย์ของคุณเพื่อรับการตรวจสอบหากคุณมีอาการข้างต้น หากคุณกำลังไปพบแพทย์ทั่วไป (แพทย์ประจำท้องถิ่น) หรือแพทย์อื่นที่ไม่ใช่แพทย์โลหิตวิทยาที่เป็นเนื้องอก โปรดแจ้งให้พวกเขาทราบว่า:
- อาการที่คุณได้รับ เมื่อเริ่มมีอาการ และหากอาการแย่ลง
- คุณกำลังรับการรักษาอะไรอยู่ และครั้งสุดท้ายที่คุณรับการรักษาคือเมื่อใด
โทรเรียกรถพยาบาลหรือไปที่แผนกฉุกเฉินที่ใกล้ที่สุด หากคุณมีอุณหภูมิ 38 องศาขึ้นไป หากคุณมีอาการเจ็บหน้าอก หายใจไม่สะดวกมาก หรือหากคุณรู้สึกไม่สบายอย่างมาก
การวินิจฉัยการเปลี่ยนแปลงของปอดเป็นอย่างไร?
แพทย์ของคุณจะทำการตรวจร่างกายและฟังปอดของคุณ จากนั้นจะมีลักษณะอื่นๆ เช่น คุณได้รับการรักษาครั้งสุดท้ายเมื่อใด และคุณได้รับการรักษาแบบใด การตรวจเลือดล่าสุด และยาอื่นๆ ที่คุณอาจใช้อยู่ เมื่อทราบภาพรวมแล้ว พวกเขาจะพิจารณาว่าคุณอาจต้องใช้การทดสอบเพิ่มเติมใดบ้าง สิ่งเหล่านี้อาจรวมถึง:
- หน้าอก X-ray
- CT หรือ MRI ของหน้าอกของคุณ
- การทดสอบเสมหะ
- การทดสอบสมรรถภาพปอด
- หลอดลม
- การทดสอบเลือด
การรักษาการเปลี่ยนแปลงของปอด
การรักษาความเป็นพิษต่อปอดและการเปลี่ยนแปลงอื่นๆ ของปอดจะขึ้นอยู่กับประเภทการรักษาที่คุณเคยรับ ความรุนแรงของอาการ และประเภทของการเปลี่ยนแปลงของปอดที่เกิดขึ้น
ความเป็นพิษต่อปอดจากการรักษา
เมื่อการเปลี่ยนแปลงของปอดเกิดขึ้นอันเป็นผลมาจากความเป็นพิษต่อปอดที่เกิดจากการรักษาของคุณ คุณอาจได้รับข้อเสนอ:
- ยา เช่น สเตียรอยด์ ยาแก้แพ้ เวนโทลิน หรือซัลบูทามอล อาจสั่งยาให้เป็นยาเม็ด ฉีดเข้าเส้นเลือดดำ (เข้าเส้นเลือด) เป็นยาปักเป้าหรือเครื่องพ่นยาพ่นยา (หายใจเข้า)
- ยาปฏิชีวนะ ยาต้านเชื้อรา หรือยาต้านไวรัส หากคุณมีหรือมีความเสี่ยงต่อการติดเชื้อในปอด
- กายภาพบำบัดทรวงอกและการออกกำลังกาย
- เวลาพิเศษก่อนการรักษาครั้งต่อไป
ปอดเปลี่ยนแปลงจากมะเร็งต่อมน้ำเหลือง
การเปลี่ยนแปลงของปอดที่เกิดขึ้นจากมะเร็งต่อมน้ำเหลืองในหน้าอกหรือปอดของคุณ จะได้รับการจัดการที่แตกต่างจากความเป็นพิษในปอด เมื่อมะเร็งต่อมน้ำเหลืองเป็นสาเหตุของการเปลี่ยนแปลงของปอด การรักษาจะเป็นการลดขนาดมะเร็งต่อมน้ำเหลืองเพื่อป้องกันการกดทับหรือในปอด ซึ่งหมายความว่า คุณจะต้องได้รับการรักษา เช่น เคมีบำบัด การฉายรังสี หรือการผ่าตัดเพื่อเอาหรือลดขนาดของมะเร็งต่อมน้ำเหลือง
เมื่อมะเร็งต่อมน้ำเหลืองมีขนาดเล็กลงหรือถูกเอาออก ปอดของคุณควรจะเริ่มทำงานได้ตามปกติอีกครั้ง ซึ่งจะทำให้อาการของคุณดีขึ้น
อยู่กับการเปลี่ยนแปลงของปอด
เมื่อการเปลี่ยนแปลงของปอดเกิดขึ้นอย่างถาวร อาจส่งผลต่อชีวิตหลายด้าน อาจต้องใช้เวลาสักระยะในการฟื้นฟูและเรียนรู้ว่าความสามารถใหม่ของคุณคืออะไร และวิธีใช้ชีวิตภายในขีดจำกัดของคุณ คุณอาจมียาใหม่ที่ต้องรับประทาน หรือการนัดหมายเพิ่มเติมที่โรงพยาบาล
สิ่งที่คุณสามารถทำได้เพื่อปรับปรุงคุณภาพชีวิตเมื่อมีการเปลี่ยนแปลงของปอด ได้แก่:
- รับแผนสุขภาพจิตจากแพทย์ประจำตัวของคุณ เพื่อช่วยรับมือกับความกลัว วิตกกังวล หรือความเครียดที่เพิ่มมากขึ้นที่คุณมีเนื่องจากการเปลี่ยนแปลงเหล่านี้
- รับแผนการจัดการ GP กับ GP ในพื้นที่ของคุณ แผนเหล่านี้สามารถนัดหมายด้านสุขภาพแก่พันธมิตรได้ 5 ครั้งโดยไม่มีค่าใช้จ่ายหรือเสียค่าใช้จ่ายเพียงเล็กน้อย สิ่งเหล่านี้อาจรวมถึงนักโภชนาการ นักสรีรวิทยาการออกกำลังกาย นักกายภาพบำบัด นักกิจกรรมบำบัด และอื่นๆ
- รักษาน้ำหนักให้เหมาะสมกับส่วนสูงของคุณ นักโภชนาการสามารถช่วยได้หากคุณมีน้ำหนักน้อยกว่าหรือเกิน หรือต้องการเรียนรู้เพิ่มเติมเกี่ยวกับการรับประทานอาหารเพื่อสุขภาพ
- ออกกำลังกายอย่างสม่ำเสมอ – นักสรีรวิทยาการออกกำลังกายสามารถช่วยให้คุณออกกำลังกายเป็นประจำที่คุณชอบและสามารถจัดการได้
- ไปพบนักกายภาพบำบัดเพื่อออกกำลังกายเพื่อเสริมสร้างปอด
- ให้นักกิจกรรมบำบัดตรวจดูบ้านและกิจกรรมต่างๆ ของคุณเพื่อดูว่าพวกเขาสามารถช่วยคุณจัดการกิจกรรมต่างๆ ในชีวิตประจำวันโดยลดความเครียดให้กับปอดได้อย่างไร
สรุป
- การเปลี่ยนแปลงของปอดอาจเกิดขึ้นได้จากอาการของมะเร็งต่อมน้ำเหลืองหรือผลข้างเคียงของการรักษา
- การเปลี่ยนแปลงของปอดที่เกิดจากการรักษาของคุณเรียกว่าความเป็นพิษต่อปอด
- ความเป็นพิษต่อปอดพบได้น้อยและอาจเกิดขึ้นชั่วคราวหรือถาวรก็ได้
- รายงานอาการใหม่หรืออาการแย่ลงทั้งหมดให้แพทย์ของคุณทราบ แจ้งให้พวกเขาทราบว่าคุณได้รับการรักษาแบบใด ครั้งสุดท้ายเมื่อใด และ เสมอ แจ้งแพทย์และพยาบาลของคุณหากคุณมี เคย มี bleomycin หรือสารยับยั้งจุดตรวจภูมิคุ้มกัน เช่น pembrolizumab หรือ nivolumab
- โทรเรียกรถพยาบาล หากคุณมีอุณหภูมิ 38 องศาขึ้นไป มีอาการเจ็บหน้าอก หายใจไม่สะดวก หรือไม่สบายมาก
- คุณอาจต้องไปพบแพทย์คนอื่นที่เรียกว่าแพทย์ระบบทางเดินหายใจเพื่อจัดการกับการเปลี่ยนแปลงของปอด
- การรักษาจะขึ้นอยู่กับประเภทของการเปลี่ยนแปลงที่คุณมี อาการ และการรักษาที่คุณมี
- ให้แพทย์ประจำตัวของคุณจัดทำแผนสุขภาพจิตและแผนการจัดการของแพทย์ หากคุณมีการเปลี่ยนแปลงของปอดในระยะยาว หรือต้องการความช่วยเหลือเพิ่มเติม แม้ว่าการเปลี่ยนแปลงของปอดจะเป็นการชั่วคราวก็ตาม
- โทรหาพยาบาลดูแลมะเร็งต่อมน้ำเหลืองของเรา หากคุณต้องการพูดคุยเกี่ยวกับอาการของคุณหรือต้องการข้อมูลเพิ่มเติม คลิกที่ปุ่มติดต่อเราที่ด้านล่างของหน้าจอเพื่อดูรายละเอียดการติดต่อ

