An allogene stamseltransplantaasje is in yntinsive behanneling wêrby't jo in transplant krije fan donor (immen oars) stamsellen. Dit is oars as wannear't in pasjint har eigen sellen werom krijt, wat in neamd wurdt autologe stamseltransplantaasje. Dit wurdt besprutsen op in oare side.
Oersjoch fan allogeneyske stamseltransplantaasjes?
Dr Amit Khot, hematolooch en dokter foar bonkenmurgtransplantaasje
Peter MacCallum Cancer Center & Royal Melbourne Sikehûs
Allogeneyske stamseltransplantaasje brûkt stamsellen sammele fan in donor (immen oars) om jo eigen stamsellen te ferfangen. Dit wurdt dien om Lymphoma te behanneljen dat refractêr is (net reagearret op behanneling) of weromfallend (lymfoom dat hieltyd weromkomt. De measte minsken mei lymfomen hawwe gjin stamseltransplantaasje nedich. Yn lymfomen binne allogeneic (donor) transplantaasjes folle seldsumer as autologe ( sels) transplants.
Lymphoma is in kanker fan lymfocyten. Lymfozyten binne in soarte fan wite bloedsellen dy't ûntstiet út stamsellen. It doel fan chemotherapie is it útroegjen fan de lymfoomsellen en alle stamsellen dy't mooglik opgroeie kinne ta lymfoom. Sadree't de minne sellen binne útroege, kinne nije sellen groeie werom dy't hooplik net kanker.
Yn it gefal fan minsken dy't weromfallen of refractêr lymfoom hawwe, wurket dit net - mear lymfoom bliuwt groeie nettsjinsteande de behanneling. Dêrom kin it útroegjen fan de stamsellen mei tige hege doses gemoterapy, en it ferfangen fan de stamsellen fan dy persoan troch dy fan in oar resultearje yn in nij ymmúnsysteem dêr't de donorstamsellen de rol oernimme fan it produsearjen fan bloedsellen dy't net yn lymfomen feroarje.
It doel fan in stamseltransplantaasje
D'r binne in oantal redenen wêrom't lymphoma-pasjinten in stamseltransplant nedich wêze kinne dy't omfetsje:
- Om lymfoompasjinten te behanneljen dy't yn remission binne, mar se hawwe in 'heech risiko' fan har lymfoom werom
- It lymfoom is weromkommen nei in earste standert earste-line behanneling, dus mear yntinsive (sterkere) gemoterapy wurdt brûkt om se werom te krijen yn remission (gjin detectable sykte)
- It lymfoom is refractêr (hat net folslein reagearre) op standert earste-line behanneling mei as doel in remission te berikken
De allogene stamseltransplant kin twa funksjes leverje
- De heul hege doses gemoterapy eliminearje it lymfoom en de nije donorsellen jouwe in manier foar it ymmúnsysteem om te herstellen, wêrtroch't de tiid dat it ymmúnsysteem út aksje is, ferminderje. De nije donorsellen nimme de rol oer fan it ymmúnsysteemfunksje en de produksje fan sûne bloedsellen, lykas lymfozyten. De donorstamsellen ferfange de dysfunksjonele stamsellen fan de pasjint.
- Graft versus lymphoma effekt. Dit is as de donor-stamsellen (it graft neamd) alle oerbleaune lymphoma-sellen werkenne en har oanfalle, it lymphoma ferneatigje. Dit is in posityf effekt wêrby't de donorstamsellen helpe by it behanneljen fan it lymfoom. It is wichtich om te notearjen dat dit graft-fersus lymphoma-effekt net altyd sa bart. It lymfoom kin resistint wêze foar de donor-stamsellen, of it lichem fan 'e ûntfanger (neamd de host) kin fjochtsje tsjin de donorsellen (it graft neamd) wat resulteart yn graft versus host sykte (in komplikaasje fan allogene transplant).
It proses fan in allogene stamseltransplantaasje hat fiif stadia
Dr Amit Khot, hematolooch en dokter foar bonkenmurgtransplantaasje
Peter MacCallum Cancer Center & Royal Melbourne Sikehûs
- Tarieding: dit omfettet bloedûndersiken om it type sellen te bepalen dat jo nedich binne. Soms moatte minsken 'salvage' gemoterapy hawwe om te besykjen om it lymfoom te minimalisearjen foardat se transplantearje.
- Samling stamsel: dit is it proses fan it rispjen fan stamsellen, om't in allogene transplant fan in donor is, moat it medyske team in wedstriid fine foar de transplant.
- Conditioning behanneling: dit is de gemoterapy, doelterapy en immunoterapy dy't yn heul hege doses wurdt administreare om alle lymfoom te eliminearjen
- Reinfusion fan stamsellen: ienris de behannelingen mei hege doses binne bestjoerd, wurde de stamsellen dy't earder sammele binne fan 'e donor, administreare.
- Engraftment: dit is it proses wêrby't de donorstamsellen har yn it lichem setten en it funksjonearjen fan it ymmúnsysteem oernimme.
Tarieding foar behanneling
D'r sil in protte tarieding nedich wêze yn 'e rin fan in stamseltransplantaasje. Elke transplant is oars en it transplantteam moat alles foar de pasjint organisearje. Guon fan 'e tariedings om te ferwachtsjen kinne omfetsje:
It ynfoegjen fan in sintrale line
As de pasjint net al in sintrale line hat, dan sil ien wurde ynfoege foar de transplant. In sintrale line kin in PICC wêze (peripherally ynfoege sintrale katheter). It kin in CVL (sintrale venous line) wêze. De dokter sil beslute hokker sintrale line it bêste is foar de pasjint.
De sintrale line biedt in manier om tagelyk in protte ferskillende medisinen te ûntfangen. Pasjinten hawwe oer it algemien in protte ferskillende medisinen en bloedûndersiken nedich by transplant en in sintrale line helpt de ferpleechkundigen de soarch foar de pasjint better te behearjen.
chemotherapie
Hege dose gemoterapy wurdt altyd administrearre as ûnderdiel fan it transplantaasjeproses. De hege dosis gemoterapy wurdt neamd conditioning terapy. Bûten de gemoterapy mei hege doses hawwe guon pasjinten gemoterapy nedich. Salvage-terapy is as it lymphoma agressyf is en moat wurde fermindere foardat de rest fan it transplantproses kin trochgean. De namme salvage komt fan it besykjen om it lichem te rêden fan it lymfoom.
Ferhuzing foar behanneling
Allinich bepaalde sikehûzen yn Austraalje binne yn steat om allogene stamseltransplantaasje út te fieren. Fanwegen dit, moatte miskien ferhúzje fan har hûs, nei in gebiet tichter by it sikehûs. De measte transplant sikehûzen hawwe pasjinteakkommodaasje dêr't de pasjint en in fersoarger yn wenje kinne. Praat mei de maatskiplik wurker op jo behannelingsintrum om út te finen oer akkommodaasje opsjes.
Behâld fan fruchtberens
Stamseltransplantaasje sil ynfloed hawwe op it fermogen fan 'e pasjint om bern te hawwen. It is wichtich dat opsjes dy't beskikber binne om fruchtberens te behâlden wurde besprutsen.
Praktyske tips
It hawwen fan in stamseltransplantaasje omfettet normaal in lange sikehûsferbliuw. It kin nuttich wêze om guon fan dizze dingen yn te pakken:
- Ferskate pear sêfte, noflike klean of pyjama's en in soad ûnderguod.
- Toskeboarstel (sêft), tandpasta, sjippe, sêfte moisturizer, sêfte deodorant
- Jo eigen kessen (heat waskje jo kessensloop en alle persoanlike tekkens / smyt tapijten foar sikehûs opname - waarm waskje se te ferminderjen baktearjes as jo ymmúnsysteem sil wêze hiel kwetsber).
- Slippers of noflike skuon en in protte pear sokken
- Persoanlike items om jo sikehûskeamer op te fleurjen (in foto fan jo leafsten)
- Entertainment items lykas boeken, tydskriften, krúswurdwurden, iPad/laptop/tablet. It sikehûs kin hiel saai wêze as jo neat te dwaan hawwe.
- In kalinder om de datum by te hâlden, lange sikehûsopnames kinne alle dagen tegearre wazig wurde.
HLA en Tissue Typing
By in allogene (donor) stamseltransplant organisearret de transplantkoördinator in syktocht nei in geskikte stamseldonor. In allogene stamseltransplant is it meast wierskynlik suksesfol as de sellen fan 'e donor nau oerienkomme mei de pasjint. Om dit te kontrolearjen, sil de pasjint in bloedtest hawwe neamd weefsel typen dat sjocht nei ferskate aaiwiten op it oerflak fan 'e sellen neamd minsklike leukocyte antigenen (HLA).
De sellen fan elkenien meitsje HLA-proteïnen om it ymmúnsysteem te helpen sellen te erkennen dy't yn it lichem hearre en sellen te erkennen dy't net hearre.
D'r binne in protte ferskillende soarten HLA en it medyske team besiket in donor te finen waans HLA-typen sa nau mooglik oerienkomme mei de eigen.
As it mooglik is, besykje se ek te soargjen dat de pasjint en de donor bleatsteld binne oan deselde firussen, hoewol dat minder wichtich is as HLA-matching.
Bruorren of susters hawwe it meast wierskynlik HLA-proteïnen dy't fergelykber binne mei de pasjint. Sawat 1 op de 3 minsken hat in broer of suster dy't in goede match is. As in pasjint gjin bruorren of susters hat, of as se gjin goede match binne, sil it medyske team sykje nei in frijwillige donor waans HLA-type sa goed mooglik oerienkomt mei de pasjinten. Dit is bekend as in matched unrelated donor (MUD) en miljoenen frijwilligers binne registrearre by de nasjonale en globale stamselregistraasjes.
As in oerienkommende net-relatearre donor (MUD) net fûn wurdt foar de pasjint, kin it mooglik wêze om oare boarnen fan stamsellen te brûken. Dêr heart by:
- In sibben waans HLA-type heal oerienkomt mei dy: dit stiet bekend as in 'haploidentyske' donor
- Navelstrengbloed fan in net-relatearre donor: navelstrengbloed hoecht net sa nau oan te passen oan jo HLA-type as oare boarnen fan stamsellen. It is wierskynliker brûkt foar bern as folwoeksenen, om't it minder stamsellen befettet as oare boarnen. Registers fan opslein navelstrengbloed binne beskikber.
Samling fan stamsellen
D'r binne twa manieren wêrop in donor stamsellen kin donearje.
- Samling fan perifeare bloedstamsel
- Donaasje fan bonkenmerkbloedstamsel
Donaasje fan perifeare bloedstamsel
Perifeare stamsellen wurde sammele út 'e perifeare bloedstream. Yn 'e rin fan' e perifeare stamselkolleksje krije de measte minsken ynjeksjes fan groeifaktor. Groeifaktoren stimulearje stamselproduksje. Dit helpt stamsellen te ferpleatsen fan it bienmurch, yn 'e bloedstream, klear foar kolleksje.
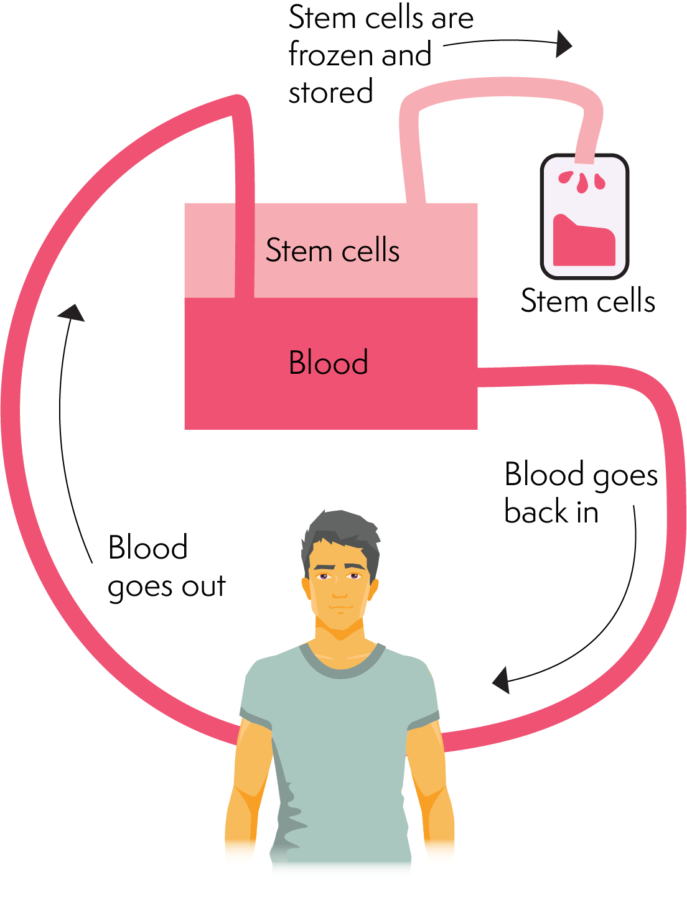
De kolleksje bart troch it skieden fan stamsellen fan 'e rest fan it bloed en it proses brûkt in aferese-masine. In aferese-masine kin ferskate komponinten fan it bloed skiede en kin de stamsellen skiede. Sadree't it bloed troch de faze fan it sammeljen fan sellen reizge is, reizget it werom yn it lichem. Dit proses duorret ferskate oeren (sawat 2 - 4 oeren). De donor kin nei de proseduere nei hûs gean, mar kin de oare deis werom moatte as net genôch sellen waarden sammele.
Aferesis is minder invasyf dan bonkenmurgkolleksje en dit is foar in part de reden dat it de foarkommende metoade is foar stamselkolleksje.
By allogene (donor) transplantaasjes ûndergiet de donor aferese foar de ûntfanger en dizze kolleksje fynt sa ticht mooglik by de dei fan transplantaasje plak. Om't dizze stamsellen farsk wurde levere oan 'e ûntfanger op' e dei fan transplant.
Bone Marrow bloed stamseldonaasje
De minder gewoane oanpak foar it sammeljen fan stamsellen is in bonkenmarge rispinge. Dit is wêr't de stamsellen ûnder algemiene anaesthesia út it bienmurch wurde lutsen. Dokters ynfoegje in nulle yn in bonke yn 'e bekkenregio, neamd de iliac crest. It bienmurch wurdt weromlutsen út it bekken, troch de needel en dit bonken wurdt dan filtere en bewarre oant de dei fan 'e transplant.
Cord bloed donaasje is fan de iepenbiere snoerbank dêr't in donaasje fan stamsellen út it bloed dat nei de berte fan in poppe efterlitten is yn 'e navelstreng en placenta is skonken en opslein.
Hoe apheresis wurket
Ferwurkjen / behâld fan de stamsellen of bonken
Stamsellen sammele foar allogeneic (donor) transplant, wurde sammele fuortendaliks foar gebrûk en net opslein foar in lange tiid.
Stamsellen sammele foar autologe (sels) transplant, wurde oer it generaal bewarre en bewarre yn in friezer oant klear foar gebrûk.
Conditioning
Pasjinten dy't in transplant ûndergeane wurde earst behanneling jûn, neamd it kondysjeregimen. Dit is behanneling mei hege doses dy't yn 'e dagen foardat de stamsellen wurde infused. Conditioning-terapy kin gemoterapy en soms radioterapy omfetsje. De twa doelen fan kondysje-terapy binne:
- Om safolle mooglik lymfoom te deadzjen
- Ferminderje stamselpopulaasje
D'r binne in protte ferskillende kombinaasjes fan gemoterapy, bestralingsterapy en ymmunoterapy dy't brûkt wurde kinne yn kondysjeregimen. D'r binne ferskate yntensiteiten fan kondysjebehanneling, se binne:
- Folsleine yntensiteit myeloablative kondysje
- Non myeloablative kondysje
- Reduzearre yntinsiteit conditioning
Yn alle regimen is de behanneling yntinsyf en dêrtroch stjerre in protte sûne sellen tegearre mei it lymfoom. De kar fan regimen sil ôfhingje fan it type lymfoom, behannelingskiednis en oare yndividuele faktoaren lykas leeftyd, algemiene sûnens en fitness. It behannele team sil mei de pasjint beprate hokker kondysjeregimen passend is foar de pasjint.
Yn in allogene transplant kinne pasjinten al 14 dagen foarôfgeand oan de transplant yn it sikehûs opnommen wurde. Elk gefal fan pasjinten is oars en jo dokter sil jo ynformearje oer wannear't jo wurde talitten. Pasjinten bliuwe oeral yn it sikehûs fan 3 - 6 wiken nei transplantaasje. Dit is in rjochtline; elke transplant is oars, en guon minsken hawwe mear medyske soarch nedich foar langer dan 6 wiken.
As jo in allogene stamseltransplantaasje hawwe mei stamsellen fan in net-relatearre as grutte net-oerienkommende donor, kinne jo behanneling mei hegere yntensiteit kondysje nedich wêze.
Jo kinne ferskate kondysjebehanneling hawwe as jo in allogene transplant hawwe mei stamsellen út navelstrengbloed of fan in heal oerienkommende sibben.
Jo kinne tagong krije ta detaillearre ynformaasje oer conditioning regimens op 'e Eviq webside.
Reinfusing stamsellen
Nei't de yntinsive kondysjonele gemoterapy klear is, wurde de stamsellen reinfused. Dizze stamsellen begjinne stadichoan nije, sûne bloedsellen te produsearjen. Uteinlik sille se genôch sûne sellen produsearje om it hiele bonkenmurg opnij te befolkjen, alle bloed- en ymmúnsellen oan te foljen.
De stamsellen reinfusearje is in ienfâldige proseduere. It is fergelykber mei in bloedtransfúzje. De sellen wurde jûn troch in line yn 'e sintrale line. De dei dat de stamsellen reinfused wurde wurdt oantsjut as "Day Zero".
Mei elke medyske proseduere is d'r in risiko dat jo in reaksje hawwe op 'e stamselinfúzje. Foar de measte minsken is d'r gjin reaksje, mar oaren kinne ûnderfine:
- Siik fiele of siik wêze
- Mine smaak of baarnend gefoel yn jo mûle
- Hege bloeddruk
- Allergyske reaksje
- Ynfeksje
By allogene stamseltransplantaasjes, om't dizze donearre sellen fêsthâlde (of engrafearje) yn 'e ûntfanger (pasjint). Se begjinne te funksjonearjen as in part fan it ymmúnsysteem en kinne de lymphoma-sellen oanfalle. Dit wurdt neamd graft-versus lymphoma-effekt.
Yn guon gefallen, nei allogeneic transplant, de donorsellen oanfallen ek de pasjint syn sûn sellen. Dit hjit graft-versus-host-sykte (GVHD).
Engraftment fan jo stamsellen
Engraftment is as de nije stamsellen stadichoan begjinne te oernimme as de primêre stamsellen. Dit bart yn 't algemien sawat 2 - 3 wiken nei de ynfúzje fan stamsellen, mar kin langer duorje, benammen as de nije stamsellen út navelstrengbloed komme.
Wylst de nije stamsellen engrafearje, hawwe jo in heul risiko om in ynfeksje te krijen. Minsken moatte oer it algemien foar dizze perioade yn it sikehûs bliuwe, omdat se siik wurde kinne en fuortdaliks in behanneling krije moatte.
Wylst jo wachtsje op jo bloedsellen om te ferbetterjen, kinne jo guon fan 'e folgjende behannelingen hawwe om jo herstel te stypjen:
- Bloedtransfúzjes - foar leech oantal reade bloedsellen (anemy)
- Bloedplaattransfúzjes - foar lege bloedplaatjesnivo's (thrombocytopenia)
- Antibiotika - foar baktearjele ynfeksjes
- Antivirale medikaasje - foar virale ynfeksjes
- Anti-fungale medikaasje - foar fungal ynfeksjes
Engraftment syndroom
Nei it ûntfangen fan de nije stamsellen ûntwikkelje guon minsken de folgjende symptomen 2-3 wiken letter, oer it generaal om 'e tiid fan sel-engraftment:
- Koorts: hege temperatuer fan 38 graden of heger
- In reade útslach
- Diarree
- Fluidbehâld
Dit wurdt 'engraftmentsyndroom' neamd. It komt faker foar nei in sels (autologe) stamseltransplant as in donor (allogeneic) stamseltransplant.
It is in mienskiplike side-effekt fan transplant en wurdt behannele mei steroïden. Dizze symptomen kinne ek feroarsake wurde troch oare faktoaren, ynklusyf gemoterapy, en kinne net in teken wêze fan engraftmentsyndroom.
Guon mienskiplike sikehûsprotokollen tidens in transplant omfetsje:
- Jo bliuwe meastentiids yn in sikehûs keamer foar de doer fan jo ferbliuw
- De sikehûskeamer wurdt geregeld skjinmakke en linnen en kessenslopen wurde alle dagen feroare
- Jo kinne gjin libbene planten of blommen yn jo keamer hawwe
- Sikehûspersoniel en besikers moatte har hannen waskje foardat se jo keamer yngeane
- Soms moatte besikers en sikehûspersoniel handschoenen, jassen of foarskôten drage, en gesichtsmaskers by it besykjen fan jo
Minsken moatte jo net besykje as se net goed binne - Bern ûnder in bepaalde leeftyd meie miskien hielendal net besykje - hoewol guon sikehûzen se tastean as de bern goed binne
Sadree't jo bloedsellen binne hersteld en de pasjint is goed genôch, se kinne nei hûs. Nei dizze tiid wurde se nau opfolge troch it medysk team.
Komplikaasjes fan stamseltransplantaasje
Graft Versus Host Disease (GvHD)
Graft-versus-host-sykte (GvHD) is in mienskiplike komplikaasje fan in allogene stamseltransplant. It bart as:
- De donor T-sellen (ek wol de 'graft' neamd) werkenne antigenen op oare sellen yn it lichem fan 'e ûntfanger (de 'host' neamd) as frjemd
- Nei it werkennen fan dizze antigenen falle de donor T-sellen dan de sellen fan har nije host oan.
Dit effekt kin nuttich wêze as de nije donor T-sellen de oerbleaune lymphoma-sellen oanfallen (it graft versus lymphoma-effekt neamd). Spitigernôch kinne de donor T-sellen ek sûne weefsels oanfalle. Dit kin serieuze side-effekten feroarsaakje.
Meast fan 'e tiid feroarsake GvHD mylde oant matige symptomen, mar soms kin it slim wêze en sels libbensbedreigend. Foar en nei de transplant wurde pasjinten behanneling jûn om it risiko te ferminderjen fan it ûntwikkeljen fan GvHD. It transplantteam kontrolearret de pasjint nau foar alle tekens fan GvHD, sadat se it sa betiid mooglik kinne behannelje, as it ûntwikkelt.
GvHD wurdt klassifisearre as 'akute' of 'chronike' ôfhinklik fan 'e tekens en symptomen.
Risiko fan ynfeksje
Nei in stamseltransplantaasje sille de hege doses gemoterapy in protte wite bloedsellen hawwe elimineare, ynklusyf in wite bloedsellen neamd neutrophilen. In leech nivo fan neutrofilen is bekend as neutropenia. Langere neutropenia set immen op in heul heech risiko fan it ûntwikkeljen fan in ynfeksje. De ynfeksjes kinne wurde behannele, mar as se net betiid fongen en fuortendaliks behannele wurde, kinne se libbensgefaarlik wêze.
Wylst yn it sikehûs, fuort nei de stamseltransplantaasje, sil it behanneljende team foarsoarchsmaatregels nimme om te foarkommen dat ynfeksjes ûntwikkelje en ek nau kontrolearje op tekens fan ynfeksje. Hoewol in protte foarsoarchsmaatregels wurde nommen om it risiko te ferleegjen fan in ynfeksje, sille de measte pasjinten dy't in allogene stamseltransplant hawwe, in ynfeksje krije.
Yn 'e earste pear wiken nei de transplant binne pasjinten it heechste risiko op it ûntwikkeljen fan in baktearjele ynfeksje. Sokke ynfeksjes omfetsje bloedstreamynfeksjes, longûntstekking, ynfeksjes fan it spijsverteringssysteem of hûdynfeksjes.
Yn 'e kommende moannen hawwe pasjinten it measte risiko om virale ynfeksjes te ûntwikkeljen en dit kinne firussen wêze dy't foar de transplant yn it lichem leinen en kinne opflakkerje as it ymmúnsysteem leech is. Se feroarsaakje net altyd symptomen. Regelmjittige bloedûndersiken nei de transplant sille wurde dien om te soargjen dat in opflakkering fan in virale ynfeksje neamd cytomegalovirus (CMV) betiid wurdt ûntdutsen. As in bloedûndersiken sjen litte dat CMV oanwêzich is - sels as sûnder symptomen - sil de pasjint behannele wurde mei antivirale medisinen. Mear dan ien kursus fan behanneling kin nedich wêze en dizze behanneling kin it sikehûs ferbliuw ferlingje.
Bloedtellingen begjinne te ferheegjen tusken 2 oant 4 wiken nei in allogene stamseltransplantaasje. It kin lykwols in protte moannen duorje, of soms sels jierren, foar it ymmúnsysteem om folslein te herstellen.
By it ûntslaan fan it sikehûs moat it medyske team advisearje hokker tekens fan ynfeksje op te sjen binne en mei wa't kontakt moat wurde as der in mooglike ynfeksje is of wat oars dat in soargen wêze kin foar de pasjint.
Side-effekten fan heul hege doses gemoterapy
Pasjinten sille wierskynlik side-effekten ûnderfine fan 'e behanneling fan hege doses anty-kanker. De folgjende side-effekten kinne gewoan wêze en mear ynformaasje is yn 'e bywurkings ôfdieling
- Orale mucositis (seare mûle)
- Bloedarmoede (leech oantal reade sellen)
- Trombocytopenia (leech oantal bloedplaatjes)
- Nauke en wjirm
- Spijsvertering traktaat problemen (diarree of constipatie)
Graft mislearring
Graftmislearring komt foar as de transplantearre stamsellen net yn it bienmurch fêstigje en nije bloedsellen meitsje. Dit betsjut dat de bloedsellen net herstelle, of se begjinne te herstellen, mar geane dan wer del.
Graftfalen is serieus, mar it is seldsum nei in allogene stamseltransplantaasje, benammen as de donor in goede wedstriid is.
It medyske team sil bloedsellen nau kontrolearje en as de nije stamsel begjint te mislearjen, kin de pasjint yn earste ynstânsje wurde behannele mei groeifaktorhormonen. Dizze kinne de stamsellen yn it bienmurch stimulearje om mear sellen te produsearjen.
As de donorstamsellen net engrafearje, kin de pasjint in twadde stamseltransplantaasje nedich wêze. Dizze twadde transplant kin wêze fan deselde stamseldonor as in oare.
Lette effekten
Lette effekten binne sûnensproblemen dy't moannen of jierren ûntwikkelje kinne nei de lymphoma-behanneling. De measte transplantsintra hawwe wijd tsjinsten foar lette effekten dy't screeningprogramma's biede om lette effekten sa betiid mooglik te ûntdekken. Dit jout de pasjint de bêste kâns om mei súkses behannele te wurden as se lette effekten ûntwikkelje.
Pasjinten kinne ek it risiko hawwe foar it ûntwikkeljen fan Post-Transplant Lymphoproliferative Disorder (PTLD) - lymfomen dy't ûntwikkelje kinne yn minsken dy't immunosuppressive medisinen nimme nei in transplant. PTLD is lykwols seldsum. De measte pasjinten dy't transplantaasjes hawwe hân, ûntwikkelje gjin PTLD.
Ferfolchsoarch
Nei in stamseltransplantaasje komt der geregeld (wike) ôfspraken mei de dokter. Follow-up sil trochgean foar moannen en jierren nei behanneling, mar minder en minder faak as de tiid foarby giet. Uteinlik kinne de transplantaasjedokters de ferfolchsoarch oerjaan oan de húsdokter fan de pasjint.
Likernôch 3 moannen nei in transplant, a PET scan, CT-skan en / of bone marrow aspirate (BMA) kin pland wurde om te beoardieljen hoe't it herstel giet.
It is gewoanlik om werom te gean nei it sikehûs foar behanneling yn 'e wiken en moannen dy't folgje op in transplant, mar mei de tiid nimt it risiko fan serieuze komplikaasjes ôf.
Pasjinten sille ek wierskynlik side-effekten ûnderfine fan 'e behanneling mei hege doses en kinne har net goed fiele en tige wurch. It duorret lykwols normaal sawat in jier om te herstellen fan in stamseltransplantaasje.
It medysk team moat advisearje oer oare faktoaren om te beskôgjen yn 'e herstelperioade. Lymphoma Austraalje hat in online privee Facebook-side, Lymphoma Down Under, wêr't jo fragen kinne stelle en stipe krije fan oare minsken dy't troffen binne troch lymfoom of in stamseltransplant.
Wat bart der nei in stamseltransplantaasje?
Finish behanneling kin in útdaagjende tiid wêze foar in protte pasjinten, om't se nei transplantaasje weromkomme yn it libben. Guon fan 'e mienskiplike soargen kinne relatearre wurde oan:
- Lichaamlik
- Mental wolwêzen
- Emosjonele sûnens
- relaasjes
- Wurk, stúdzje en sosjale aktiviteiten
Mear ynformaasje
Steve waard diagnostearre mei mantelcell lymfoom yn 2010. Steve hat oerlibbe sawol in autolooch en in allogeneic stamsel transplant. Dit is it ferhaal fan Steve.
Dr Nada Hamad, hematolooch en dokter foar bonkenmurgtransplantaasje
St Vincent's Hospital, Sydney
Dr Amit Khot, hematolooch en dokter foar bonkenmurgtransplantaasje
Peter MacCallum Cancer Center & Royal Melbourne Sikehûs
Dr Amit Khot, hematolooch en dokter foar bonkenmurgtransplantaasje
Peter MacCallum Cancer Center & Royal Melbourne Sikehûs
Dr Amit Khot, hematolooch en dokter foar bonkenmurgtransplantaasje
Peter MacCallum Cancer Center & Royal Melbourne Sikehûs
Dr Amit Khot, hematolooch en dokter foar bonkenmurgtransplantaasje
Peter MacCallum Cancer Center & Royal Melbourne Sikehûs

