Behanneling foar lymphoma is faak in libbensbesparend beslút. It set jo lykwols ek in grutter risiko op it ûntwikkeljen fan in twadde kanker letter yn it libben. Yn 'e measte gefallen kin in twadde kanker foarkomme mear as 10 jier nei't jo jo lymphoma-behanneling begjinne. Yn tige seldsume gefallen kin it earder barre.
In ferswakke ymmúnsysteem, gemoterapy en bestralingstherapy kinne allegear jo risiko ferheegje op in twadde kanker dy't oars is as jo earste lymphoma. Oare behannelingen kinne jo risiko ek ferheegje.
Net elkenien dy't behanneling hat hân sil in twadde kanker krije, mar it is wichtich om bewust te wêzen fan it risiko sadat jo jo sûnens kinne beheare en betiid medysk advys krije. Regelmjittige kontrôles hawwe mei jo húsdokter (húsdokter), hematolooch, onkolooch of bestralingsonkolooch is in wichtich ûnderdiel om te soargjen dat alle twadde kankers betiid oppakt en as nedich wurde behannele.
Dizze side sil ynformaasje jaan oer wêr't jo nei sykje, hokker kontrôles jo moatte hawwe, en wannear't jo in dokter moatte sjen oer nije symptomen.
Wat is in twadde kanker
In twadde kanker is de ûntwikkeling fan in nije kanker dy't net relatearre is oan jo oarspronklike lymfoom of CLL-diagnoaze. It is gjin weromfall of transformaasje fan jo lymfoom / CLL.
Klikje op de ûndersteande keppelings foar mear ynformaasje oer weromfallend of transformearre lymfoom.
Wêrom barre twadde kankers?
Guon behannelingen wurkje troch it feroarjen fan de manier wêrop jo ymmúnsysteem wurket, wylst oaren direkte skea feroarsaakje oan it DNA fan jo sellen. Dit is wichtich om't it helpt om de lymfomsellen te ferneatigjen. It kin lykwols ek jo risiko op twadde kankers ferheegje, om't jo ymmúnsysteem ferswakke wurde kin, of DNA-skea kin úteinlik resultearje yn mear rogue (beskeadige) sellen dy't jo ymmúnsysteem ûntkomme en fermannichfâldigje oant se kanker wurde.
De measte minsken krije gjin twadde kanker. It is lykwols wichtich om te witten fan jo risiko, sadat jo routine screening kinne hawwe en betiid medysk advys kinne krije.
Hoe groeie sellen normaal?
Normaal groeie en fermannichfâldigje sellen op in heul kontrolearre en organisearre manier. Se binne programmearre om te groeien en te gedragen op in bepaalde manier, en fermannichfâldigje of stjerre op bepaalde tiden.
Sellen op har eigen binne mikroskopysk - wat betsjuttet dat se sa lyts binne dat wy se net kinne sjen. Mar as se allegear gearwurkje, meitsje se elk diel fan ús lichem út, ynklusyf ús hûd, nagels, bonken, hier, lymfeklieren, bloed en lichemsorganen.
D'r binne in protte kontrôles en saldo's dy't barre om te soargjen dat sellen de juste manier ûntwikkelje. Dizze omfetsje "immune kontrôlepunten". Immune kontrôlepunten binne punten tidens de selgroei wêr't ús ymmúnsysteem "kontrolearret" dat de sel in normale, sûne sel is.
As de sel wurdt kontrolearre en fûn te wêzen sûn, it bliuwt te groeien. As it siik is, of op ien of oare manier beskeadige, wurdt it of reparearre of ferneatige (stjert), en fuorthelle út ús lichem fia ús lymfesysteem.
- As sellen fermannichfâldigje, wurdt it neamd seldieling.
- As sellen stjerre wurdt it neamd apoptose.
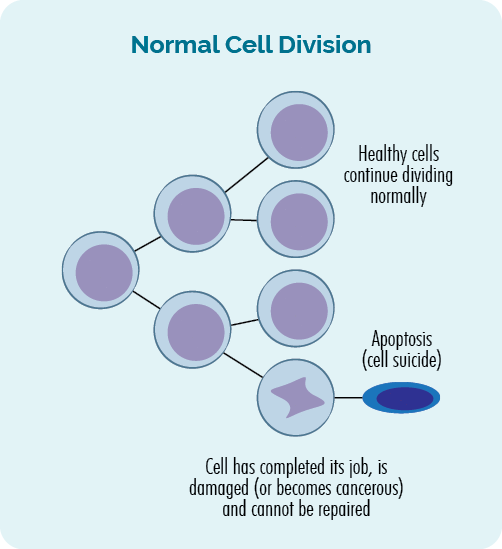
Dit proses fan seldieling en apoptose wurdt regele troch de genen yn ús DNA, en bart de hiele tiid yn ús lichems. Wy meitsje elke dei trillions sellen om de âlde te ferfangen dy't har wurk foltôge hawwe of skansearre binne.
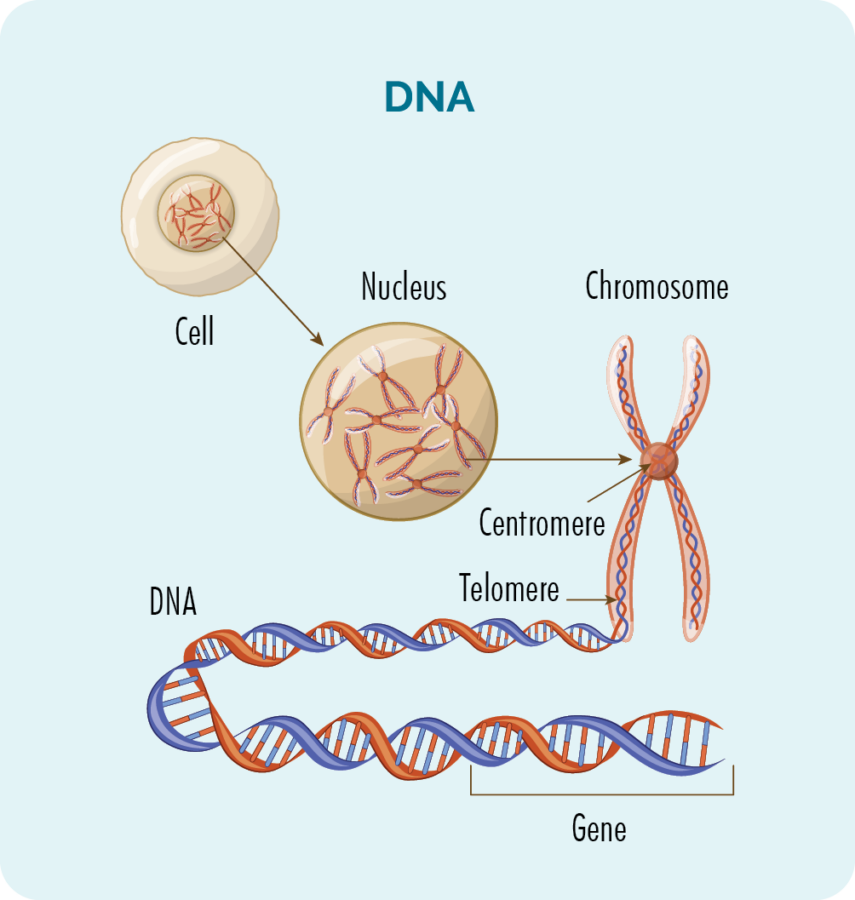
Genen en DNA
Binnen elke sel (útsein reade bloedsellen) is in kearn mei 23 pearen chromosomen.
Chromosomen binne opboud út ús DNA, en ús DNA is opboud út in protte ferskillende genen dy't it "resept" leverje foar hoe't ús sellen moatte groeie, fermannichfâldigje, wurkje en úteinlik stjerre.
Kanker komt foar as skea of flaters barre yn ús genen. Guon behannelingen foar lymphoma kinne wat bliuwende skea oan 'e genen feroarsaakje.
Learje mear oer wat der bart as ús genen en DNA skansearre binne yn 'e fideo hjirûnder. Meitsje jo net te folle soargen oer alle nammen fan aaiwiten en prosessen, de nammen binne net sa wichtich as wat se dogge.
Wat is kanker?
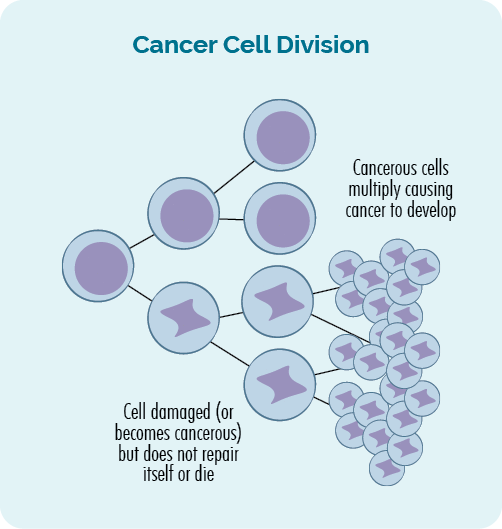
Kanker is a genetic sykte. It bart as skea of flaters foarkomme yn ús genes, resultearret yn abnormale, uncontrolled groei fan sellen.
Kanker bart as de ûnkontrolearre en abnormale groei fan sellen trochgiet en in tumor foarmet, as in ferheging fan kankersellen yn jo bloed of lymfesysteem.
Dizze feroaringen yn ús DNA wurde soms genetyske mutaasjes of genetyske fariaasjes neamd.
Sekundêre kankers bart fanwegen de skea behanneling foar jo earste kanker - lymfoom of CLL feroarsaket oan jo DNA, genen of ymmúnsysteem.
Hokker soarte fan sekundêre kanker kin foarkomme?
It hawwen fan behanneling foar lymphoma kin jo op in wat heger risiko sette fan elke soarte kanker. It risiko fan bepaalde twadde kankers kin lykwols heger wêze ôfhinklik fan it type behanneling dat jo hawwe, en de lokaasje fan it behannele lymfoom.
Behanneling mei gemoterapy kin jo risiko fan in twadde ferheegje bloed kanker lykas myeloma of leukemy of, as jo Hodgkin Lymphoma hawwe hân, kinne jo in subtype fan Non-Hodgkin Lymphoma ûntwikkelje. Auto-T-cell-terapy kin jo risiko ferheegje op it ûntwikkeljen fan in T-cell-lymfoom, leukemy of hûdkanker, hoewol it risiko wurdt leaud lyts te wêzen.
It risiko fan in twadde kanker nei bestralingsbehanneling is relatearre oan it gebiet fan jo lichem wêr't de bestralingsbehanneling rjochte wie.
Klikje op 'e kopteksten hjirûnder om mear te learen oer it risiko fan' e meast foarkommende soarten twadde kankers.
Hûdkanker kin wêze:
- Basale cell carcinomas
- Squamous cell carcinoma
- Melanomen
- Merkel cell carcinomas.
Boarstkanker komt faker foar by froulju as manlju, mar manlju kinne noch boarstkanker krije. As jo bestraling hawwe op jo boarst, kinne jo in ferhege risiko hawwe foar it ûntwikkeljen fan boarstkanker letter yn it libben.
Jo moatte begjinne mei jierlikse kontrôles lykas mammogram en echografie fan 'e leeftyd fan 30 jier, of 8 jier nei't jo begjinne mei behanneling foar lymfoom / CLL - wat dan ek earst komt.
Jo risiko op it ûntwikkeljen fan boarstkanker as in lange-termyn effekt fan jo lymfoma-behanneling is heger as jo strieling hawwe op jo boarst doe't jo minder as 30 jier wiene.
Freegje jo húsdokter (lokale dokter) om jo sjen te litten hoe't jo jo boarsten kontrolearje op knobbels. Kontrolearje alle moannen op klonten en rapportearje alle feroarings oan jo húsdokter.
Jo kinne in twadde en net-relatearre lymphoma ûntwikkelje. Dit is oars as in weromfall of transformearre lymfoom.
As jo bygelyks earder behannele hawwe foar Hodgkin-lymphoma, kinne jo in twadde lymphoma ûntwikkelje dy't in subtype is fan Non-Hodgkin-lymphoma (NHL). As jo yn it ferline NHL hawwe, kinne jo in oar type NHL of Hodgkin-lymfoom ûntwikkelje.
Guon minsken hawwe in T-cell-lymphoma ûntwikkele nei CAR T-cell-terapy foar in B-cell-lymphoma.
Klik hjir fan mear ynformaasje oer symptomen fan lymphoma en wannear jo jo dokter moatte sjen.
Ofhinklik fan it type behanneling dat jo hiene, kinne jo in ferhege risiko hawwe foar it ûntwikkeljen fan in type leukemy neamd Acute Myeloid Leukemia (AML). Symptomen fan AML omfetsje:
- Bliedend of kneuzingen makliker as gewoanlik, of pearse of readeftige spotty útslach.
- Wurgens en algemiene swakte
- Gewichtsverlies mei of sûnder ferlies fan appetit
- Soeren dy't net genêze lykas ferwachte
- Koorts en/of rillingen
- Ynfeksjes dy't hieltyd weromkomme of net fuortgean
- Swierrichheid fan sykheljen, koartheid fan sykheljen of pine yn 'e boarst
- Feroaringen yn jo bloedtests.
Freegje jo dokter as jo in ferhege risiko hawwe foar it ûntwikkeljen fan AML en hokker follow-up jo nedich binne.
Jo kinne op in licht ferhege risiko wêze foar it ûntwikkeljen fan longkanker letter yn it libben as jo strieling hawwe op jo boarst. Dit risiko wurdt ferhege as jo smoke, lykwols kinne sels net-smokers it krije.
Nijere techniken yn bestralingsbehanneling meitsje it feiliger en ferminderje it risiko, mar jo moatte alle respiratory symptomen oan jo dokter melde as se langer dan twa wiken duorje. Dêr heart by:
- Feel koart fan sykheljen sûnder reden
- Fiel jo wurch of út adem earder as ferwachte as jo oefenje
- Pine yn jo boarst
- Ungemak as jo sykhelje
- Hoesten mei of sûnder slijm
- Bloed ophoastje.
Jo kinne in ferhege risiko hawwe foar it ûntwikkeljen fan skyrolkanker as jo strieling hawwe hân oan jo nekke of kiel.
Symptomen fan schildklierkanker omfetsje:
- Keelpijn of pine yn 'e foarkant fan jo nekke dy't nei jo earen kin reizgje
- In brok yn 'e foarkant fan jo kiel
- Swelling yn dyn nekke
- Schwierigens om te slikken as te sykheljen
- Feroarings oan jo stim
- In hoest dy't net fuort giet.
Sjoch jo lokale dokter (GP) as ien fan dizze symptomen swier is, of as se langer dan 2 wiken duorje.
Straling nei jo abdij of darm kin jo risiko ferheegje op it ûntwikkeljen fan darmkanker letter yn it libben. Rapportearje alle wizigingen oan jo dokter foar resinsje. Feroarings dy't jo kinne krije omfetsje:
- Diarrhea of ferbouwen
- Bloating of pine yn jo buik en mage
- Bloed as jo nei it húske gean - dit kin lykje op helder read bloed of in donkere kleverige swarte poep
- Swierrichheid te iten fanwegen fol fiele
- Nauke en wjirm
- Gewichtsverlies sûnder te besykjen.
Jo kinne in ferhege risiko hawwe fan prostaatkanker as jo strieling hawwe hân oan jo buik of bekkengebiet, of oare soarten anty-kanker medisinen hawwe lykas chemo, rjochte of immunotherapies.
Meitsje regelmjittich prostaatkontrôles mei jo húsdokter en rapportearje alle feroaringen lykas:
- muoite mei urinestream (weeing) of mear moatte gean as gewoanlik
- feroarings yn it krijen fan in ereksje of bloed yn jo sperma
- pine, opgeblazenheid of ûngemak yn jo buik.
Hokker twadde kankers kinne jo it risiko hawwe, en hokker opfolgingstests en scans jo moatte hawwe. Jo húsdokter kin helpe by it organisearjen fan dizze tests.
Is it it risiko wurdich om behanneling te hawwen?
Dit is in heul persoanlik beslút. It risiko op it ûntwikkeljen fan in twadde kanker, hoewol heger as foar dyjingen dy't gjin behanneling foar lymfoom hawwe, is noch altyd leech.
Troch no behanneling te hawwen, kinne jo hooplik remission berikke of sels genêze fan jo hjoeddeistige lymphoma. Dit kin jo mooglik noch folle mear jierren fan goede kwaliteit jaan.
Wittende dat d'r in risiko is foar in twadde kanker kin eangst feroarsaakje, mar betsjut ek dat jo witte hokker symptomen jo moatte útsjen en wannear't jo in dokter moatte sjen. It betsjut ek dat jo nau wurde folge en dat jo scans of tests hawwe dien om elke potensjele twadde kanker betiid op te heljen. Dit sil jo hooplik de bêste kâns jaan om it mei súkses te behanneljen.
Allinich jo kinne lykwols beslute hokker risiko's jo ree binne te nimmen mei jo sûnens. Freegje jo hematolooch fragen oer de risiko's fan it net hawwen fan de behanneling dy't se oanbefelje. Freegje har oer jo risiko's fan in twadde kanker en hokker opfolgingstests jo moatte hawwe.
Praat dan mei jo leafsten of in psycholooch as jo moatte. Meitsje jo beslút basearre op de ynformaasje dy't jo hawwe jûn, en wat is rjocht foar dy. As jo fiele dat jo net genôch ynformaasje hawwe, kinne jo ek freegje om in twadde miening oer jo behanneling. Jo hematolooch of húsdokter kin jo helpe om in twadde miening te regeljen.
Hokker opfolgingstests moat ik hawwe?
D'r is gjin spesifyk protokol om opfolgjende testen te dwaan foar twadde kankers nei behanneling. Dit is om't wat jo nedich hawwe sil ôfhingje fan it type lymfoom dat jo hiene, hokker behannelingen jo hiene, en de gebieten fan jo lichem beynfloede.
Sprek mei jo hematolooch of onkolooch oer de soarten follow-uptests dy't jo moatte hawwe. Hjirûnder is lykwols in gids foar wat jo moatte beskôgje.
- Regelmjittige bloedûndersiken lykas oanrikkemandearre troch jo onkolooch of hematolooch.
- Moanlikse sels-boarstkontrôles (ferklearje wizigingen sa gau mooglik oan jo húsdokter), en mammogram en/of echografie lykas oanrikkemandearre troch jo dokter.
- Jierlikse mammogram en echografie fan 'e leeftyd fan 30 jier of 8 jier nei strieling nei jo boarst as behanneling foar de leeftyd fan 30 jier wie.
- Pap-smears lykas oanrikkemandearre troch jo dokter.
- Jierlikse hûdkontrôles - faker as oanrikkemandearre troch jo dokter.
- Darmscreening elk twadde jier fan leeftyd 50 jier, en earder as oanrikkemandearre troch jo dokter.
- Prostaatkontrôles jierliks fan 'e leeftyd fan 50 jier, en earder as oanrikkemandearre troch jo dokter.
- Faksinaasjes lykas oanrikkemandearre troch jo dokter.
Gearfetting
- Lymphoma-behannelingen kinne libbensredding wêze, mar alle soarten behannelingen sette jo ek op in hegere risiko om letter yn it libben in twadde kanker te krijen.
- Twadde kankers binne gjin weromfal of transformaasje fan jo orizjinele lymphoma. It is in oar type kanker dat net relatearre is oan jo lymphoma.
- Behanneling mei radiotherapy kin jo in grutter risiko sette op in twadde kanker yn it gebiet dêr't de strieling rjochte waard.
- Chemotherapy kin jo risiko ferheegje op in twadde bloedkanker, of oare soarten solide tumors.
- Hûdkankers binne de meast foarkommende twadde kanker. Jierlikse hûdkontrôles binne wichtich.
- Manlju en froulju kinne beide boarstkanker krije, hoewol it faker is by froulju. As jo bestraling hawwe op jo boarst, begjin dan moanlikse selskontrôles te dwaan, en rapportearje alle feroaringen oan jo dokter.
- Bliuw op 'e hichte mei al jo oanrikkemandearre screeningtests, scans en faksinaasjes.
- Freegje jo hematolooch, onkolooch of bestralingsonkolooch oer jo risiko's fan twadde kankers en meitsje mei harren in plan foar ferfolchsoarch.
- As jo gjin húsdokter hawwe dy't jo fertrouwe, sykje dan ien en lit har witte oer jo behannelingen en oanhâldende risiko's. Freegje se om kontakt te meitsjen mei jo hematolooch, onkolooch of bestralingsonkologen foar begelieding oer trochgeande ferfolchsoarch.

