An એલોજેનિક સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ એક સઘન સારવાર છે જ્યાં તમે દાતા (કોઈના) સ્ટેમ સેલનું ટ્રાન્સપ્લાન્ટ મેળવો છો. જ્યારે દર્દી તેમના પોતાના કોષો પાછા મેળવે છે ત્યારે આ અલગ છે, જેને કહેવાય છે ઓટોલોગસ સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ. આની ચર્ચા બીજા પૃષ્ઠ પર કરવામાં આવી છે.
એલોજેનિક સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટની ઝાંખી?
ડો. અમિત ખોટ, હેમેટોલોજિસ્ટ અને બોન મેરો ટ્રાન્સપ્લાન્ટ ફિઝિશિયન
પીટર મેકકલમ કેન્સર સેન્ટર અને રોયલ મેલબોર્ન હોસ્પિટલ
એલોજેનિક સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટેશન તમારા પોતાના સ્ટેમ સેલ્સને બદલવા માટે દાતા (કોઈ અન્ય વ્યક્તિ) પાસેથી એકત્રિત કરાયેલ સ્ટેમ સેલનો ઉપયોગ કરે છે. આ લિમ્ફોમાની સારવાર માટે કરવામાં આવે છે જે પ્રત્યાવર્તન (સારવારનો પ્રતિસાદ આપતો નથી) અથવા ફરીથી થતો લિમ્ફોમા (લિમ્ફોમા જે પાછો આવતો રહે છે. લિમ્ફોમા ધરાવતા મોટાભાગના લોકોને સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટની જરૂર હોતી નથી. લિમ્ફોમામાં, એલોજેનિક (દાતા) ટ્રાન્સપ્લાન્ટ ઓટોલોગસ (ઓટોલોગસ) કરતા ખૂબ જ દુર્લભ છે. સ્વ) ટ્રાન્સપ્લાન્ટ.
લિમ્ફોમા એ લિમ્ફોસાઇટ્સનું કેન્સર છે. લિમ્ફોસાઇટ્સ એ એક પ્રકારનો શ્વેત રક્તકણો છે જે સ્ટેમ સેલમાંથી વિકસે છે. નો ધ્યેય કિમોચિકિત્સા લિમ્ફોમા કોશિકાઓ અને તમામ સ્ટેમ કોશિકાઓને નાબૂદ કરવાનો છે જે સંભવિતપણે લિમ્ફોમામાં વૃદ્ધિ કરી શકે છે. એકવાર ખરાબ કોશિકાઓ નાબૂદ થઈ જાય પછી, નવા કોષો પાછા વિકસી શકે છે જે આશા છે કે કેન્સરગ્રસ્ત નથી.
જે લોકોમાં રિલેપ્સ અથવા રિફ્રેક્ટરી લિમ્ફોમા છે તેમના કિસ્સામાં, આ કામ કરતું નથી - સારવાર છતાં વધુ લિમ્ફોમા વધતું રહે છે. તેથી, કીમોથેરાપીના ખૂબ ઊંચા ડોઝ સાથે સ્ટેમ કોશિકાઓને નાબૂદ કરીને, પછી તે વ્યક્તિના સ્ટેમ કોશિકાઓને અન્ય કોઈ વ્યક્તિ સાથે બદલવાથી નવી રોગપ્રતિકારક શક્તિમાં પરિણમી શકે છે જ્યાં દાતા સ્ટેમ કોશિકાઓ રક્ત કોશિકાઓ ઉત્પન્ન કરવાની ભૂમિકા સંભાળે છે જે લિમ્ફોમામાં ફેરવાતા નથી.
સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટનો હેતુ
લિમ્ફોમાના દર્દીઓને સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટની જરૂર પડી શકે તેવા ઘણા કારણો છે જેમાં નીચેનાનો સમાવેશ થાય છે:
- લિમ્ફોમાના દર્દીઓની સારવાર માટે જેઓ માફીમાં છે, પરંતુ તેઓને તેમના લિમ્ફોમાના પાછા આવવાનું 'ઉચ્ચ જોખમ' છે
- લિમ્ફોમા પ્રારંભિક પ્રમાણભૂત પ્રથમ-લાઇન સારવાર પછી પાછો આવ્યો છે, તેથી વધુ તીવ્ર (મજબૂત) કીમોથેરાપીનો ઉપયોગ તેમને ફરીથી માફી માટે કરવામાં આવે છે (કોઈ શોધી ન શકાય તેવી બીમારી)
- લિમ્ફોમા માફી હાંસલ કરવાના ઉદ્દેશ્ય સાથે પ્રમાણભૂત પ્રથમ-લાઇન સારવાર માટે પ્રત્યાવર્તન (સંપૂર્ણ પ્રતિસાદ આપ્યો નથી) છે
એલોજેનિક સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ બે કાર્યો પ્રદાન કરી શકે છે
- કીમોથેરાપીના ખૂબ ઊંચા ડોઝ લિમ્ફોમાને દૂર કરે છે અને નવા દાતા કોષો રોગપ્રતિકારક તંત્રને પુનઃપ્રાપ્ત કરવાનો માર્ગ પૂરો પાડે છે, જે રોગપ્રતિકારક શક્તિની કાર્યક્ષમતાનો સમય ઘટાડે છે. નવા દાતા કોષો રોગપ્રતિકારક તંત્રના કાર્ય અને તંદુરસ્ત રક્ત કોશિકાઓના ઉત્પાદનની ભૂમિકા સંભાળે છે, જેમ કે લિમ્ફોસાઇટ્સ. દાતા સ્ટેમ કોશિકાઓ દર્દીના નિષ્ક્રિય સ્ટેમ કોશિકાઓનું સ્થાન લે છે.
- કલમ વિરુદ્ધ લિમ્ફોમા અસર. આ ત્યારે થાય છે જ્યારે દાતા સ્ટેમ કોશિકાઓ (જેને કલમ કહેવાય છે) કોઈપણ બાકી રહેલા લિમ્ફોમા કોષોને ઓળખે છે અને તેમના પર હુમલો કરે છે, લિમ્ફોમાનો નાશ કરે છે. આ એક સકારાત્મક અસર છે જ્યાં દાતા સ્ટેમ સેલ લિમ્ફોમાની સારવારમાં મદદ કરે છે. એ નોંધવું અગત્યનું છે કે આ કલમ વિરુદ્ધ લિમ્ફોમા અસર હંમેશા આ રીતે થતી નથી. લિમ્ફોમા દાતા સ્ટેમ કોશિકાઓ માટે પ્રતિરોધક હોઈ શકે છે, અથવા પ્રાપ્તકર્તાનું શરીર (જેને યજમાન કહેવાય છે) દાતા કોષો સામે લડી શકે છે (જેને કલમ કહેવાય છે) પરિણામે કલમ વિરુદ્ધ યજમાન રોગ (એલોજેનિક ટ્રાન્સપ્લાન્ટની ગૂંચવણ).
એલોજેનિક સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટની પ્રક્રિયામાં પાંચ તબક્કા હોય છે
ડો. અમિત ખોટ, હેમેટોલોજિસ્ટ અને બોન મેરો ટ્રાન્સપ્લાન્ટ ફિઝિશિયન
પીટર મેકકલમ કેન્સર સેન્ટર અને રોયલ મેલબોર્ન હોસ્પિટલ
- તૈયારી: આમાં તમને જરૂરી કોષોનો પ્રકાર નક્કી કરવા માટે રક્ત પરીક્ષણોનો સમાવેશ થાય છે. કેટલીકવાર લોકોને ટ્રાન્સપ્લાન્ટ પહેલા લિમ્ફોમાને અજમાવવા અને ઘટાડવા માટે 'સાલ્વેજ' કીમોથેરાપી લેવાની જરૂર પડે છે.
- સ્ટેમ સેલ સંગ્રહ: આ સ્ટેમ સેલ હાર્વેસ્ટિંગની પ્રક્રિયા છે, કારણ કે એલોજેનિક ટ્રાન્સપ્લાન્ટ દાતા તરફથી કરવામાં આવે છે, મેડિકલ ટીમને ટ્રાન્સપ્લાન્ટ માટે મેચ શોધવાની જરૂર છે.
- કન્ડીશનીંગ સારવાર: આ કીમોથેરાપી, ટાર્ગેટ થેરાપી અને ઇમ્યુનોથેરાપી છે જે તમામ લિમ્ફોમાને દૂર કરવા માટે ખૂબ જ ઊંચી માત્રામાં આપવામાં આવે છે.
- સ્ટેમ કોશિકાઓનું રિઇન્ફ્યુઝન: એકવાર ઉચ્ચ ડોઝની સારવાર આપવામાં આવે છે, સ્ટેમ કોશિકાઓ જે અગાઉ દાતા પાસેથી એકત્રિત કરવામાં આવી હતી, સંચાલિત કરવામાં આવે છે.
- કોતરણી: આ તે પ્રક્રિયા છે જેના દ્વારા દાતા સ્ટેમ કોશિકાઓ શરીરમાં સ્થાયી થાય છે અને રોગપ્રતિકારક તંત્રની કામગીરી સંભાળે છે.
સારવાર માટેની તૈયારી
સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ માટે ઘણી બધી તૈયારીની જરૂર પડશે. દરેક ટ્રાન્સપ્લાન્ટ અલગ છે અને ટ્રાન્સપ્લાન્ટ ટીમે દર્દી માટે બધું ગોઠવવું જોઈએ. અપેક્ષા રાખવાની કેટલીક તૈયારીઓમાં આનો સમાવેશ થઈ શકે છે:
કેન્દ્રીય લાઇનનું નિવેશ
જો દર્દી પાસે પહેલેથી જ કેન્દ્રીય રેખા નથી, તો ટ્રાન્સપ્લાન્ટ પહેલાં એક દાખલ કરવામાં આવશે. કેન્દ્રીય રેખા કાં તો PICC (પેરિફેરલી ઇન્સર્ટેડ સેન્ટ્રલ કેથેટર) હોઈ શકે છે. તે CVL (સેન્ટ્રલ વેનિસ લાઇન) હોઈ શકે છે. ડૉક્ટર નક્કી કરશે કે દર્દી માટે કઈ કેન્દ્રીય રેખા શ્રેષ્ઠ છે.
કેન્દ્રીય રેખા એક જ સમયે ઘણી જુદી જુદી દવાઓ મેળવવાનો માર્ગ પૂરો પાડે છે. ટ્રાન્સપ્લાન્ટ દરમિયાન દર્દીઓને સામાન્ય રીતે ઘણી બધી વિવિધ દવાઓ અને રક્ત પરીક્ષણોની જરૂર પડે છે અને કેન્દ્રીય રેખા નર્સોને દર્દીની સંભાળને વધુ સારી રીતે સંચાલિત કરવામાં મદદ કરે છે.
કિમોચિકિત્સાઃ
ટ્રાન્સપ્લાન્ટેશન પ્રક્રિયાના ભાગ રૂપે હંમેશા ઉચ્ચ ડોઝ કીમોથેરાપી આપવામાં આવે છે. ઉચ્ચ ડોઝ કીમોથેરાપી કહેવામાં આવે છે કન્ડીશનીંગ ઉપચાર. ઉચ્ચ ડોઝ કીમોથેરાપીની બહાર, કેટલાક દર્દીઓને સાલ્વેજ કીમોથેરાપીની જરૂર હોય છે. બચાવ ઉપચાર એ છે જ્યારે લિમ્ફોમા આક્રમક હોય છે અને ટ્રાન્સપ્લાન્ટની બાકીની પ્રક્રિયા આગળ વધે તે પહેલાં તેને ઘટાડવાની જરૂર હોય છે. નામ બચાવ લિમ્ફોમાથી શરીરને બચાવવાનો પ્રયાસ કરવાથી આવે છે.
સારવાર માટે સ્થાનાંતરણ
ઓસ્ટ્રેલિયામાં માત્ર અમુક હોસ્પિટલો જ એલોજેનિક સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટેશન હાથ ધરવા સક્ષમ છે. આ કારણે, તેમના ઘરેથી, હોસ્પિટલની નજીકના વિસ્તારમાં સ્થળાંતર કરવાની જરૂર પડી શકે છે. મોટાભાગની ટ્રાન્સપ્લાન્ટ હોસ્પિટલોમાં દર્દીની આવાસ હોય છે જેમાં દર્દી અને સંભાળ રાખનાર રહી શકે છે. આવાસના વિકલ્પો વિશે જાણવા માટે તમારા સારવાર કેન્દ્રમાં સામાજિક કાર્યકર સાથે વાત કરો.
પ્રજનન સંરક્ષણ
સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટેશન દર્દીની બાળકો પેદા કરવાની ક્ષમતા પર અસર કરશે. તે મહત્વનું છે કે પ્રજનનક્ષમતાને જાળવવા માટે ઉપલબ્ધ વિકલ્પોની ચર્ચા કરવામાં આવે.
પ્રાયોગિક ટીપ્સ
સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ કરાવવામાં સામાન્ય રીતે લાંબા સમય સુધી હોસ્પિટલમાં રહેવાનો સમાવેશ થાય છે. આમાંની કેટલીક વસ્તુઓને પેક કરવી મદદરૂપ થઈ શકે છે:
- નરમ, આરામદાયક કપડાં અથવા પાયજામા અને પુષ્કળ અન્ડરવેરની કેટલીક જોડી.
- ટૂથબ્રશ (નરમ), ટૂથપેસ્ટ, સાબુ, હળવા નર આર્દ્રતા, સૌમ્ય ગંધનાશક
- તમારું પોતાનું ઓશીકું (હોસ્પિટલમાં દાખલ થતાં પહેલાં તમારા ઓશીકું અને કોઈપણ અંગત ધાબળા / ગોદડાંને ગરમ કરો - બેક્ટેરિયા ઘટાડવા માટે તેને ગરમ ધોવા કારણ કે તમારી રોગપ્રતિકારક શક્તિ ખૂબ જ સંવેદનશીલ હશે).
- ચંપલ અથવા આરામદાયક પગરખાં અને મોજાંની પુષ્કળ જોડી
- તમારા હોસ્પિટલના રૂમને તેજસ્વી બનાવવા માટે વ્યક્તિગત વસ્તુઓ (તમારા પ્રિયજનોનો ફોટો)
- પુસ્તકો, સામયિકો, ક્રોસવર્ડ્સ, iPad/લેપટોપ/ટેબ્લેટ જેવી મનોરંજન વસ્તુઓ. જો તમારી પાસે કરવાનું કંઈ ન હોય તો હોસ્પિટલ ખૂબ કંટાળાજનક બની શકે છે.
- તારીખનો ટ્રૅક રાખવા માટેનું કૅલેન્ડર, લાંબા હૉસ્પિટલમાં દાખલ થવાથી બધા દિવસો એકસાથે અસ્પષ્ટ થઈ શકે છે.
HLA અને ટીશ્યુ ટાઈપિંગ
જ્યારે એલોજેનિક (દાતા) સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ હોય, ત્યારે ટ્રાન્સપ્લાન્ટ કોઓર્ડિનેટર યોગ્ય સ્ટેમ સેલ દાતાની શોધનું આયોજન કરે છે. જો દાતાના કોષો દર્દી સાથે નજીકથી મેળ ખાતા હોય તો એલોજેનિક સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ સફળ થવાની સંભાવના છે. આ ચકાસવા માટે, દર્દીનું રક્ત પરીક્ષણ કરવામાં આવશે જેને કહેવાય છે ટીશ્યુ ટાઇપિંગ જે કોશિકાઓની સપાટી પરના વિવિધ પ્રોટીનને જુએ છે માનવ લ્યુકોસાઇટ એન્ટિજેન્સ (HLA).
દરેક વ્યક્તિના કોષો HLA પ્રોટીન બનાવે છે જે રોગપ્રતિકારક તંત્રને શરીરના કોષોને ઓળખવામાં મદદ કરે છે અને જે કોષો સંબંધિત નથી તેને ઓળખે છે.
HLA ના ઘણાં વિવિધ પ્રકારો છે અને તબીબી ટીમ એવા દાતા શોધવાનો પ્રયાસ કરે છે કે જેના HLA પ્રકારો શક્ય તેટલી નજીકથી મેળ ખાતા હોય.
જો શક્ય હોય તો, તેઓ એ ખાતરી કરવાનો પણ પ્રયાસ કરે છે કે દર્દી અને દાતા એક જ વાયરસના સંપર્કમાં આવ્યા છે, જો કે આ HLA-મેચિંગ કરતાં ઓછું મહત્વનું છે.
ભાઈઓ અથવા બહેનો પાસે દર્દીની જેમ HLA પ્રોટીન હોવાની સંભાવના છે. લગભગ 1 માંથી 3 લોકો પાસે એક ભાઈ અથવા બહેન છે જે સારી મેચ છે. જો દર્દીના કોઈ ભાઈ કે બહેન ન હોય, અથવા જો તેઓ સારી રીતે મેળ ખાતા ન હોય, તો તબીબી ટીમ એવા સ્વયંસેવક દાતાની શોધ કરશે જેનો HLA પ્રકાર દર્દીઓ સાથે શક્ય તેટલી નજીકથી મેળ ખાતો હોય. તેને મેચ્ડ અનરિલેટેડ ડોનર (MUD) તરીકે ઓળખવામાં આવે છે અને લાખો સ્વયંસેવકો રાષ્ટ્રીય અને વૈશ્વિક સ્ટેમ સેલ રજિસ્ટ્રીમાં નોંધાયેલા છે.
જો દર્દી માટે મેળ ખાતો અસંબંધિત દાતા (MUD) ન મળે, તો સ્ટેમ સેલના અન્ય સ્ત્રોતોનો ઉપયોગ કરવો શક્ય બની શકે છે. આમાં શામેલ છે:
- એક સંબંધી જેનો HLA પ્રકારનો અડધો ભાગ તમારા સાથે મેળ ખાય છે: તેને 'હેપ્લોઇડેન્ટિકલ' દાતા તરીકે ઓળખવામાં આવે છે
- અસંબંધિત દાતાનું નાળનું રક્ત: નાળનું રક્ત સ્ટેમ કોશિકાઓના અન્ય સ્ત્રોતોની જેમ તમારા HLA પ્રકાર સાથે નજીકથી મેળ ખાતું હોવું જરૂરી નથી. પુખ્ત વયના લોકો કરતાં બાળકો માટે તેનો ઉપયોગ થવાની શક્યતા વધુ છે કારણ કે તેમાં અન્ય સ્ત્રોતો કરતાં ઓછા સ્ટેમ સેલ હોય છે. સંગ્રહિત નાળના રક્તના રજિસ્ટર ઉપલબ્ધ છે.
સ્ટેમ સેલનો સંગ્રહ
દાતા સ્ટેમ સેલનું દાન કરી શકે તેવી બે રીત છે.
- પેરિફેરલ રક્ત સ્ટેમ સેલ સંગ્રહ
- અસ્થિ મજ્જા રક્ત સ્ટેમ સેલ દાન
પેરિફેરલ રક્ત સ્ટેમ સેલ દાન
પેરિફેરલ સ્ટેમ સેલ પેરિફેરલ રક્ત પ્રવાહમાંથી એકત્રિત કરવામાં આવે છે. પેરિફેરલ સ્ટેમ સેલ કલેક્શનની આગેવાનીમાં, મોટાભાગના લોકો વૃદ્ધિ પરિબળના ઇન્જેક્શન મેળવે છે. વૃદ્ધિના પરિબળો સ્ટેમ સેલના ઉત્પાદનને ઉત્તેજીત કરે છે. આ સ્ટેમ કોશિકાઓને અસ્થિ મજ્જામાંથી લોહીના પ્રવાહમાં ખસેડવામાં મદદ કરે છે, સંગ્રહ માટે તૈયાર છે.
સ્ટેમ સેલને બાકીના લોહીમાંથી અલગ કરીને સંગ્રહ થાય છે અને પ્રક્રિયા એફેરેસીસ મશીનનો ઉપયોગ કરે છે. એફેરેસીસ મશીન રક્તના વિવિધ ઘટકોને અલગ કરી શકે છે અને સ્ટેમ સેલને અલગ કરી શકે છે. એકવાર રક્ત કોષ સંગ્રહના તબક્કામાંથી પસાર થઈ જાય તે પછી તે શરીરમાં પાછું જાય છે. આ પ્રક્રિયામાં ઘણા કલાકો લાગે છે (આશરે 2-4 કલાક). પ્રક્રિયા પછી દાતા ઘરે જઈ શકે છે, જો કે, જો પૂરતા કોષો એકત્ર ન થયા હોય તો બીજા દિવસે પાછા ફરવાની જરૂર પડી શકે છે.
અસ્થિમજ્જા સંગ્રહ કરતાં અફેરેસીસ ઓછું આક્રમક છે અને આ અંશતઃ શા માટે તે સ્ટેમ સેલ સંગ્રહની પસંદગીની પદ્ધતિ છે.
એલોજેનિક (દાતા) પ્રત્યારોપણમાં, દાતા પ્રાપ્તકર્તા માટે અફેરેસીસમાંથી પસાર થાય છે અને આ સંગ્રહ શક્ય તેટલા ટ્રાન્સપ્લાન્ટના દિવસની નજીક થાય છે. કારણ કે આ સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટના દિવસે પ્રાપ્તકર્તાને તાજી રીતે પહોંચાડવામાં આવશે.
અસ્થિ મજ્જા રક્ત સ્ટેમ સેલ દાન
સ્ટેમ કોશિકાઓ એકત્ર કરવા માટેનો ઓછો સામાન્ય અભિગમ એ અસ્થિ મજ્જાની લણણી છે. આ તે છે જ્યાં સામાન્ય એનેસ્થેસિયા હેઠળ સ્ટેમ કોશિકાઓ અસ્થિ મજ્જામાંથી પાછી ખેંચી લેવામાં આવે છે. ડોકટરો પેલ્વિક પ્રદેશમાં એક હાડકામાં સોય દાખલ કરે છે, જેને iliac crest કહેવાય છે. બોન મેરોને પેલ્વિસમાંથી, સોય દ્વારા પાછો ખેંચી લેવામાં આવે છે અને આ અસ્થિમજ્જાને પછી ફિલ્ટર કરવામાં આવે છે અને ટ્રાન્સપ્લાન્ટના દિવસ સુધી સંગ્રહિત કરવામાં આવે છે.
કોર્ડ લોહી દાન એ સાર્વજનિક કોર્ડ બેંકમાંથી છે જ્યાં બાળકના જન્મ પછી નાળ અને પ્લેસેન્ટામાં બાકી રહેલા લોહીમાંથી સ્ટેમ સેલનું દાન કરવામાં આવે છે અને સંગ્રહિત કરવામાં આવે છે.
એફેરેસીસ કેવી રીતે કાર્ય કરે છે
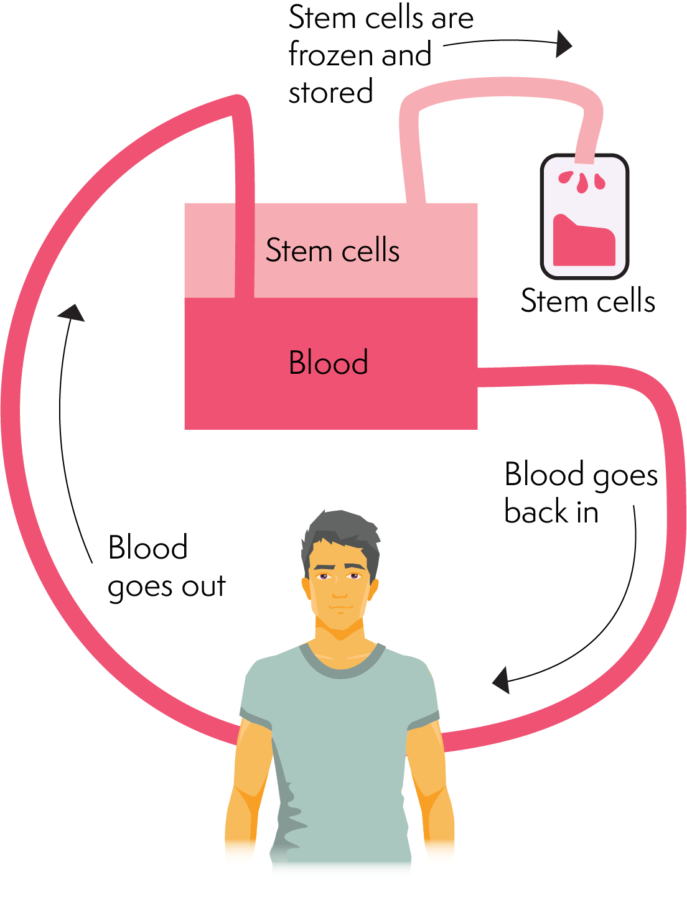
સ્ટેમ કોશિકાઓ અથવા અસ્થિ મજ્જાની પ્રક્રિયા/સંરક્ષણ
એલોજેનિક (દાતા) ટ્રાન્સપ્લાન્ટ માટે એકત્રિત કરાયેલ સ્ટેમ સેલ, ઉપયોગ પહેલાં તરત જ એકત્રિત કરવામાં આવે છે અને લાંબા સમય સુધી સંગ્રહિત થતા નથી.
ઓટોલોગસ (સેલ્ફ) ટ્રાન્સપ્લાન્ટ માટે એકત્રિત કરાયેલ સ્ટેમ સેલ, સામાન્ય રીતે સાચવવામાં આવે છે અને ઉપયોગ માટે તૈયાર ન થાય ત્યાં સુધી ફ્રીઝરમાં સંગ્રહિત કરવામાં આવે છે.
કંડિશનિંગ
ટ્રાન્સપ્લાન્ટમાંથી પસાર થતા દર્દીઓને પ્રથમ સારવાર આપવામાં આવે છે જેને કન્ડીશનીંગ રેજીમેન કહેવાય છે. સ્ટેમ સેલ્સ ઇન્ફ્યુઝ થાય તે પહેલાના દિવસોમાં આ એક ઉચ્ચ ડોઝ સારવાર છે. કન્ડીશનીંગ થેરાપીમાં કીમોથેરાપી અને ક્યારેક રેડિયેશન થેરાપીનો સમાવેશ થઈ શકે છે. કન્ડીશનીંગ થેરાપીના બે ધ્યેયો છે:
- શક્ય તેટલું લિમ્ફોમા મારવા
- સ્ટેમ સેલ વસ્તી ઘટાડો
કિમોચિકિત્સા, રેડિયેશન થેરાપી અને ઇમ્યુનોથેરાપીના ઘણાં વિવિધ સંયોજનો છે જેનો ઉપયોગ કન્ડીશનીંગ શાસનમાં થઈ શકે છે. કન્ડીશનીંગ સારવારની વિવિધ તીવ્રતા છે, તે છે:
- સંપૂર્ણ તીવ્રતા માયલોએબ્લેટિવ કન્ડીશનીંગ
- નોન માયલોએબલેટિવ કન્ડીશનીંગ
- ઘટાડો તીવ્રતા કન્ડીશનીંગ
તમામ પદ્ધતિઓમાં સારવાર સઘન છે અને પરિણામે, લિમ્ફોમાની સાથે ઘણા તંદુરસ્ત કોષો મૃત્યુ પામે છે. જીવનપદ્ધતિની પસંદગી લિમ્ફોમાના પ્રકાર, સારવારના ઇતિહાસ અને અન્ય વ્યક્તિગત પરિબળો જેમ કે ઉંમર, સામાન્ય આરોગ્ય અને તંદુરસ્તી પર આધારિત છે. સારવાર કરનારી ટીમ દર્દી સાથે ચર્ચા કરશે કે કંડીશનીંગ રેજીમેન દર્દી માટે યોગ્ય છે.
એલોજેનિક ટ્રાન્સપ્લાન્ટમાં, દર્દીઓને ટ્રાન્સપ્લાન્ટના 14 દિવસ પહેલા હોસ્પિટલમાં દાખલ કરી શકાય છે. દરેક દર્દીના કેસ અલગ-અલગ હોય છે અને તમારા ડૉક્ટર તમને ક્યારે દાખલ કરવામાં આવશે તેની જાણ કરશે. ટ્રાન્સપ્લાન્ટ પછી 3 થી 6 અઠવાડિયા સુધી દર્દીઓ હોસ્પિટલમાં જ રહે છે. આ એક માર્ગદર્શિકા છે; દરેક ટ્રાન્સપ્લાન્ટ અલગ-અલગ હોય છે, અને કેટલાક લોકોને 6 અઠવાડિયાથી વધુ સમય માટે વધુ તબીબી સંભાળની જરૂર હોય છે.
જો તમે અસંબંધિત અથવા મોટા મેળ ન ખાતા દાતાના સ્ટેમ સેલનો ઉપયોગ કરીને એલોજેનિક સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ કરાવતા હોવ, તો તમારે ઉચ્ચ તીવ્રતાની કન્ડીશનીંગ સારવારની જરૂર પડી શકે છે.
જો તમે નાળના રક્તમાંથી અથવા અડધા મેળ ખાતા સંબંધીમાંથી સ્ટેમ સેલનો ઉપયોગ કરીને એલોજેનિક ટ્રાન્સપ્લાન્ટ કરાવતા હોવ તો તમારી પાસે અલગ કન્ડીશનીંગ સારવાર હોઈ શકે છે.
તમે પર કન્ડીશનીંગ રેજીમેન્સ પર વિગતવાર માહિતી મેળવી શકો છો Eviq વેબસાઇટ.
સ્ટેમ સેલ રિઇન્ફ્યુઝિંગ
સઘન કન્ડીશનીંગ કીમોથેરાપી સમાપ્ત થયા પછી, સ્ટેમ કોશિકાઓ ફરીથી ભરાય છે. આ સ્ટેમ સેલ્સ ધીમે ધીમે નવા, સ્વસ્થ રક્ત કોશિકાઓ ઉત્પન્ન કરવાનું શરૂ કરે છે. છેવટે, તેઓ આખા અસ્થિમજ્જાને ફરીથી વસાવવા માટે પૂરતા તંદુરસ્ત કોષો ઉત્પન્ન કરશે, તમામ રક્ત અને રોગપ્રતિકારક કોષોને ફરી ભરશે.
સ્ટેમ કોશિકાઓનું ફરીથી મિશ્રણ કરવું એ એક સરળ પ્રક્રિયા છે. તે લોહી ચઢાવવા જેવું જ છે. સેન્ટ્રલ લાઇનમાં એક લીટી દ્વારા કોષો આપવામાં આવે છે. જે દિવસે સ્ટેમ કોશિકાઓ ફરીથી ભરાય છે તેને "ડે ઝીરો" તરીકે ઓળખવામાં આવે છે.
કોઈપણ તબીબી પ્રક્રિયા સાથે, સ્ટેમ સેલ ઇન્ફ્યુઝન પર પ્રતિક્રિયા થવાનું જોખમ રહેલું છે. મોટાભાગના લોકો માટે કોઈ પ્રતિક્રિયા નથી, પરંતુ અન્ય લોકો અનુભવી શકે છે:
- માંદગી અનુભવવી અથવા બીમાર હોવું
- તમારા મોંમાં ખરાબ સ્વાદ અથવા બર્નિંગ લાગણી
- હાઈ બ્લડ પ્રેશર
- એલર્જીક પ્રતિક્રિયા
- ચેપ
એલોજેનિક સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટમાં, કારણ કે આ દાન કરાયેલા કોષો પ્રાપ્તકર્તા (દર્દી)ને પકડી રાખે છે (અથવા કોતરણી) કરે છે. તેઓ રોગપ્રતિકારક તંત્રના ભાગ રૂપે કાર્ય કરવાનું શરૂ કરે છે અને લિમ્ફોમા કોશિકાઓ પર હુમલો કરી શકે છે. આને કહેવાય છે કલમ-વિરુદ્ધ લિમ્ફોમા અસર.
કેટલાક કિસ્સાઓમાં, એલોજેનિક ટ્રાન્સપ્લાન્ટ પછી, દાતા કોષો દર્દીના તંદુરસ્ત કોષો પર પણ હુમલો કરે છે. આ કહેવાય છે કલમ-વિરુદ્ધ-યજમાન રોગ (જીવીએચડી).
તમારા સ્ટેમ કોશિકાઓની કોતરણી
જ્યારે નવા સ્ટેમ કોશિકાઓ ધીમે ધીમે પ્રાથમિક સ્ટેમ કોશિકાઓ તરીકે લેવાનું શરૂ કરે છે ત્યારે એન્ગ્રફ્ટમેન્ટ થાય છે. આ સામાન્ય રીતે સ્ટેમ કોશિકાઓના ઇન્ફ્યુઝન પછી લગભગ 2 - 3 અઠવાડિયાની આસપાસ થાય છે પરંતુ વધુ સમય લાગી શકે છે, ખાસ કરીને જો નવા સ્ટેમ સેલ નાળના રક્તમાંથી આવ્યા હોય.
જ્યારે નવા સ્ટેમ કોષો કોતરવામાં આવે છે, ત્યારે તમને ચેપ લાગવાનું ખૂબ જ ઊંચું જોખમ હોય છે. લોકોએ સામાન્ય રીતે આ સમયગાળા માટે હોસ્પિટલમાં રહેવું પડે છે, કારણ કે તેઓ બીમાર થઈ શકે છે અને તરત જ સારવાર મેળવવા માટે સક્ષમ થવાની જરૂર છે.
જ્યારે તમે તમારી બ્લડ કાઉન્ટમાં સુધારો થવાની રાહ જોઈ રહ્યાં હોવ, ત્યારે તમારી પુનઃપ્રાપ્તિને સમર્થન આપવા માટે તમારી પાસે નીચેની કેટલીક સારવારો હોઈ શકે છે:
- રક્ત તબદિલી - ઓછી લાલ રક્તકણોની સંખ્યા (એનિમિયા) માટે
- પ્લેટલેટ ટ્રાન્સફ્યુઝન - નીચા પ્લેટલેટ લેવલ માટે (થ્રોમ્બોસાયટોપેનિયા)
- એન્ટિબાયોટિક્સ - બેક્ટેરિયલ ચેપ માટે
- એન્ટિવાયરલ દવા - વાયરલ ચેપ માટે
- ફૂગ વિરોધી દવા - ફંગલ ચેપ માટે
એન્ગ્રાફ્ટમેન્ટ સિન્ડ્રોમ
નવા સ્ટેમ કોશિકાઓ પ્રાપ્ત કર્યા પછી, કેટલાક લોકો 2-3 અઠવાડિયા પછી નીચેના લક્ષણો વિકસાવે છે, સામાન્ય રીતે કોષની રચનાના સમયની આસપાસ:
- તાવ: 38 ડિગ્રી અથવા તેનાથી વધુ તાપમાન
- લાલ ફોલ્લીઓ
- અતિસાર
- પ્રવાહી રીટેન્શન
આને 'એન્ગ્રાફ્ટમેન્ટ સિન્ડ્રોમ' કહે છે. દાતા (એલોજેનિક) સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ કરતાં સ્વ (ઓટોલોગસ) સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ પછી તે વધુ સામાન્ય છે.
તે ટ્રાન્સપ્લાન્ટની સામાન્ય આડઅસર છે અને તેની સારવાર સ્ટેરોઇડ્સથી કરવામાં આવે છે. આ લક્ષણો કિમોથેરાપી સહિતના અન્ય પરિબળોને કારણે પણ થઈ શકે છે અને તે એન્ગ્રાફ્ટમેન્ટ સિન્ડ્રોમના સંકેત ન પણ હોઈ શકે.
ટ્રાન્સપ્લાન્ટ દરમિયાન કેટલાક સામાન્ય હોસ્પિટલ પ્રોટોકોલ્સમાં નીચેનાનો સમાવેશ થાય છે:
- તમે સામાન્ય રીતે તમારા રોકાણના સમયગાળા માટે તમારી જાતે હોસ્પિટલના રૂમમાં રહો છો
- હોસ્પિટલના રૂમની નિયમિત સફાઈ કરવામાં આવે છે અને ચાદર અને તકિયા દરરોજ બદલવામાં આવે છે
- તમે તમારા રૂમમાં જીવંત છોડ અથવા ફૂલો રાખી શકતા નથી
- હોસ્પિટલ સ્ટાફ અને મુલાકાતીઓએ તમારા રૂમમાં પ્રવેશતા પહેલા તેમના હાથ ધોવા જોઈએ
- કેટલીકવાર મુલાકાતીઓ અને હોસ્પિટલ સ્ટાફને તમારી મુલાકાત વખતે ગ્લોવ્સ, ગાઉન અથવા એપ્રોન અને ફેસ માસ્ક પહેરવાની જરૂર પડી શકે છે
જો લોકો બીમાર હોય તો તમારી મુલાકાત ન લેવી જોઈએ - ચોક્કસ ઉંમરથી ઓછી ઉંમરના બાળકોને બિલકુલ મુલાકાત લેવાની મંજૂરી ન હોઈ શકે - જો કે કેટલીક હોસ્પિટલો તેમને પરવાનગી આપે છે જો બાળકો સ્વસ્થ હોય
એકવાર તમારા લોહીની ગણતરીઓ પુનઃપ્રાપ્ત થઈ જાય અને દર્દી પૂરતો સ્વસ્થ થઈ જાય, તે ઘરે જઈ શકે છે. આ સમય પછી, તબીબી ટીમ દ્વારા તેમનું નજીકથી ફોલો-અપ કરવામાં આવશે.
સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટેશનથી થતી ગૂંચવણો
કલમ વિરુદ્ધ યજમાન રોગ (જીવીએચડી)
ગ્રાફ્ટ-વર્સસ-હોસ્ટ ડિસીઝ (GvHD) એ એલોજેનિક સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટની સામાન્ય ગૂંચવણ છે. તે ત્યારે થાય છે જ્યારે:
- દાતા ટી-કોષો (જેને 'કલમ' પણ કહેવાય છે) પ્રાપ્તકર્તાના શરીરના અન્ય કોષો પર એન્ટિજેન્સને વિદેશી તરીકે ઓળખે છે (જેને 'હોસ્ટ' કહેવાય છે)
- આ એન્ટિજેન્સને ઓળખ્યા પછી, દાતા ટી-સેલ્સ તેમના નવા યજમાનના કોષો પર હુમલો કરે છે.
જ્યારે નવા દાતા ટી-સેલ્સ બાકીના લિમ્ફોમા કોષો પર હુમલો કરે છે ત્યારે આ અસર ઉપયોગી થઈ શકે છે (જેને કલમ વિરુદ્ધ લિમ્ફોમા અસર કહેવાય છે). કમનસીબે, દાતા ટી-સેલ્સ તંદુરસ્ત પેશીઓ પર પણ હુમલો કરી શકે છે. આ ગંભીર આડઅસરોનું કારણ બની શકે છે.
મોટાભાગે GvHD હળવા-થી-મધ્યમ લક્ષણોનું કારણ બને છે, પરંતુ પ્રસંગોપાત, તે ગંભીર અને જીવલેણ પણ હોઈ શકે છે. ટ્રાન્સપ્લાન્ટ પહેલાં અને પછી, દર્દીઓને GvHD થવાનું જોખમ ઘટાડવા માટે સારવાર આપવામાં આવે છે. ટ્રાન્સપ્લાન્ટ ટીમ દર્દીને GvHD ના કોઈપણ ચિહ્નો માટે નજીકથી દેખરેખ રાખે છે જેથી તેઓ શક્ય તેટલી વહેલી તકે તેની સારવાર કરી શકે, જો તે વિકસિત થાય.
ચિહ્નો અને લક્ષણોના આધારે GvHD ને 'એક્યુટ' અથવા 'ક્રોનિક' તરીકે વર્ગીકૃત કરવામાં આવે છે.
ચેપનું જોખમ
સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ પછી, કીમોથેરાપીના ઉચ્ચ ડોઝથી ઘણા બધા શ્વેત રક્તકણો દૂર થઈ જશે, જેમાં ન્યુટ્રોફિલ્સ નામના શ્વેત રક્તકણોનો સમાવેશ થાય છે. ન્યુટ્રોફિલ્સનું નીચું સ્તર ન્યુટ્રોપેનિયા તરીકે ઓળખાય છે. લાંબા સમય સુધી ન્યુટ્રોપેનિયા કોઈ વ્યક્તિને ચેપ થવાનું જોખમ વધારે છે. ચેપની સારવાર કરી શકાય છે, જો કે જો વહેલા પકડવામાં ન આવે અને તાત્કાલિક સારવાર ન કરવામાં આવે તો તે જીવલેણ બની શકે છે.
હોસ્પિટલમાં હોય ત્યારે, સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ પછી તરત જ, સારવાર કરનાર ટીમ ચેપના વિકાસને રોકવા માટે સાવચેતી રાખશે તેમજ ચેપના સંકેતો માટે નજીકથી દેખરેખ રાખશે. જો કે ચેપ લાગવાનું જોખમ ઘટાડવા માટે ઘણી સાવચેતીઓ લેવામાં આવે છે, મોટાભાગના દર્દીઓ જેઓ એલોજેનિક સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ કરે છે તેમને ચેપ લાગશે.
ટ્રાન્સપ્લાન્ટ પછીના પ્રથમ થોડા અઠવાડિયામાં, દર્દીઓને બેક્ટેરિયલ ચેપ થવાનું સૌથી વધુ જોખમ હોય છે. આવા ચેપમાં લોહીના પ્રવાહમાં ચેપ, ન્યુમોનિયા, પાચન તંત્રના ચેપ અથવા ચામડીના ચેપનો સમાવેશ થાય છે.
આગામી થોડા મહિનામાં, દર્દીઓમાં વાયરલ ચેપ થવાનું સૌથી વધુ જોખમ હોય છે અને આ એવા વાયરસ હોઈ શકે છે જે ટ્રાન્સપ્લાન્ટ પહેલા શરીરમાં નિષ્ક્રિય પડ્યા હતા અને જ્યારે રોગપ્રતિકારક શક્તિ ઓછી હોય ત્યારે તે ભડકી શકે છે. તેઓ હંમેશા લક્ષણોનું કારણ નથી. સાયટોમેગાલોવાયરસ (CMV) નામના વાઇરલ ઇન્ફેક્શનની શરૂઆત વહેલાસર મળી આવે તેની ખાતરી કરવા માટે ટ્રાન્સપ્લાન્ટ પછી નિયમિત રક્ત પરીક્ષણો કરવામાં આવશે. જો રક્ત પરીક્ષણ બતાવે છે કે CMV હાજર છે - ભલે લક્ષણો ન હોય - દર્દીને એન્ટિવાયરલ દવાઓથી સારવાર આપવામાં આવશે. સારવારના એક કરતાં વધુ કોર્સની જરૂર પડી શકે છે અને આ સારવાર હોસ્પિટલમાં રોકાણને લંબાવી શકે છે.
એલોજેનિક સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ પછી 2 થી 4 અઠવાડિયાની વચ્ચે લોહીની સંખ્યા વધવા લાગે છે. જો કે, રોગપ્રતિકારક શક્તિને સંપૂર્ણ રીતે પુનઃપ્રાપ્ત થવામાં ઘણા મહિનાઓ અથવા ક્યારેક વર્ષો પણ લાગી શકે છે.
જ્યારે હોસ્પિટલમાંથી રજા આપવામાં આવે ત્યારે તબીબી ટીમે ચેપના કયા ચિહ્નો પર ધ્યાન આપવું જોઈએ અને સંભવિત ચેપ હોય અથવા દર્દી માટે ચિંતાનું કારણ હોય તો કોનો સંપર્ક કરવો તે અંગે સલાહ આપવી જોઈએ.
ખૂબ ઊંચા ડોઝ કીમોથેરાપીની આડ અસરો
દર્દીઓને ઉચ્ચ ડોઝ વિરોધી કેન્સર સારવારથી આડઅસરો અનુભવવાની સંભાવના છે. નીચેની આડઅસરો સામાન્ય હોઈ શકે છે અને વધુ માહિતી આમાં છે આડઅસરો વિભાગ
- ઓરલ મ્યુકોસાઇટિસ (મોંમાં દુખાવો)
- એનિમિયા (લાલ કોષોની ઓછી સંખ્યા)
- થ્રોમ્બોસાયટોપેનિયા (ઓછી પ્લેટલેટ ગણતરી)
- ઉબકા અને ઉલટી
- પાચનતંત્રની સમસ્યાઓ (ઝાડા અથવા કબજિયાત)
કલમ નિષ્ફળતા
જો ટ્રાન્સપ્લાન્ટ કરેલા સ્ટેમ કોશિકાઓ અસ્થિ મજ્જામાં સ્થાયી થવામાં અને નવા રક્ત કોશિકાઓ બનાવવામાં નિષ્ફળ જાય તો કલમની નિષ્ફળતા થાય છે. આનો અર્થ એ છે કે લોહીની ગણતરીઓ પુનઃપ્રાપ્ત થતી નથી, અથવા તે પુનઃપ્રાપ્ત થવાનું શરૂ કરે છે પરંતુ પછી ફરીથી નીચે જાય છે.
કલમની નિષ્ફળતા ગંભીર છે પરંતુ એલોજેનિક સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ પછી તે દુર્લભ છે, ખાસ કરીને જો દાતા સારી મેચ હોય.
તબીબી ટીમ લોહીની ગણતરીઓનું નજીકથી નિરીક્ષણ કરશે અને જો નવો સ્ટેમ સેલ નિષ્ફળ થવાનું શરૂ કરે, તો દર્દીને શરૂઆતમાં વૃદ્ધિ પરિબળ હોર્મોન્સ સાથે સારવાર આપવામાં આવશે. આ અસ્થિમજ્જામાં સ્ટેમ કોશિકાઓને વધુ કોષો ઉત્પન્ન કરવા પ્રોત્સાહિત કરી શકે છે.
જો દાતા સ્ટેમ સેલ કોતરવામાં ન આવે, તો દર્દીને બીજા સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટની જરૂર પડી શકે છે. આ બીજું ટ્રાન્સપ્લાન્ટ કાં તો એક જ સ્ટેમ સેલ દાતા તરફથી અથવા અલગથી હોઈ શકે છે.
અંતમાં અસરો
મોડી અસરો એ સ્વાસ્થ્ય સમસ્યાઓ છે જે લિમ્ફોમાની સારવારના મહિનાઓ કે વર્ષો પછી વિકસી શકે છે. મોટા ભાગના ટ્રાન્સપ્લાન્ટ કેન્દ્રોમાં વિલંબિત અસરોની સેવાઓ સમર્પિત છે જે શક્ય તેટલી વહેલી તકે મોડી અસરોને શોધવા માટે સ્ક્રીનીંગ પ્રોગ્રામ ઓફર કરે છે. આનાથી દર્દીને સફળતાપૂર્વક સારવાર કરવાની શ્રેષ્ઠ તક મળે છે જો તેઓને કોઈ મોડું અસર થાય છે.
દર્દીઓને પોસ્ટ-ટ્રાન્સપ્લાન્ટ લિમ્ફોપ્રોલિફેરેટિવ ડિસઓર્ડર (PTLD) થવાનું જોખમ પણ હોઈ શકે છે - લિમ્ફોમાસ કે જેઓ ટ્રાન્સપ્લાન્ટ પછી ઇમ્યુનોસપ્રેસન્ટ દવાઓ લેતા હોય તેવા લોકોમાં વિકસી શકે છે. જો કે, PTLD દુર્લભ છે. મોટા ભાગના દર્દીઓ જેમણે ટ્રાન્સપ્લાન્ટ કરાવ્યું હોય તેઓ પીટીએલડી વિકસાવતા નથી.
અનુવર્તી કાળજી
સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ પછી, ડૉક્ટર સાથે નિયમિત (સાપ્તાહિક) મુલાકાતો થશે. સારવાર પછી મહિનાઓ અને વર્ષો સુધી ફોલોઅપ ચાલુ રહેશે, પરંતુ જેમ જેમ સમય પસાર થાય તેમ તેમ ઓછું અને ઓછું વારંવાર થાય છે. આખરે ટ્રાન્સપ્લાન્ટ ડોકટરો ફોલોઅપ કેર, દર્દીઓ જીપીને સોંપી શકશે.
ટ્રાન્સપ્લાન્ટના લગભગ 3 મહિના પછી, એ પીઈટી સ્કેન, સીટી સ્કેન અને / અથવા અસ્થિ મજ્જા એસ્પિરેટ (BMA) પુનઃપ્રાપ્તિ કેવી રીતે ચાલી રહી છે તેનું મૂલ્યાંકન કરવા માટે સુનિશ્ચિત કરવામાં આવી શકે છે.
ટ્રાન્સપ્લાન્ટ પછીના અઠવાડિયા અને મહિનામાં સારવાર માટે હોસ્પિટલમાં પાછા જવું પડવું એ સામાન્ય છે પરંતુ જેમ જેમ સમય જાય છે તેમ તેમ ગંભીર ગૂંચવણોનું જોખમ ઘટતું જાય છે.
ઉચ્ચ ડોઝની સારવારથી દર્દીઓને આડઅસર થવાની પણ શક્યતા છે અને તેઓ અસ્વસ્થ અને ખૂબ થાકેલા અનુભવી શકે છે. જો કે, સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટમાંથી સાજા થવામાં સામાન્ય રીતે લગભગ એક વર્ષનો સમય લાગે છે.
તબીબી ટીમે પુનઃપ્રાપ્તિ સમયગાળા દરમિયાન ધ્યાનમાં લેવાના અન્ય પરિબળો પર સલાહ આપવી જોઈએ. લિમ્ફોમા ઓસ્ટ્રેલિયામાં એક ઓનલાઈન ખાનગી ફેસબુક પેજ છે, લિમ્ફોમા ડાઉન, જ્યાં તમે પ્રશ્નો પૂછી શકો છો અને લિમ્ફોમા અથવા સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટથી પ્રભાવિત અન્ય લોકો પાસેથી સમર્થન મેળવી શકો છો.
સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ પછી શું થાય છે?
સારવાર સમાપ્ત ઘણા દર્દીઓ માટે એક પડકારજનક સમય હોઈ શકે છે, કારણ કે તેઓ ટ્રાન્સપ્લાન્ટ પછી ફરીથી જીવનમાં પાછા ફરે છે. કેટલીક સામાન્ય ચિંતાઓ આનાથી સંબંધિત હોઈ શકે છે:
- ભૌતિક
- માનસિક સુખાકારી
- ભાવનાત્મક સ્વાસ્થ્ય
- સંબંધો
- કાર્ય, અભ્યાસ અને સામાજિક પ્રવૃત્તિઓ
વધુ માહિતી
સ્ટીવને 2010 માં મેન્ટલ સેલ લિમ્ફોમા હોવાનું નિદાન થયું હતું. સ્ટીવ ઓટોલોગસ અને એલોજેનિક સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ બંનેમાંથી બચી ગયો છે. આ સ્ટીવની વાર્તા છે.
ડો નદા હમાદ, હેમેટોલોજિસ્ટ અને બોન મેરો ટ્રાન્સપ્લાન્ટ ફિઝિશિયન
સેન્ટ વિન્સેન્ટ હોસ્પિટલ, સિડની
ડો. અમિત ખોટ, હેમેટોલોજિસ્ટ અને બોન મેરો ટ્રાન્સપ્લાન્ટ ફિઝિશિયન
પીટર મેકકલમ કેન્સર સેન્ટર અને રોયલ મેલબોર્ન હોસ્પિટલ
ડો. અમિત ખોટ, હેમેટોલોજિસ્ટ અને બોન મેરો ટ્રાન્સપ્લાન્ટ ફિઝિશિયન
પીટર મેકકલમ કેન્સર સેન્ટર અને રોયલ મેલબોર્ન હોસ્પિટલ
ડો. અમિત ખોટ, હેમેટોલોજિસ્ટ અને બોન મેરો ટ્રાન્સપ્લાન્ટ ફિઝિશિયન
પીટર મેકકલમ કેન્સર સેન્ટર અને રોયલ મેલબોર્ન હોસ્પિટલ
ડો. અમિત ખોટ, હેમેટોલોજિસ્ટ અને બોન મેરો ટ્રાન્સપ્લાન્ટ ફિઝિશિયન
પીટર મેકકલમ કેન્સર સેન્ટર અને રોયલ મેલબોર્ન હોસ્પિટલ

