લિમ્ફોમાની સારવાર કરાવવી એ ઘણીવાર જીવન બચાવવાનો નિર્ણય હોય છે. જો કે, તે પછીના જીવનમાં તમને બીજું કેન્સર થવાનું જોખમ પણ વધારે છે. મોટા ભાગના કિસ્સાઓમાં તમે તમારી લિમ્ફોમાની સારવાર શરૂ કર્યાના 10 વર્ષથી વધુ સમય પછી બીજું કેન્સર થઈ શકે છે. ખૂબ જ દુર્લભ કિસ્સાઓમાં તે અગાઉ થઈ શકે છે.
નબળી રોગપ્રતિકારક શક્તિ, કીમોથેરાપી અને રેડિયેશન થેરાપી આ બધા તમારા પ્રારંભિક લિમ્ફોમાથી અલગ એવા બીજા કેન્સરનું જોખમ વધારી શકે છે. અન્ય સારવારો પણ તમારું જોખમ વધારી શકે છે.
સારવાર લીધેલ દરેક વ્યક્તિને બીજું કેન્સર થશે એવું નથી, પરંતુ જોખમ વિશે જાગૃત રહેવું મહત્વપૂર્ણ છે જેથી કરીને તમે તમારા સ્વાસ્થ્યનું સંચાલન કરી શકો અને વહેલી તકે તબીબી સલાહ મેળવી શકો. તમારા જનરલ પ્રેક્ટિશનર (GP), હેમેટોલોજિસ્ટ, ઓન્કોલોજિસ્ટ અથવા રેડિયેશન ઓન્કોલોજિસ્ટ સાથે નિયમિત ચેકઅપ કરાવવું એ ખાતરી કરવા માટેનો એક મહત્વપૂર્ણ ભાગ છે કે કોઈ પણ બીજા કેન્સરને વહેલું લેવામાં આવે અને જરૂર પડ્યે તેની સારવાર કરવામાં આવે.
આ પેજ શું જોવું, તમારે કયા ચેકઅપ કરાવવું જોઈએ અને નવા લક્ષણો વિશે ડૉક્ટરને ક્યારે મળવું તેની માહિતી આપશે.
બીજું કેન્સર શું છે
બીજું કેન્સર એ નવા કેન્સરનો વિકાસ છે જે તમારા મૂળ લિમ્ફોમા અથવા CLL નિદાનથી સંબંધિત નથી. તે છે ઊથલો નથી અથવા પરિવર્તન તમારા લિમ્ફોમા/સીએલએલ.
રિલેપ્સ્ડ અથવા ટ્રાન્સફોર્મ્ડ લિમ્ફોમા વિશે વધુ માહિતી માટે, નીચેની લિંક્સ પર ક્લિક કરો.
બીજા કેન્સર કેમ થાય છે?
કેટલીક સારવારો તમારી રોગપ્રતિકારક શક્તિના કામ કરવાની રીતને બદલીને કામ કરે છે, જ્યારે અન્ય તમારા કોષોના ડીએનએને સીધું નુકસાન પહોંચાડે છે. આ મહત્વપૂર્ણ છે કારણ કે તે લિમ્ફોમા કોશિકાઓનો નાશ કરવામાં મદદ કરે છે. જો કે, તે તમારા બીજા કેન્સરનું જોખમ પણ વધારી શકે છે કારણ કે તમારી રોગપ્રતિકારક શક્તિ નબળી પડી શકે છે, અથવા DNA નુકસાનને પરિણામે વધુ બદમાશ (ક્ષતિગ્રસ્ત) કોષો તમારી રોગપ્રતિકારક શક્તિમાંથી બહાર નીકળી જાય છે અને કેન્સર ન થાય ત્યાં સુધી ગુણાકાર કરે છે.
મોટાભાગના લોકોને બીજું કેન્સર થતું નથી. જો કે, તમારા જોખમ વિશે જાણવું મહત્વપૂર્ણ છે જેથી તમે નિયમિત તપાસ કરી શકો અને વહેલી તકે તબીબી સલાહ મેળવી શકો.
કોષો સામાન્ય રીતે કેવી રીતે વધે છે?
સામાન્ય રીતે કોષો ખૂબ જ ચુસ્તપણે નિયંત્રિત અને સંગઠિત રીતે વધે છે અને ગુણાકાર કરે છે. તેઓ ચોક્કસ રીતે વધવા અને વર્તે છે, અને ચોક્કસ સમયે ગુણાકાર અથવા મૃત્યુ પામે છે.
કોષો તેમના પોતાના પર માઇક્રોસ્કોપિક છે - એટલે કે તેઓ એટલા નાના છે કે આપણે તેમને જોઈ શકતા નથી. પરંતુ, જ્યારે તે બધા એકસાથે જોડાય છે ત્યારે તે આપણા શરીરના દરેક અંગને બનાવે છે જેમાં આપણી ત્વચા, નખ, હાડકાં, વાળ, લસિકા ગાંઠો, લોહી અને શરીરના અંગોનો સમાવેશ થાય છે.
કોષો યોગ્ય રીતે વિકાસ પામે છે તેની ખાતરી કરવા માટે ઘણા બધા ચેક અને બેલેન્સ છે. આમાં "રોગપ્રતિકારક ચેકપોઇન્ટ્સ" શામેલ છે. રોગપ્રતિકારક ચેકપોઇન્ટ્સ એ કોષની વૃદ્ધિ દરમિયાનના બિંદુઓ છે જ્યાં આપણી રોગપ્રતિકારક શક્તિ "તપાસ" કરે છે કે કોષ એક સામાન્ય, સ્વસ્થ કોષ છે.
જો કોષની તપાસ કરવામાં આવે અને તે તંદુરસ્ત હોવાનું જાણવા મળે છે, તો તે સતત વધતું રહે છે. જો તે રોગગ્રસ્ત છે, અથવા કોઈ રીતે ક્ષતિગ્રસ્ત છે, તો તે કાં તો સમારકામ કરવામાં આવે છે અથવા નાશ પામે છે (મૃત્યુ પામે છે), અને આપણા લસિકા તંત્ર દ્વારા આપણા શરીરમાંથી દૂર કરવામાં આવે છે.
- જ્યારે કોષો ગુણાકાર કરે છે, તેને કહેવામાં આવે છે કોષ વિભાજન.
- જ્યારે કોષો મૃત્યુ પામે છે તેને કહેવામાં આવે છે એપોપ્ટોસીસ.
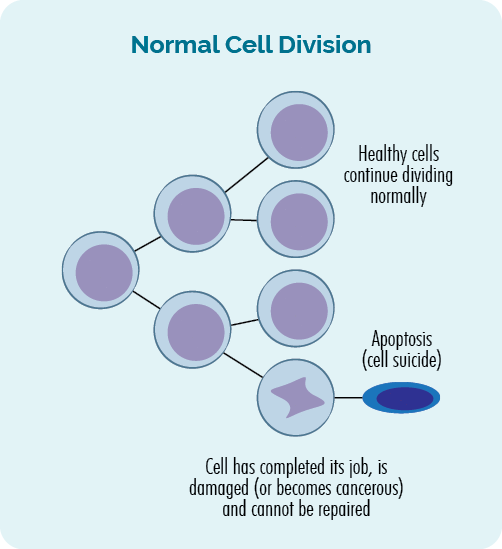
કોષ વિભાજન અને એપોપ્ટોસીસની આ પ્રક્રિયા આપણા ડીએનએમાંના જનીનો દ્વારા નિયંત્રિત થાય છે, અને તે આપણા શરીરમાં હંમેશા થતી રહે છે. અમે દરરોજ ટ્રિલિયન કોષો બનાવીએ છીએ જેથી તેઓનું કામ પૂર્ણ થઈ ગયું હોય અથવા ક્ષતિગ્રસ્ત થઈ ગયા હોય તેવા જૂનાને બદલવા માટે.
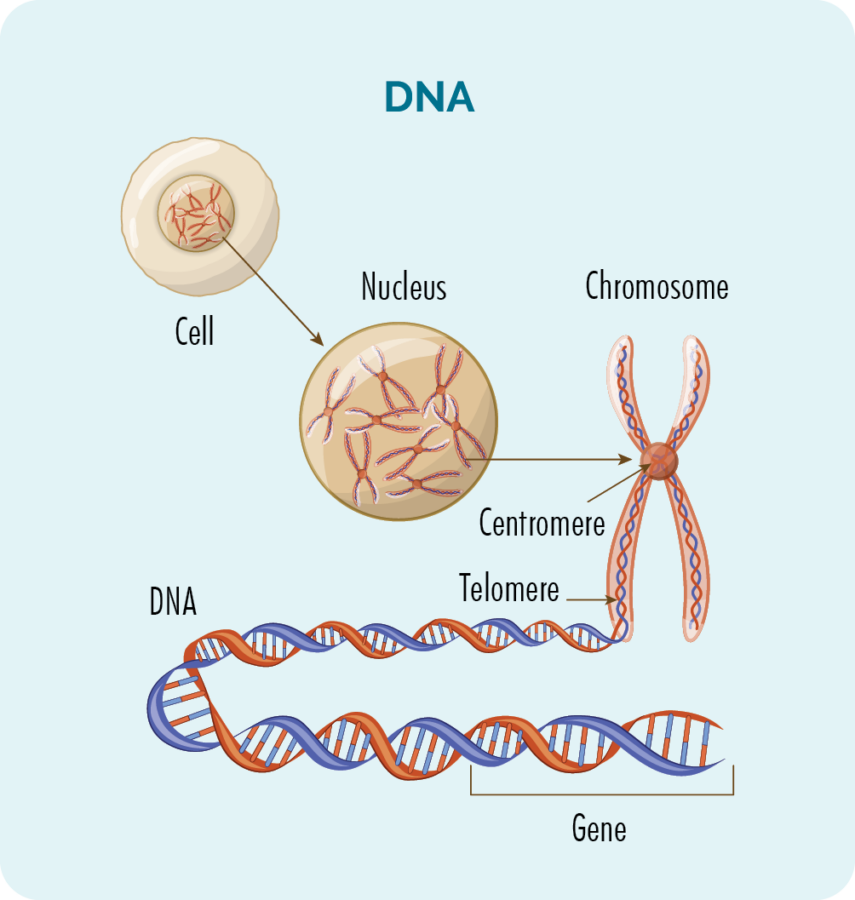
જીન્સ અને ડીએનએ
દરેક કોષની અંદર (લાલ રક્ત કોશિકાઓ સિવાય) 23 જોડી રંગસૂત્રો સાથેનું ન્યુક્લિયસ છે.
રંગસૂત્રો આપણા ડીએનએથી બનેલા છે, અને આપણું ડીએનએ ઘણા જુદા જુદા જનીનોથી બનેલું છે જે આપણા કોષો કેવી રીતે વધવા, ગુણાકાર કરવા, કામ કરવા અને આખરે મૃત્યુ પામે તે માટેની "રેસીપી" પ્રદાન કરે છે.
કેન્સર ત્યારે થાય છે જ્યારે આપણા જનીનોમાં નુકસાન અથવા ભૂલો થાય છે. લિમ્ફોમાની કેટલીક સારવાર જનીનોને કાયમી નુકસાન પહોંચાડી શકે છે.
જ્યારે આપણા જનીનો અને ડીએનએને નુકસાન થાય છે ત્યારે શું થાય છે તે વિશે નીચેની વિડિઓમાં વધુ જાણો. પ્રોટીન અને પ્રક્રિયાઓના તમામ નામો વિશે ખૂબ ચિંતા કરશો નહીં, નામો તેટલા મહત્વપૂર્ણ નથી જેટલા તેઓ કરે છે.
કેન્સર એટલે શું?
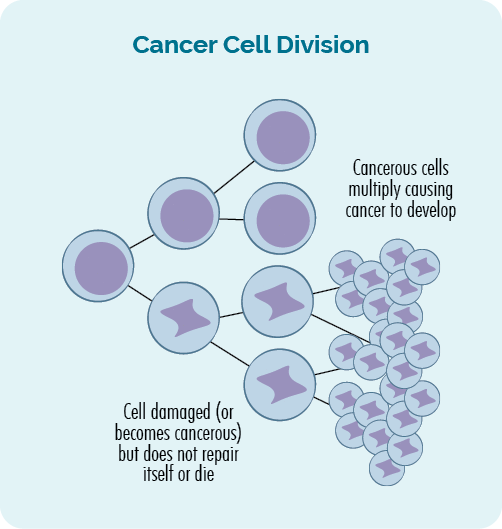
કેન્સર એ છે જનીનટિક રોગ. તે ત્યારે થાય છે જ્યારે આપણામાં નુકસાન અથવા ભૂલો થાય છે જનીનs, કોષોની અસાધારણ, અનિયંત્રિત વૃદ્ધિમાં પરિણમે છે.
કેન્સર ત્યારે થાય છે જ્યારે કોષોની અનિયંત્રિત અને અસામાન્ય વૃદ્ધિ ચાલુ રહે છે અને ગાંઠ બનાવે છે અથવા તમારા રક્ત અથવા લસિકા તંત્રમાં કેન્સરગ્રસ્ત કોષોમાં વધારો થાય છે.
આપણા ડીએનએમાં આ ફેરફારોને કેટલીકવાર આનુવંશિક પરિવર્તન અથવા આનુવંશિક ભિન્નતા કહેવામાં આવે છે.
સેકન્ડરી કેન્સર તમારા પ્રથમ કેન્સર માટે નુકસાનની સારવારને કારણે થાય છે - લિમ્ફોમા અથવા CLL તમારા DNA, જનીનો અથવા રોગપ્રતિકારક તંત્રને થાય છે.
કયા પ્રકારનું ગૌણ કેન્સર થઈ શકે છે?
લિમ્ફોમાની સારવાર કરાવવાથી તમને કોઈપણ પ્રકારના કેન્સરના જોખમમાં થોડો વધારો થઈ શકે છે. જો કે, અમુક સેકન્ડ કેન્સરનું જોખમ તમારી સારવારના પ્રકાર અને લિમ્ફોમાના સ્થાન પર આધારિત હોઈ શકે છે.
કીમોથેરાપી સાથેની સારવાર તમારા જોખમને એક સેકન્ડમાં વધારી શકે છે બ્લડ કેન્સર જેમ કે માયલોમા અથવા લ્યુકેમિયા અથવા, જો તમને હોજકિન લિમ્ફોમા થયો હોય, તો તમે નોન-હોજકિન લિમ્ફોમાનો પેટા પ્રકાર વિકસાવી શકો છો. કાર ટી-સેલ થેરાપી તમને ટી-સેલ લિમ્ફોમા, લ્યુકેમિયા અથવા ત્વચા કેન્સર થવાનું જોખમ વધારી શકે છે, જોકે જોખમ ઓછું હોવાનું માનવામાં આવે છે.
રેડિયેશન ટ્રીટમેન્ટ પછી બીજા કેન્સરનું જોખમ તમારા શરીરના તે વિસ્તાર સાથે સંબંધિત છે જ્યાં રેડિયેશન ટ્રીટમેન્ટ લક્ષિત હતી.
બીજા કેન્સરના વધુ સામાન્ય પ્રકારોના જોખમ વિશે વધુ જાણવા માટે નીચેના શીર્ષકો પર ક્લિક કરો.
ત્વચા કેન્સર આ હોઈ શકે છે:
- બેસલ સેલ કાર્સિનોમસ
- Squamous સેલ કાર્સિનોમા
- મેલાનોમસ
- મર્કેલ સેલ કાર્સિનોમાસ.
સ્તન કેન્સર પુરુષો કરતાં સ્ત્રીઓમાં વધુ સામાન્ય છે, પરંતુ પુરુષો હજુ પણ સ્તન કેન્સર મેળવી શકે છે. જો તમને તમારી છાતીમાં રેડિયેશન થયું હોય, તો પછીના જીવનમાં તમને સ્તન કેન્સર થવાનું જોખમ વધી શકે છે.
તમારે 30 વર્ષની ઉંમરથી મેમોગ્રામ અને અલ્ટ્રાસાઉન્ડ જેવી વાર્ષિક તપાસ કરાવવાનું શરૂ કરવું જોઈએ અથવા તમે લિમ્ફોમા/સીએલએલની સારવાર શરૂ કર્યાના 8 વર્ષ પછી – જે પણ પહેલા આવે.
તમારી લિમ્ફોમા સારવારની લાંબા ગાળાની અસર તરીકે સ્તન કેન્સર થવાનું જોખમ વધારે છે જો તમારી ઉંમર 30 વર્ષથી ઓછી હોય ત્યારે તમારી છાતીમાં રેડિયેશન થયું હોય.
તમારા GP (સ્થાનિક ડૉક્ટર)ને તમારા સ્તનોમાં ગઠ્ઠો કેવી રીતે તપાસવો તે બતાવવા માટે કહો. ગઠ્ઠો માટે માસિક તપાસો અને તમારા જીપીને કોઈપણ ફેરફારોની જાણ કરો.
તમે બીજી અને બિનસંબંધિત લિમ્ફોમા વિકસાવી શકો છો. આ છે રિલેપ્સ અથવા રૂપાંતરિત લિમ્ફોમાથી અલગ.
ઉદાહરણ તરીકે, જો તમે અગાઉ હોજકિન લિમ્ફોમાની સારવાર કરાવી હોય, તો તમે બીજો લિમ્ફોમા વિકસાવી શકો છો જે નોન-હોજકિન લિમ્ફોમા (NHL) નો પેટા પ્રકાર છે. જો તમને ભૂતકાળમાં NHL થયો હોય, તો તમે એક અલગ પ્રકારનો NHL અથવા હોજકિન લિમ્ફોમા વિકસાવી શકો છો.
કેટલાક લોકોએ બી-સેલ લિમ્ફોમા માટે CAR ટી-સેલ થેરાપી પછી ટી-સેલ લિમ્ફોમા વિકસાવી છે.
ક્લિક કરો અહીં વધુ માહિતીથી લિમ્ફોમાના લક્ષણો પર અને તમારા ડૉક્ટરને ક્યારે મળવું.
તમારી સારવારના પ્રકારને આધારે, તમને એક્યુટ માયલોઇડ લ્યુકેમિયા (એએમએલ) નામના લ્યુકેમિયા થવાનું જોખમ વધી શકે છે. AML ના લક્ષણોમાં શામેલ છે:
- સામાન્ય કરતાં વધુ સરળ રક્તસ્રાવ અથવા ઉઝરડો, અથવા જાંબલી અથવા લાલ રંગના ફોલ્લીઓ.
- થાક અને સામાન્ય નબળાઇ
- ભૂખ ન લાગવા સાથે અથવા વગર વજનમાં ઘટાડો
- ચાંદા કે જે અપેક્ષા મુજબ મટાડતા નથી
- તાવ અને/અથવા શરદી
- ચેપ કે જે સતત આવતા રહે છે અથવા જતા નથી
- શ્વાસ લેવામાં તકલીફ, શ્વાસ લેવામાં તકલીફ અથવા છાતીમાં દુખાવો
- તમારા રક્ત પરીક્ષણોમાં ફેરફારો.
તમારા ડૉક્ટરને પૂછો કે શું તમને AML થવાનું જોખમ વધારે છે અને તમારે કયા ફોલોઅપની જરૂર પડી શકે છે.
જો તમને તમારી છાતીમાં કિરણોત્સર્ગ થયો હોય તો તમને પછીના જીવનમાં ફેફસાંનું કેન્સર થવાનું જોખમ થોડું વધી શકે છે. જો તમે ધૂમ્રપાન કરો છો તો આ જોખમ વધી જાય છે, જો કે ધૂમ્રપાન ન કરનારાઓને પણ તે થઈ શકે છે.
કિરણોત્સર્ગ સારવારમાં નવી તકનીકો તેને સુરક્ષિત બનાવે છે અને જોખમ ઘટાડે છે, પરંતુ તમારે તમારા ડૉક્ટરને શ્વસન સંબંધી કોઈપણ લક્ષણોની જાણ કરવી જોઈએ જો તે બે અઠવાડિયા કરતાં વધુ સમય સુધી રહે. આમાં શામેલ છે:
- કોઈ કારણ વગર શ્વાસ લેવામાં તકલીફ થવી
- જ્યારે તમે વ્યાયામ કરો છો ત્યારે અપેક્ષા કરતાં વહેલા થાક લાગે છે અથવા શ્વાસ બંધ થાય છે
- તમારી છાતીમાં દુખાવો
- જ્યારે તમે શ્વાસ લો છો ત્યારે અગવડતા
- કફ સાથે કે વગરની ખાંસી
- ઉધરસથી લોહી આવવું.
જો તમને તમારી ગરદન અથવા ગળામાં રેડિયેશન થયું હોય તો તમને થાઇરોઇડ કેન્સર થવાનું જોખમ વધી શકે છે.
થાઇરોઇડ કેન્સરના લક્ષણોમાં નીચેનાનો સમાવેશ થાય છે:
- ગળામાં દુખાવો અથવા તમારી ગરદનના આગળના ભાગમાં દુખાવો જે તમારા કાન સુધી જઈ શકે છે
- તમારા ગળાના આગળના ભાગમાં એક ગઠ્ઠો
- તમારી ગરદનમાં સોજો
- ગળવામાં કે શ્વાસ લેવામાં તકલીફ
- તમારા અવાજમાં ફેરફાર
- ઉધરસ જે દૂર થતી નથી.
જો આમાંના કોઈપણ લક્ષણો ગંભીર હોય, અથવા જો તે 2 અઠવાડિયા કરતાં વધુ સમય સુધી રહે તો તમારા સ્થાનિક ડૉક્ટર (GP)ને મળો.
તમારા પેટ અથવા આંતરડામાં રેડિયેશન પછીના જીવનમાં આંતરડાનું કેન્સર થવાનું જોખમ વધારી શકે છે. સમીક્ષા માટે તમારા ડૉક્ટરને તમામ ફેરફારોની જાણ કરો. તમે જે ફેરફારો મેળવી શકો છો તેમાં શામેલ છે:
- અતિસાર અથવા કબજિયાત
- તમારા પેટ અને પેટમાં પેટનું ફૂલવું અથવા દુખાવો
- જ્યારે તમે શૌચાલયમાં જાઓ છો ત્યારે લોહી - આ તેજસ્વી લાલ રક્ત અથવા ઘાટા સ્ટીકી કાળા પૂ જેવું દેખાઈ શકે છે
- પેટ ભરાઈ જવાને કારણે ખાવામાં મુશ્કેલી
- ઉબકા અને ઉલટી
- પ્રયાસ કર્યા વિના વજન ઘટાડવું.
જો તમને તમારા પેટ અથવા પેલ્વિક વિસ્તારમાં રેડિયેશન થયું હોય, અથવા અન્ય પ્રકારની કેન્સર વિરોધી દવાઓ જેમ કે કીમો, લક્ષિત અથવા ઇમ્યુનોથેરાપી હોય તો તમને પ્રોસ્ટેટ કેન્સરનું જોખમ વધી શકે છે.
તમારા જીપી સાથે નિયમિત પ્રોસ્ટેટ તપાસ કરાવો અને કોઈપણ ફેરફારોની જાણ કરો જેમ કે:
- પેશાબના પ્રવાહમાં મુશ્કેલી (ઝીંકવું) અથવા સામાન્ય કરતાં વધુ જવાની જરૂર છે
- તમારા વીર્યમાં ઉત્થાન અથવા લોહી મેળવવામાં ફેરફાર
- તમારા પેટમાં દુખાવો, પેટનું ફૂલવું અથવા અગવડતા.
તમને બીજા કયા કેન્સરનું જોખમ હોઈ શકે છે, અને તમારે કયા ફોલો-અપ પરીક્ષણો અને સ્કેન કરવા જોઈએ. તમારા GP આ પરીક્ષણો ગોઠવવામાં મદદ કરી શકશે.
શું તે સારવાર લેવાનું જોખમ વર્થ છે?
આ એક ખૂબ જ વ્યક્તિગત નિર્ણય છે. લિમ્ફોમાની સારવાર ન કરાવી હોય તેવા લોકો કરતાં બીજું કેન્સર થવાનું જોખમ હજુ પણ ઓછું છે.
હવે સારવાર કરાવીને, તમે આશા રાખી શકો છો કે તમારા વર્તમાન લિમ્ફોમામાંથી મુક્તિ મેળવી શકો છો અથવા તો ઇલાજ પણ કરી શકો છો. આ સંભવતઃ તમને સારી ગુણવત્તાના જીવનના ઘણા વધુ વર્ષો આપી શકે છે.
બીજા કેન્સરનું જોખમ છે તે જાણવું એ ચિંતાનું કારણ બની શકે છે, પરંતુ એનો અર્થ એ પણ છે કે તમે જાણો છો કે કયા લક્ષણો પર ધ્યાન આપવું અને ક્યારે ડૉક્ટરને મળવું. તેનો અર્થ એ પણ છે કે તમને નજીકથી અનુસરવામાં આવશે અને કોઈપણ સંભવિત બીજા કેન્સરને વહેલામાં લેવા માટે સ્કેન અથવા પરીક્ષણો કરવામાં આવશે. આશા છે કે આ તમને તેની સફળતાપૂર્વક સારવાર કરાવવાની શ્રેષ્ઠ તક આપશે.
જો કે, માત્ર તમે જ નક્કી કરી શકો છો કે તમે તમારા સ્વાસ્થ્ય સાથે કયા જોખમો લેવા તૈયાર છો. તમારા હેમેટોલોજિસ્ટને તેમની ભલામણ મુજબની સારવાર ન કરાવવાના જોખમો વિશે પ્રશ્નો પૂછો. બીજા કેન્સરના તમારા જોખમો અને તમારે કયા ફોલો-અપ ટેસ્ટ કરાવવા જોઈએ તે વિશે તેમને પૂછો.
પછી, જો તમને જરૂર હોય તો તમારા પ્રિયજનો અથવા મનોવિજ્ઞાની સાથે વાત કરો. તમને જે માહિતી આપવામાં આવી છે અને તમારા માટે શું યોગ્ય છે તેના આધારે તમારો નિર્ણય લો. જો તમને લાગે કે તમારી પાસે પૂરતી માહિતી નથી, તો તમે તમારી સારવાર અંગે બીજો અભિપ્રાય પણ માંગી શકો છો. તમારા હેમેટોલોજિસ્ટ અથવા જીપી તમને બીજો અભિપ્રાય ગોઠવવામાં મદદ કરી શકે છે.
મારે કયા અનુવર્તી પરીક્ષણો લેવા જોઈએ?
સારવાર પછી બીજા કેન્સર માટે અનુવર્તી પરીક્ષણ કરવા માટે કોઈ ચોક્કસ પ્રોટોકોલ નથી. આ એટલા માટે છે કારણ કે તમને જે જોઈએ છે તે તમારા લિમ્ફોમાના પ્રકાર પર આધારિત છે, તમે કઈ સારવાર લીધી હતી અને તમારા શરીરના કયા વિસ્તારોને અસર થઈ હતી.
તમારા હેમેટોલોજિસ્ટ અથવા ઓન્કોલોજિસ્ટ સાથે તમારે કયા પ્રકારનાં ફોલો-અપ ટેસ્ટ કરાવવા જોઈએ તે વિશે વાત કરો. જો કે, તમારે જે ધ્યાનમાં લેવાની જરૂર છે તેના માટે નીચે માર્ગદર્શિકા છે.
- તમારા ઓન્કોલોજિસ્ટ અથવા હેમેટોલોજિસ્ટ દ્વારા ભલામણ મુજબ નિયમિત રક્ત પરીક્ષણો.
- માસિક સ્વ-સ્તનની તપાસ (શક્ય તેટલી વહેલી તકે તમારા GPને ફેરફારોની જાણ કરો), અને મેમોગ્રામ અને/અથવા અલ્ટ્રાસાઉન્ડ તમારા ડૉક્ટરની ભલામણ મુજબ.
- વાર્ષિક મેમોગ્રામ અને અલ્ટ્રાસાઉન્ડ 30 વર્ષની ઉંમરથી અથવા તમારી છાતીમાં રેડિયેશન પછી 8 વર્ષ પછી, જો સારવાર 30 વર્ષની ઉંમર પહેલાં કરવામાં આવી હોય.
- તમારા ડૉક્ટરની ભલામણ મુજબ પેપ સ્મીયર્સ.
- વાર્ષિક ત્વચા તપાસો - જો તમારા ડૉક્ટર દ્વારા ભલામણ કરવામાં આવે તો વધુ વખત.
- 50 વર્ષની ઉંમરથી દર બીજા વર્ષે આંતરડાની તપાસ, અને જો તમારા ડૉક્ટર દ્વારા ભલામણ કરવામાં આવે તો તે પહેલાં.
- પ્રોસ્ટેટ 50 વર્ષની ઉંમરથી વાર્ષિક ધોરણે તપાસો, અને જો તમારા ડૉક્ટર દ્વારા ભલામણ કરવામાં આવે તો તે પહેલાં.
- તમારા ડૉક્ટરની ભલામણ મુજબ રસીકરણ.
સારાંશ
- લિમ્ફોમાની સારવાર જીવનરક્ષક બની શકે છે, પરંતુ તમામ પ્રકારની સારવાર તમને જીવનમાં પાછળથી બીજા કેન્સર થવાનું જોખમ વધારે છે.
- બીજું કેન્સર એ તમારા મૂળ લિમ્ફોમાનું રિલેપ્સ અથવા રૂપાંતર નથી. તે તમારા લિમ્ફોમા સાથે અસંબંધિત કેન્સરનો એક અલગ પ્રકાર છે.
- રેડિયોથેરાપી સાથેની સારવાર તમને જે વિસ્તારમાં રેડિયેશનનું નિર્દેશન કરવામાં આવ્યું હતું ત્યાં બીજા કેન્સરનું જોખમ વધારે છે.
- કીમોથેરાપી તમારા બીજા બ્લડ કેન્સર અથવા અન્ય પ્રકારની નક્કર ગાંઠોનું જોખમ વધારી શકે છે.
- ત્વચા કેન્સર એ સૌથી સામાન્ય બીજું કેન્સર છે. વાર્ષિક ત્વચાની તપાસ મહત્વપૂર્ણ છે.
- પુરુષો અને સ્ત્રીઓ બંનેને સ્તન કેન્સર થઈ શકે છે જો કે તે સ્ત્રીઓમાં વધુ સામાન્ય છે. જો તમને તમારી છાતીમાં રેડિયેશન થયું હોય, તો માસિક સ્વ-તપાસ કરવાનું શરૂ કરો અને તમારા ડૉક્ટરને બધા ફેરફારોની જાણ કરો.
- તમારા બધા ભલામણ કરેલ સ્ક્રીનીંગ ટેસ્ટ, સ્કેન અને રસીકરણ સાથે અદ્યતન રહો.
- તમારા હેમેટોલોજિસ્ટ, ઓન્કોલોજિસ્ટ અથવા રેડિયેશન ઓન્કોલોજિસ્ટને તમારા બીજા કેન્સરના જોખમો વિશે પૂછો અને તેમની સાથે ફોલો-અપ સંભાળ માટે યોજના બનાવો.
- જો તમારી પાસે પહેલાથી જ GP ન હોય જેના પર તમે વિશ્વાસ કરો છો, તો એક શોધો અને તેમને તમારી સારવાર અને ચાલુ જોખમો વિશે જણાવો. ચાલુ ફોલો-અપ સંભાળ અંગે માર્ગદર્શન માટે તેમને તમારા હેમેટોલોજિસ્ટ, ઓન્કોલોજિસ્ટ અથવા રેડિયેશન ઓન્કોલોજિસ્ટ સાથે સંપર્ક કરવા કહો.

