An ઓટોલોગસ સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ એક સઘન સારવાર છે જ્યાં દર્દીને તેમના પોતાના સ્ટેમ સેલ પાછા મળે છે. જ્યારે તમે કોઈ બીજાના (દાતા) સ્ટેમ સેલ મેળવો છો ત્યારે આ અલગ છે, જેને એન કહેવાય છે એલોજેનિક સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ.
ઓટોલોગસ સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટની ઝાંખી
ઓટોલોગસ સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટને એ તરીકે વર્ણવી શકાય છે બચાવ સારવાર ઓટોલોગસ સ્ટેમ કોશિકાઓ રોગપ્રતિકારક તંત્ર માટે બચાવ તરીકે સંચાલિત થાય છે. 'ઓટોલોગસ' એ એવી કોઈ વસ્તુનું ઔપચારિક નામ છે જે સ્વમાંથી આવે છે, જે કોઈ બીજા તરફથી આવે છે તેના વિરોધમાં. ઓટોલોગસ સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટમાં, ટ્રાન્સપ્લાન્ટ કરાયેલા કોષો દર્દીના પોતાના કોષો છે જે તેમને ફરીથી દાખલ કરવામાં આવે છે.
ઓટોલોગસ સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટનું વર્ણન કરવા માટે રેસ્ક્યુ શબ્દનો ઉપયોગ કરી શકાય છે, કારણ કે જ્યારે લિમ્ફોમા સારવારને પ્રતિસાદ આપતો નથી, અથવા સારવાર પછી સતત પાછો આવતો હોય ત્યારે લિમ્ફોમાને એકવાર અને બધા માટે નાબૂદ કરવા માટે મજબૂત પગલાંની જરૂર હોય છે. આ સામાન્ય રીતે ખૂબ ઊંચા ડોઝ સમાવેશ થાય છે કિમોચિકિત્સા.
આ ખૂબ ઊંચા ડોઝ રોગપ્રતિકારક શક્તિને મારી નાખશે (લિમ્ફોમા સહિત). જો કે, આવી ગંભીર સારવારના પરિણામોનો અર્થ એ છે કે રોગપ્રતિકારક શક્તિ તેની જાતે પુનઃપ્રાપ્ત થઈ શકશે નહીં, ઓટોલોગસ સ્ટેમ કોશિકાઓ ક્ષતિગ્રસ્ત રોગપ્રતિકારક તંત્ર માટે બચાવ પ્રદાન કરે છે અને તેને બેક અપ અને કાર્ય કરવામાં મદદ કરે છે.
સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટનો હેતુ
લિમ્ફોમાના દર્દીઓને સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટની જરૂર પડી શકે તેવા ઘણા કારણો છે જેમાં નીચેનાનો સમાવેશ થાય છે:
- લિમ્ફોમાના દર્દીઓની સારવાર માટે જેઓ માફીમાં છે, પરંતુ તેઓને તેમના લિમ્ફોમાના પાછા આવવાનું 'ઉચ્ચ જોખમ' છે
- લિમ્ફોમા પ્રારંભિક પ્રમાણભૂત પ્રથમ-લાઇન સારવાર પછી પાછો આવ્યો છે, તેથી વધુ તીવ્ર (મજબૂત) કીમોથેરાપીનો ઉપયોગ તેમને ફરીથી માફી માટે કરવામાં આવે છે (કોઈ શોધી ન શકાય તેવી બીમારી)
- લિમ્ફોમા માફી હાંસલ કરવાના ઉદ્દેશ્ય સાથે પ્રમાણભૂત પ્રથમ-લાઇન સારવાર માટે પ્રત્યાવર્તન (સંપૂર્ણ પ્રતિસાદ આપ્યો નથી) છે
ઓટોલોગસ (પોતાના કોષો) સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ
જો ઓટોલોગસ સ્ટેમ કોશિકાઓનું સંચાલન કરવામાં ન આવે તો, કોઈપણ ચેપ સામે લડવા માટે રોગપ્રતિકારક શક્તિ ખૂબ નબળી હશે. મતલબ કે સરળ ચેપ કે જેની મજબૂત રોગપ્રતિકારક શક્તિ ભાગ્યે જ નોંધ લે છે, તે જીવન માટે જોખમી ચેપ અને આખરે મૃત્યુ તરફ દોરી શકે છે.
ઓટોલોગસ સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટની પ્રક્રિયા
ડો. અમિત ખોટ, હેમેટોલોજિસ્ટ અને બોન મેરો ટ્રાન્સપ્લાન્ટ ફિઝિશિયન
પીટર મેકકલમ કેન્સર સેન્ટર અને રોયલ મેલબોર્ન હોસ્પિટલ
- તૈયારી: આમાં લિમ્ફોમા ઘટાડવા માટેની કેટલીક સારવારનો સમાવેશ થાય છે (આમાં કીમોથેરાપીના 2 ડોઝ સુધીનો સમાવેશ થઈ શકે છે). અન્ય સારવાર અસ્થિમજ્જાને ઉત્તેજીત કરવા માટે કરવામાં આવે છે જેથી સંગ્રહ માટે પૂરતા સ્ટેમ કોષો ઉત્પન્ન થાય.
- સ્ટેમ સેલ સંગ્રહ: આ સ્ટેમ કોશિકાઓ લણવાની પ્રક્રિયા છે, જે સામાન્ય રીતે એફેરેસીસ મશીન દ્વારા કરવામાં આવે છે જે રક્ત પરિભ્રમણ કરતા સ્ટેમ કોશિકાઓને ફિલ્ટર કરવામાં મદદ કરે છે. સ્ટેમ કોશિકાઓ સ્થિર થાય છે અને રિઇન્ફ્યુઝનના દિવસ સુધી સંગ્રહિત થાય છે.
- કન્ડીશનીંગ સારવાર: આ કીમોથેરાપી છે જે તમામ લિમ્ફોમાને દૂર કરવા માટે ખૂબ જ ઊંચી માત્રામાં આપવામાં આવે છે
- સ્ટેમ કોશિકાઓનું રિઇન્ફ્યુઝન: એકવાર ઉચ્ચ ડોઝની સારવાર આપવામાં આવે છે, દર્દીના પોતાના સ્ટેમ કોષો જે અગાઉ એકત્રિત કરવામાં આવ્યા હતા, તે ફરીથી લોહીના પ્રવાહમાં ફરી વળે છે.
- કોતરણી: આ તે પ્રક્રિયા છે જેના દ્વારા પુનઃપ્રાપ્ત કોષો શરીરમાં સ્થાયી થાય છે અને રોગપ્રતિકારક શક્તિને વેગ આપે છે, તેને લાંબા સમય સુધી ન્યુટ્રોપેનિયાથી બચાવે છે.
સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ એ સારવારનું એક સઘન સ્વરૂપ છે અને ઓસ્ટ્રેલિયામાં માત્ર પસંદગીની હોસ્પિટલો જ આ સારવાર આપી શકે છે. તેથી, કેટલાક કિસ્સાઓમાં તેનો અર્થ એવા મોટા શહેરોમાં સ્થાનાંતરિત થઈ શકે છે કે જ્યાં ટ્રાન્સપ્લાન્ટ હોસ્પિટલ સ્થિત છે.
ઓટોલોગસ ટ્રાન્સપ્લાન્ટ પછી રોગપ્રતિકારક શક્તિને સંપૂર્ણ રીતે પુનઃપ્રાપ્ત થવામાં ઘણા મહિનાઓ અને ક્યારેક વર્ષો પણ લાગી શકે છે. ઓટોલોગસ સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટમાંથી પસાર થતા મોટાભાગના લોકો સરેરાશ 3 થી 6 અઠવાડિયા સુધી હોસ્પિટલમાં રહેશે. તેઓ સામાન્ય રીતે ટ્રાન્સપ્લાન્ટ દિવસના થોડા દિવસો પહેલા હોસ્પિટલમાં દાખલ થાય છે (જે દિવસે કોશિકાઓ ફરીથી ભરાય છે) અને જ્યાં સુધી તેમની રોગપ્રતિકારક શક્તિ સુરક્ષિત સ્તરે ન આવે ત્યાં સુધી હોસ્પિટલમાં રહે છે.
તૈયારી
સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ સુધી, ત્યાં જરૂરી તૈયારીઓ છે. દરેક ટ્રાન્સપ્લાન્ટ અલગ છે, તમારી ટ્રાન્સપ્લાન્ટ ટીમે તમારા માટે બધું ગોઠવવું જોઈએ. કેટલીક તૈયારીઓમાં શામેલ હોઈ શકે છે:
કેન્દ્રીય લાઇનનું નિવેશ
જો દર્દી પાસે પહેલેથી જ કેન્દ્રીય રેખા નથી, તો ટ્રાન્સપ્લાન્ટ પહેલાં એક દાખલ કરવામાં આવશે. કેન્દ્રીય રેખા કાં તો PICC (પેરિફેરલી ઇન્સર્ટેડ સેન્ટ્રલ કેથેટર) અથવા તે CVL (સેન્ટ્રલ વેનિસ લાઇન) હોઈ શકે છે. ડૉક્ટર નક્કી કરશે કે દર્દી માટે કઈ કેન્દ્રીય રેખા શ્રેષ્ઠ છે.
કેન્દ્રીય રેખા દર્દીઓને એક જ સમયે ઘણી જુદી જુદી દવાઓ મેળવવાનો માર્ગ પૂરો પાડે છે. ટ્રાન્સપ્લાન્ટ દરમિયાન દર્દીઓને સામાન્ય રીતે ઘણી બધી વિવિધ દવાઓ અને રક્ત પરીક્ષણોની જરૂર પડે છે અને કેન્દ્રીય રેખા નર્સોને દર્દીની સંભાળનું સંચાલન કરવામાં મદદ કરે છે.
કિમોચિકિત્સાઃ
ટ્રાન્સપ્લાન્ટેશન પ્રક્રિયાના ભાગ રૂપે હંમેશા ઉચ્ચ ડોઝ કીમોથેરાપી આપવામાં આવે છે. ઉચ્ચ ડોઝ કીમોથેરાપી કહેવામાં આવે છે કન્ડીશનીંગ ઉપચાર. ઉચ્ચ ડોઝ કીમોથેરાપીની બહાર, કેટલાક દર્દીઓને સાલ્વેજ કીમોથેરાપીની જરૂર હોય છે. બચાવ ઉપચાર એ છે જ્યારે લિમ્ફોમા આક્રમક હોય છે અને ટ્રાન્સપ્લાન્ટની બાકીની પ્રક્રિયા આગળ વધે તે પહેલાં તેને ઘટાડવાની જરૂર હોય છે. નામ બચાવ લિમ્ફોમાથી શરીરને બચાવવાનો પ્રયાસ કરવાથી આવે છે.
સારવાર માટે સ્થાનાંતરણ
ઓસ્ટ્રેલિયામાં માત્ર અમુક હોસ્પિટલો જ સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટેશન હાથ ધરવા સક્ષમ છે. આના કારણે, દર્દીઓને તેમના ઘરેથી હોસ્પિટલની નજીકના વિસ્તારમાં સ્થળાંતર કરવાની જરૂર પડી શકે છે. કેટલીક ટ્રાન્સપ્લાન્ટ હોસ્પિટલોમાં દર્દીની આવાસ હોય છે જેમાં દર્દી અને સંભાળ રાખનાર રહી શકે છે. જો સારવાર કેન્દ્રમાં તમારી પાસે કોઈ સામાજિક કાર્યકર હોય તો આવાસના વિકલ્પો વિશે વધુ જાણવા માટે તેમની સાથે વાત કરો.
પ્રજનન સંરક્ષણ
સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટેશન બાળકો પેદા કરવાની ક્ષમતા પર અસર કરી શકે છે. તે મહત્વનું છે કે દર્દીઓ પ્રજનનક્ષમતાને જાળવી રાખવા માટે ઉપલબ્ધ વિકલ્પોની ચર્ચા કરે. જો તમને હજુ સુધી બાળકો ન થયા હોય અથવા તમે તમારા કુટુંબને ચાલુ રાખવા માંગતા હોવ તો સારવાર શરૂ થાય તે પહેલાં પ્રજનનક્ષમતા વિશે તબીબી ટીમ સાથે વાત કરવી શ્રેષ્ઠ છે.
સ્ટીવને 2010 માં મેન્ટલ સેલ લિમ્ફોમા હોવાનું નિદાન થયું હતું. સ્ટીવ ઓટોલોગસ અને એલોજેનિક સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ બંનેમાંથી બચી ગયો છે. આ સ્ટીવની વાર્તા છે.
પ્રત્યારોપણની તૈયારી માટે પ્રાયોગિક ટીપ્સ
સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ કરાવવામાં સામાન્ય રીતે લાંબા સમય સુધી હોસ્પિટલમાં રહેવાનો સમાવેશ થાય છે. આમાંની કેટલીક વસ્તુઓને પેક કરવી મદદરૂપ થઈ શકે છે:
- નરમ, આરામદાયક કપડાં અથવા પાયજામા અને પુષ્કળ અન્ડરવેરની કેટલીક જોડી
- ટૂથબ્રશ (નરમ), ટૂથપેસ્ટ, સાબુ, હળવા નર આર્દ્રતા, સૌમ્ય ગંધનાશક
- પોતાનું ઓશીકું (હોસ્પિટલમાં દાખલ થતાં પહેલાં ઓશીકું અને કોઈપણ અંગત ધાબળા/ગોદડાને ગરમ કરો - બેક્ટેરિયા ઘટાડવા માટે તેને ગરમ કરો કારણ કે તમારી રોગપ્રતિકારક શક્તિ ખૂબ જ સંવેદનશીલ હશે).
- ચંપલ અથવા આરામદાયક પગરખાં અને મોજાંની પુષ્કળ જોડી
- હોસ્પિટલના રૂમને તેજસ્વી બનાવવા માટે વ્યક્તિગત વસ્તુઓ (તમારા પ્રિયજનોનો ફોટો)
- પુસ્તકો, સામયિકો, ક્રોસવર્ડ્સ, iPad/લેપટોપ/ટેબ્લેટ જેવી મનોરંજન વસ્તુઓ. જો તમારી પાસે કરવાનું કંઈ ન હોય તો હોસ્પિટલ ખૂબ કંટાળાજનક બની શકે છે.
- તારીખનો ટ્રૅક રાખવા માટેનું કૅલેન્ડર, લાંબા હૉસ્પિટલમાં દાખલ થવાથી બધા દિવસો એકસાથે અસ્પષ્ટ થઈ શકે છે.
સ્ટેમ કોષોનો સંગ્રહ
પેરિફેરલ રક્ત સ્ટેમ સેલ સંગ્રહ
પેરિફેરલ સ્ટેમ સેલ કલેક્શન એ પેરિફેરલ રક્ત પ્રવાહમાંથી કોષ સંગ્રહ છે.
પેરિફેરલ સ્ટેમ સેલ કલેક્શનની આગેવાનીમાં, મોટાભાગના દર્દીઓ વૃદ્ધિ પરિબળના ઇન્જેક્શન મેળવે છે. વૃદ્ધિના પરિબળો સ્ટેમ સેલના ઉત્પાદનને ઉત્તેજીત કરે છે. આ સ્ટેમ કોશિકાઓને અસ્થિ મજ્જામાંથી લોહીના પ્રવાહમાં ખસેડવામાં મદદ કરે છે, સંગ્રહ માટે તૈયાર છે.
સ્ટેમ સેલ એફેરેસીસ તરીકે ઓળખાતી પ્રક્રિયા દ્વારા એકત્રિત કરવામાં આવે છે. એફેરેસીસ મશીનનો ઉપયોગ બાકીના લોહીમાંથી સ્ટેમ સેલને એકત્રિત કરવા માટે થાય છે.
સ્ટેમ સેલ કલેક્શન પહેલાં તમને કિમોથેરાપી પ્રાપ્ત થશે, સંગ્રહ પહેલાં લિમ્ફોમાને ઘટાડવા અથવા દૂર કરવા માટે.
એકત્ર કરેલ સ્ટેમ કોશિકાઓ સ્થિર થાય છે અને સંગ્રહિત થાય છે જ્યાં સુધી તમે તેમને ફરીથી ઇન્ફ્યુઝ કરવા અથવા ટ્રાન્સપ્લાન્ટ કરવા માટે તૈયાર ન હો. . આ સ્ટેમ કોશિકાઓ સામાન્ય રીતે બેડસાઇડ પર, ફરીથી રેડતા પહેલા તરત જ પીગળી જશે.
એફેરેસીસ કેવી રીતે કાર્ય કરે છે
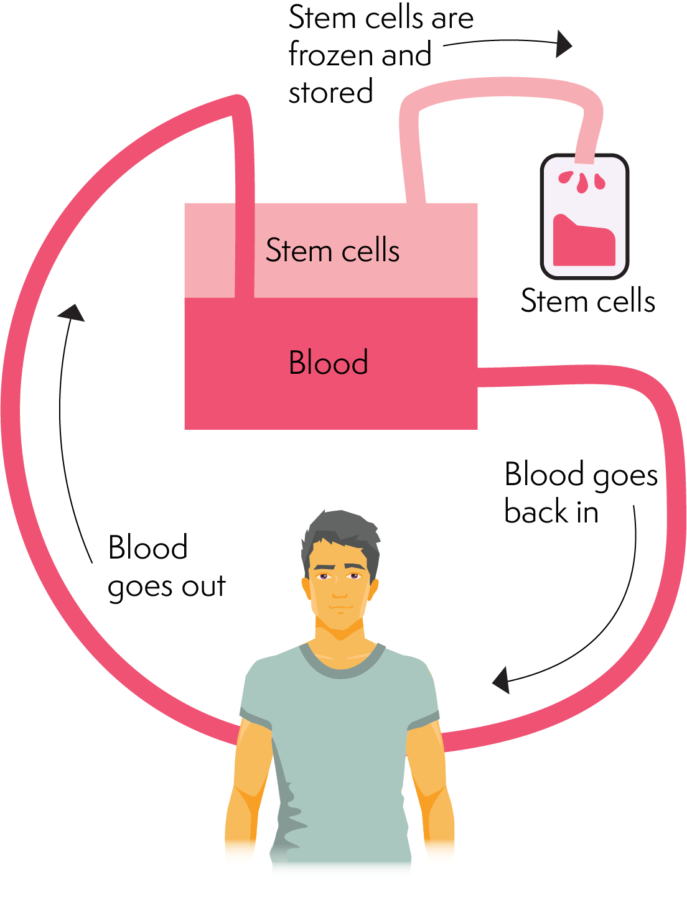
એફેરેસીસ મશીન લોહીના વિવિધ ઘટકોને અલગ કરે છે. તે ટ્રાન્સપ્લાન્ટ માટે જરૂરી પર્યાપ્ત સ્ટેમ સેલ્સને અલગ કરીને આ કરે છે. એફેરેસીસમાં હાથની મોટી નસમાં કેન્યુલા (સોય/કેથેટર) દાખલ કરવામાં આવે છે અથવા વાસકાથ (ખાસ કેન્દ્રિય રેખા) સામેલ છે. કેન્યુલા અથવા વાસકાથ લોહીને શરીરમાંથી બહાર અને એફેરેસીસ મશીનમાં જવા માટે મદદ કરે છે.
પછી મશીન સ્ટેમ સેલ્સને એક સંગ્રહ બેગમાં અલગ કરે છે. એકવાર રક્ત કોષ સંગ્રહના તબક્કામાંથી પસાર થઈ જાય. તે શરીરમાં પાછા ફરે છે. આ પ્રક્રિયામાં ઘણા કલાકો લાગે છે (આશરે 2-4 કલાક). Apheresis સંગ્રહ ઘણા દિવસો સુધી પુનરાવર્તિત થાય છે જ્યાં સુધી સંગ્રહ વોલ્યુમ અથવા પર્યાપ્ત સ્ટેમ કોષો એકત્રિત ન થાય.
પેરિફેરલ સ્ટેમ સેલ કલેક્શનથી કોઈ ચાલુ દુખાવો થતો નથી. નસમાં દાખલ કરાયેલી સોય (કેન્યુલા અથવા વાસકાથ) થી થોડી અગવડતા છે. વૃદ્ધિ પરિબળના ઇન્જેક્શનને લીધે થોડો હળવો 'હાડકાનો દુખાવો' પણ અનુભવાઈ શકે છે. આ દુખાવો સામાન્ય રીતે મૌખિક પેરાસિટામોલ વડે સારી રીતે નિયંત્રિત થાય છે. એફેરેસીસ એ આજે સ્ટેમ સેલ એકત્રિત કરવાની સૌથી સામાન્ય રીત છે.
કન્ડીશનીંગ થેરાપી
કન્ડીશનીંગ થેરાપી એ ઉચ્ચ ડોઝની કીમોથેરાપી છે જે ટ્રાન્સપ્લાન્ટ સુધીના દિવસોમાં આપવામાં આવે છે. કન્ડીશનીંગ થેરાપી એ કીમોથેરાપી છે અને કેટલીકવાર રેડિયેશન થેરાપી સંયોજનમાં આપવામાં આવે છે. કન્ડીશનીંગ થેરાપીના બે ધ્યેયો છે:
- શક્ય તેટલું લિમ્ફોમા મારવા
- સ્ટેમ સેલ વસ્તી ઘટાડો
કીમોથેરાપી અને રેડિયેશન થેરાપીના ઘણાં વિવિધ સંયોજનો છે જેનો ઉપયોગ કન્ડીશનીંગ રેજીમ્સમાં થઈ શકે છે. સારવાર કરનાર ટીમ નક્કી કરશે કે દર્દી માટે કઇ કન્ડીશનીંગ પદ્ધતિ શ્રેષ્ઠ છે. આ લિમ્ફોમા પેટાપ્રકાર, સારવાર ઇતિહાસ અને અન્ય વ્યક્તિગત પરિબળો જેમ કે ઉંમર, સામાન્ય આરોગ્ય અને તંદુરસ્તી પર આધારિત હશે.
સહ-રોગીતા ધરાવતા દર્દીઓ અને જેમને ગૂંચવણનું વધુ જોખમ હોય છે, તેઓ સામાન્ય રીતે તીવ્રતાના ઉપચારમાં ઘટાડો કરે છે. આને 'ઘટાડી-તીવ્રતા કન્ડીશનીંગ રેજીમ' કહેવામાં આવે છે. કન્ડીશનીંગ થેરાપી ઉચ્ચ-તીવ્રતા અથવા ઓછી-તીવ્રતા હોઈ શકે છે. બંને શાસનમાં સારવાર આક્રમક છે. પરિણામે, લિમ્ફોમા સાથે ઘણા તંદુરસ્ત કોષો મૃત્યુ પામે છે.
હોસ્પિટલમાં પ્રવેશ ઘણીવાર કન્ડીશનીંગ થેરાપીની શરૂઆતથી શરૂ થાય છે. કેટલીક કન્ડીશનીંગ થેરાપીઓ આઉટપેશન્ટ ક્લિનિક્સમાં કરી શકાય છે પરંતુ ટ્રાન્સપ્લાન્ટના 1-2 દિવસ પહેલા હોસ્પિટલમાં દાખલ થશે. દર્દીઓને 3-6 અઠવાડિયા સુધી ગમે ત્યાં હોસ્પિટલમાં દાખલ કરી શકાય છે. આ એક માર્ગદર્શિકા છે કારણ કે દરેક ટ્રાન્સપ્લાન્ટ અલગ છે અને કેટલાક દર્દીઓને 6 અઠવાડિયાથી વધુ સમય માટે વધુ તબીબી સંભાળની જરૂર પડશે.
લિમ્ફોમાસ માટે, સૌથી સામાન્ય કન્ડીશનીંગ પ્રણાલીઓમાંની એક કિમોથેરાપી પ્રોટોકોલ છે જેને BEAM કહેવાય છે:
- B – BCNU® અથવા BCNU અથવા કાર્મસ્ટિન
- E - ઇટોપોસાઇડ
- A - Ara-C અથવા cytarabine
- M - મેલફાલન
દર્દીના પોતાના સ્ટેમ કોશિકાઓ પાછા આપવામાં આવે તે પહેલાં 6 દિવસ પહેલાં હોસ્પિટલમાં બીમનું સંચાલન કરવામાં આવે છે. દવાઓ સેન્ટ્રલ લાઇન દ્વારા આપવામાં આવે છે.
કન્ડીશનીંગ થેરાપીના દિવસથી તમારા સ્ટેમ સેલ્સ પાછા આવવા માટે કાઉન્ટડાઉન શરૂ થાય છે. દિવસ શૂન્ય હંમેશા કોષો પ્રાપ્ત થાય તે દિવસ છે. ઉદાહરણ તરીકે, જો તમે BEAM પ્રોટોકોલ પ્રાપ્ત કરી રહ્યા છો જે 6 દિવસ માટે ચાલે છે, તો આ પ્રોટોકોલમાંથી એક દિવસને દિવસ –6 (માઈનસ 6) કહેવામાં આવે છે. દર્દીના કોષો પાછા આપવામાં આવે ત્યારે તમે દિવસ 5 પર ન પહોંચો ત્યાં સુધી તે દરરોજ બીજા દિવસની ગણતરી કરે છે જેને દિવસ -0, વગેરે તરીકે ઓળખવામાં આવે છે.
દર્દીને તેમના સ્ટેમ સેલ પાછા મળ્યા પછી, દિવસો ઉપરની તરફ ગણાય છે. કોષો પ્રાપ્ત થયા પછીના દિવસને દિવસ +1 (વત્તા એક), બીજા દિવસને દિવસ +2, વગેરે કહેવામાં આવે છે.
સ્ટેમ સેલ રિઇન્ફ્યુઝિંગ
સઘન કીમોથેરાપી સમાપ્ત થયા પછી, સ્ટેમ કોશિકાઓ ફરીથી ભરાય છે. આ સ્ટેમ સેલ્સ ધીમે ધીમે નવા, સ્વસ્થ રક્ત કોશિકાઓ ઉત્પન્ન કરવાનું શરૂ કરે છે. છેવટે, તેઓ આખા અસ્થિમજ્જાને ફરીથી વસાવવા માટે પૂરતા તંદુરસ્ત કોષો ઉત્પન્ન કરશે, તમામ રક્ત અને રોગપ્રતિકારક કોષોને ફરી ભરશે.
સ્ટેમ કોશિકાઓનું ફરીથી મિશ્રણ કરવું એ એક સરળ પ્રક્રિયા છે. તે રક્ત તબદિલી જેવું જ છે અને કોશિકાઓ એક રેખા દ્વારા કેન્દ્રિય રેખામાં આપવામાં આવે છે. જે દિવસે સ્ટેમ કોશિકાઓ ફરીથી ભરાય છે તે દિવસ "ડે ઝીરો" છે.
કોઈપણ તબીબી પ્રક્રિયા સાથે, સ્ટેમ સેલ ઇન્ફ્યુઝન પર પ્રતિક્રિયા થવાનું જોખમ રહેલું છે. મોટાભાગના દર્દીઓ માટે કોઈ પ્રતિક્રિયા નથી, પરંતુ અન્ય લોકો અનુભવી શકે છે:
- માંદગી અનુભવવી અથવા બીમાર હોવું
- ખરાબ સ્વાદ અથવા મોઢામાં બળતરાની લાગણી
- હાઈ બ્લડ પ્રેશર
- એલર્જીક પ્રતિક્રિયા
- ચેપ
ઓટોલોગસ (સ્વ) ટ્રાન્સપ્લાન્ટમાં, સ્ટેમ કોશિકાઓ સ્થિર થાય છે અને પુનઃપ્રાપ્તિ પહેલા સંગ્રહિત થાય છે. આ ઠંડું કરવાની પ્રક્રિયામાં કોષોને પ્રિઝર્વેટિવમાં મિશ્રિત કરવાનો સમાવેશ થાય છે. કેટલાક દર્દીઓ સ્ટેમ સેલને બદલે આ પ્રિઝર્વેટિવ પર પ્રતિક્રિયા આપી શકે છે. આ પ્રિઝર્વેટિવની સામાન્ય આડઅસર શ્વાસમાં ફેરફાર છે, જેના કારણે શ્વાસમાં મીઠી સુગંધ આવે છે.
સ્ટેમ કોશિકાઓની કોતરણી
જ્યારે નવા સ્ટેમ કોશિકાઓ ધીમે ધીમે પ્રાથમિક સ્ટેમ કોશિકાઓ તરીકે લેવાનું શરૂ કરે છે ત્યારે એન્ગ્રફ્ટમેન્ટ થાય છે. આ સામાન્ય રીતે સ્ટેમ સેલના ઇન્ફ્યુઝનના 2-3 અઠવાડિયા પછી થાય છે.
જ્યારે નવા સ્ટેમ સેલ કોતરવામાં આવે છે, ત્યારે દર્દીને ચેપ લાગવાનું ખૂબ જ જોખમ રહેલું છે. દર્દીઓને સામાન્ય રીતે આ સમયગાળા માટે હોસ્પિટલમાં રહેવું પડે છે, કારણ કે તેઓ બીમાર થઈ શકે છે અને તેમને તાત્કાલિક સારવાર લેવાની જરૂર છે.
સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટની ગૂંચવણો
કન્ડીશનીંગ કીમોથેરાપીની આડ અસરો
ઉચ્ચ-ડોઝ કીમોથેરાપી સારવારથી દર્દીઓને આડઅસર થવાની સંભાવના છે. સૌથી સામાન્ય પર એક અલગ વિભાગ છે લિમ્ફોમા સારવારની આડઅસરો, કેટલીક સામાન્ય બાબતોનો કેવી રીતે સામનો કરવો તેની વ્યવહારુ ટીપ્સ સહિત:
- ઓરલ મ્યુકોસાઇટિસ (મોંમાં દુખાવો)
- એનિમિયા (લાલ કોષોની ઓછી સંખ્યા)
- થ્રોમ્બોસાયટોપેનિયા (ઓછી પ્લેટલેટ ગણતરી)
- ઉબકા અને ઉલટી
- પાચનતંત્રની સમસ્યાઓ (ઝાડા અથવા કબજિયાત)
ચેપનું જોખમ
સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ પછી, કીમોથેરાપીના ઉચ્ચ ડોઝથી ઘણા બધા શ્વેત રક્તકણો દૂર થઈ જશે, જેમાં ન્યુટ્રોફિલ્સ નામના શ્વેત રક્તકણોનો સમાવેશ થાય છે, જે ન્યુટ્રોપેનિયાનું કારણ બને છે. લાંબા સમય સુધી ન્યુટ્રોપેનિયા દર્દીઓને ચેપ થવાનું જોખમ વધારે છે. ચેપની સારવાર કરી શકાય છે, જો કે જો તેને વહેલા પકડવામાં ન આવે અને તાત્કાલિક સારવાર ન કરવામાં આવે તો તે જીવન માટે જોખમી બની શકે છે.
હોસ્પિટલમાં હોય ત્યારે, સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ પછી તરત જ, સારવાર કરનાર ટીમ ચેપના વિકાસને રોકવા માટે સાવચેતી રાખશે તેમજ ચેપના સંકેતો માટે નજીકથી દેખરેખ રાખશે. ચેપ લાગવાના જોખમને ઘટાડવા માટે ઘણી સાવચેતીઓ લેવામાં આવી હોવા છતાં, મોટાભાગના દર્દીઓ કે જેમની પાસે ઓટોલોગસ સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ છે તેમને ચેપ લાગશે.
ટ્રાન્સપ્લાન્ટ પછીના પ્રથમ થોડા દિવસો એવા હોય છે જ્યારે દર્દીઓને લોહીના પ્રવાહમાં ચેપ, ન્યુમોનિયા, પાચન તંત્રના ચેપ અથવા ચામડીના ચેપ જેવા બેક્ટેરિયલ ચેપ થવાનું સૌથી વધુ જોખમ હોય છે.
આગામી થોડા મહિનામાં, દર્દીઓને વાયરલ ચેપ થવાનું સૌથી વધુ જોખમ રહેલું છે. આ એવા વાયરસ હોઈ શકે છે જે ટ્રાન્સપ્લાન્ટ પહેલા શરીરમાં નિષ્ક્રિય પડેલા હતા અને જ્યારે રોગપ્રતિકારક શક્તિ ઓછી હોય ત્યારે તે ભડકી શકે છે. તેઓ હંમેશા લક્ષણો પેદા કરતા નથી પરંતુ ટ્રાન્સપ્લાન્ટ પછી નિયમિત રક્ત પરીક્ષણો સાયટોમેગાલોવાયરસ (CMV) નામના વાયરલ ચેપના ભડકાની ઓળખ કરે છે. જો રક્ત પરીક્ષણો દર્શાવે છે કે CMV હાજર છે - લક્ષણો વિના પણ - દર્દીને એન્ટિવાયરલ દવાઓથી સારવાર આપવામાં આવશે.
ઓટોલોગસ સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ પછી 2 થી 4 અઠવાડિયાની વચ્ચે લોહીની સંખ્યા વધવા લાગે છે. જો કે, રોગપ્રતિકારક શક્તિને સંપૂર્ણ રીતે પુનઃપ્રાપ્ત થવામાં ઘણા મહિનાઓ અથવા ક્યારેક વર્ષો પણ લાગી શકે છે.
દર્દીઓને જ્યારે તેઓ ઘરે જાય ત્યારે ચેપના કયા ચિહ્નો પર ધ્યાન આપવું જોઈએ અને જો કોઈ ચેપનું સંભવિત જોખમ હોય અથવા દર્દી માટે ચિંતાનું કારણ હોય તો કોનો સંપર્ક કરવો તેની સલાહ આપવી જોઈએ.
મોડી અસરો
મોડી અસરો એ સ્વાસ્થ્ય સમસ્યાઓ છે જે લિમ્ફોમાની સારવાર સમાપ્ત થયાના મહિનાઓ કે વર્ષો પછી વિકસી શકે છે. મોટા ભાગના ટ્રાન્સપ્લાન્ટ કેન્દ્રોમાં વિલંબિત અસરોની સેવાઓ સમર્પિત છે જે શક્ય તેટલી વહેલી તકે મોડી અસરોને શોધવા માટે સ્ક્રીનીંગ પ્રોગ્રામ ઓફર કરે છે. આનાથી દર્દીને સફળતાપૂર્વક સારવાર કરવાની શ્રેષ્ઠ તક મળે છે જો કોઈ વિલંબિત અસરો વિકસે છે.
ટ્રાન્સપ્લાન્ટ ટીમ સલાહ આપશે કે મોડેથી શું અસર કરે છે તે દર્દીઓના વિકાસનું જોખમ છે અને આ વિકાસના જોખમને ઘટાડવા શું કરવું જોઈએ. વધુ માહિતી માટે, જુઓ 'મોડી અસરો'
દર્દીઓને વિકાસ થવાનું જોખમ પણ હોઈ શકે છે પોસ્ટ-ટ્રાન્સપ્લાન્ટ લિમ્ફોપ્રોલિફેરેટિવ ડિસઓર્ડર (PTLD) - લિમ્ફોમાસ કે જેઓ ટ્રાન્સપ્લાન્ટ પછી ઇમ્યુનોસપ્રેસન્ટ દવાઓ લેતા હોય તેવા દર્દીઓમાં વિકસી શકે છે. જો કે, PTLD દુર્લભ છે અને મોટાભાગના દર્દીઓ જેમણે ટ્રાન્સપ્લાન્ટ કરાવ્યું છે તેઓ PTLD વિકસાવતા નથી. ટ્રાન્સપ્લાન્ટ ટીમ કોઈપણ વ્યક્તિગત જોખમો અને કોઈપણ ચિહ્નો અથવા લક્ષણોની તપાસ કરવા માટે ચર્ચા કરશે.
અનુવર્તી કાળજી
સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ પછી, દર્દીઓ તેમના ડૉક્ટર સાથે નિયમિત મુલાકાત લેશે. જેમ જેમ સમય પસાર થશે અને પુનઃપ્રાપ્તિ થશે તેમ તેમ આ નિમણૂંકો ઘટશે. સારવાર પછી મહિનાઓ અને વર્ષો સુધી ફોલોઅપ ચાલુ રહેશે, પરંતુ જેમ જેમ સમય પસાર થાય તેમ તેમ ઓછું અને ઓછું વારંવાર થાય છે. આખરે ટ્રાન્સપ્લાન્ટ ડોકટરો ફોલોઅપ કેર તમારા જીપીને સોંપી શકશે.
ટ્રાન્સપ્લાન્ટના આશરે 3 મહિના પછી, પુનઃપ્રાપ્તિ કેવી રીતે થઈ રહી છે તેનું મૂલ્યાંકન કરવા માટે પીઈટી સ્કેન, સીટી સ્કેન અને/અથવા બોન મેરો એસ્પિરેટ (બીએમએ) નો આદેશ આપવામાં આવી શકે છે.
ટ્રાન્સપ્લાન્ટ પછીના અઠવાડિયા અને મહિનામાં સારવાર માટે હોસ્પિટલમાં પાછા જવું પડવું એ સામાન્ય છે પરંતુ જેમ જેમ સમય જાય છે તેમ તેમ ગંભીર ગૂંચવણોનું જોખમ ઘટતું જાય છે.
ટ્રાન્સપ્લાન્ટ દર્દીઓ પણ ઉચ્ચ ડોઝ સારવારથી આડઅસરો અનુભવી શકે છે. દર્દીઓ ક્યારેક અસ્વસ્થ અને ખૂબ થાકેલા અનુભવી શકે છે. સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટમાંથી પુનઃપ્રાપ્ત થવા માટે સમય કાઢવો મહત્વપૂર્ણ છે.
તબીબી ટીમે પુનઃપ્રાપ્તિના તબક્કા દરમિયાન ધ્યાનમાં લેવાના અન્ય પરિબળો વિશે સલાહ આપવી જોઈએ.
સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટ પછી શું થાય છે
સારવાર સમાપ્ત ઘણા લોકો માટે એક પડકારજનક સમય હોઈ શકે છે, કારણ કે તેઓ ટ્રાન્સપ્લાન્ટ પછી ફરીથી જીવનમાં પાછા ફરે છે. કેટલાક લોકો કેન્સરની સારવાર પૂર્ણ થયા પછી અઠવાડિયાથી મહિનાઓ સુધી આમાંના કેટલાક પડકારોને અનુભવવાનું શરૂ કરી શકતા નથી, કારણ કે તેઓ તેમના અનુભવ પર પ્રતિબિંબિત કરવાનું શરૂ કરે છે અથવા તેમને એવું લાગતું નથી કે તેઓ સાજા થઈ રહ્યા છે, કારણ કે તેઓ તેમના અનુભવ પર પ્રતિબિંબિત કરવાનું શરૂ કરે છે અથવા કરે છે. એવું નથી લાગતું કે તેઓ જોઈએ તેટલી ઝડપથી સ્વસ્થ થઈ રહ્યા છે. કેટલીક સામાન્ય ચિંતાઓ આનાથી સંબંધિત હોઈ શકે છે:
- ભૌતિક
- માનસિક સુખાકારી
- ભાવનાત્મક સ્વાસ્થ્ય
- સંબંધો
- કાર્ય, અભ્યાસ અને સામાજિક પ્રવૃત્તિઓ
આરોગ્ય અને સુખાકારી
તમારી પાસે પહેલેથી જ તંદુરસ્ત જીવનશૈલી હોઈ શકે છે અથવા તમે સારવાર પછી જીવનશૈલીમાં કેટલાક હકારાત્મક ફેરફારો કરવા ઈચ્છો છો. ખાવું અને તમારી ફિટનેસ વધારવા જેવા નાના ફેરફારો કરવાથી તમારા સ્વાસ્થ્ય અને સુખાકારીમાં સુધારો થઈ શકે છે અને તમારા શરીરને પુનઃપ્રાપ્ત કરવામાં મદદ મળી શકે છે. ઘણા છે સ્વ-સંભાળ વ્યૂહરચના જે તમને સારવારમાંથી પુનઃપ્રાપ્ત કરવામાં મદદ કરી શકે છે.

