লিম্ফোমার চিকিত্সা করা প্রায়শই একটি জীবন রক্ষাকারী সিদ্ধান্ত। যাইহোক, এটি আপনাকে পরবর্তী জীবনে দ্বিতীয় ক্যান্সার হওয়ার ঝুঁকিতেও রাখে। বেশিরভাগ ক্ষেত্রে আপনি আপনার লিম্ফোমা চিকিত্সা শুরু করার 10 বছরেরও বেশি সময় পরে দ্বিতীয় ক্যান্সার হতে পারে। খুব বিরল ক্ষেত্রে এটি আগে ঘটতে পারে।
একটি দুর্বল ইমিউন সিস্টেম, কেমোথেরাপি এবং রেডিয়েশন থেরাপি সবই আপনার দ্বিতীয় ক্যান্সারের ঝুঁকি বাড়াতে পারে যা আপনার প্রাথমিক লিম্ফোমার থেকে আলাদা। অন্যান্য চিকিত্সা আপনার ঝুঁকি বাড়াতে পারে।
যারা চিকিৎসা নিয়েছেন তাদের প্রত্যেকেই দ্বিতীয়বার ক্যান্সারে আক্রান্ত হবেন না, তবে ঝুঁকি সম্পর্কে সচেতন হওয়া গুরুত্বপূর্ণ যাতে আপনি আপনার স্বাস্থ্য পরিচালনা করতে পারেন এবং তাড়াতাড়ি চিকিৎসা পরামর্শ পেতে পারেন। আপনার জেনারেল প্র্যাকটিশনার (GP), হেমাটোলজিস্ট, অনকোলজিস্ট বা রেডিয়েশন অনকোলজিস্টের সাথে নিয়মিত চেকআপ করা নিশ্চিত করা একটি গুরুত্বপূর্ণ অংশ যে কোনো দ্বিতীয় ক্যান্সার তাড়াতাড়ি ধরা পড়ে এবং প্রয়োজনে চিকিত্সা করা হয়।
এই পৃষ্ঠাটি কী সন্ধান করতে হবে, আপনার কী পরীক্ষা করা উচিত এবং নতুন উপসর্গ সম্পর্কে কখন একজন ডাক্তারের সাথে দেখা করতে হবে সে সম্পর্কে তথ্য সরবরাহ করবে।
দ্বিতীয় ক্যান্সার কি?
একটি দ্বিতীয় ক্যান্সার হল একটি নতুন ক্যান্সারের বিকাশ যা আপনার আসল লিম্ফোমা বা CLL নির্ণয়ের সাথে সম্পর্কিত নয়। এইটা একটি relapse না বা রূপান্তর আপনার লিম্ফোমা/সিএলএল।
রিল্যাপসড বা রূপান্তরিত লিম্ফোমা সম্পর্কে আরও তথ্যের জন্য, নীচের লিঙ্কগুলিতে ক্লিক করুন।
দ্বিতীয় ক্যান্সার কেন হয়?
কিছু চিকিত্সা আপনার ইমিউন সিস্টেমের কাজ করার উপায় পরিবর্তন করে কাজ করে, যখন অন্যগুলি আপনার কোষের ডিএনএকে সরাসরি ক্ষতি করে। এটি গুরুত্বপূর্ণ কারণ এটি লিম্ফোমা কোষ ধ্বংস করতে সাহায্য করে। যাইহোক, এটি আপনার দ্বিতীয় ক্যান্সারের ঝুঁকিও বাড়িয়ে দিতে পারে কারণ আপনার ইমিউন সিস্টেম দুর্বল হয়ে যেতে পারে, বা ডিএনএ ক্ষতির ফলে শেষ পর্যন্ত আরও দুর্বৃত্ত (ক্ষতিগ্রস্ত) কোষগুলি আপনার ইমিউন সিস্টেম থেকে বেরিয়ে যায় এবং ক্যান্সার না হওয়া পর্যন্ত সংখ্যাবৃদ্ধি করতে পারে।
বেশীরভাগ মানুষ দ্বিতীয়বার ক্যান্সার পান না। যাইহোক, আপনার ঝুঁকি সম্পর্কে জানা গুরুত্বপূর্ণ যাতে আপনি নিয়মিত স্ক্রীনিং করতে পারেন এবং তাড়াতাড়ি চিকিৎসা পরামর্শ পেতে পারেন।
কিভাবে কোষ সাধারণত বৃদ্ধি পায়?
সাধারণত কোষগুলি খুব শক্তভাবে নিয়ন্ত্রিত এবং সংগঠিত উপায়ে বৃদ্ধি পায় এবং সংখ্যাবৃদ্ধি করে। তারা একটি নির্দিষ্ট উপায়ে বৃদ্ধি এবং আচরণ করার জন্য প্রোগ্রাম করা হয়, এবং নির্দিষ্ট সময়ে সংখ্যাবৃদ্ধি বা মারা যায়।
কোষগুলি নিজেরাই মাইক্রোস্কোপিক - যার অর্থ তারা এত ছোট যে আমরা তাদের দেখতে পারি না। কিন্তু, যখন তারা সবাই একত্রিত হয় তখন তারা আমাদের ত্বক, নখ, হাড়, চুল, লিম্ফ নোড, রক্ত এবং শরীরের অঙ্গ সহ আমাদের শরীরের প্রতিটি অংশ তৈরি করে।
কোষের সঠিক বিকাশ নিশ্চিত করতে অনেক চেক এবং ব্যালেন্স রয়েছে। এর মধ্যে রয়েছে "ইমিউন চেকপয়েন্ট"। ইমিউন চেকপয়েন্ট হল কোষের বৃদ্ধির সময় পয়েন্ট যেখানে আমাদের ইমিউন সিস্টেম "চেক" করে যে কোষটি একটি স্বাভাবিক, সুস্থ কোষ।
যদি কোষটি পরীক্ষা করে সুস্থ পাওয়া যায় তবে এটি বাড়তে থাকে। যদি এটি অসুস্থ হয়, বা কোনোভাবে ক্ষতিগ্রস্ত হয়, তবে এটি হয় মেরামত করা হয় বা ধ্বংস করা হয় (মরা যায়), এবং আমাদের লিম্ফ্যাটিক সিস্টেমের মাধ্যমে আমাদের শরীর থেকে সরিয়ে দেওয়া হয়।
- যখন কোষ সংখ্যাবৃদ্ধি হয়, এটি বলা হয় কোষ বিভাজন.
- কোষ মারা গেলে একে বলা হয় apoptosis.
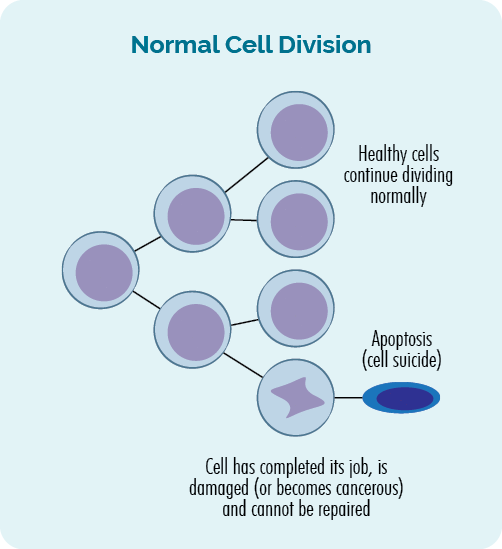
কোষ বিভাজন এবং অ্যাপোপটোসিসের এই প্রক্রিয়াটি আমাদের ডিএনএ-তে জিন দ্বারা নিয়ন্ত্রিত হয় এবং আমাদের দেহে সর্বদা ঘটতে থাকে। আমরা প্রতিদিন ট্রিলিয়ন সেল তৈরি করি যেগুলি পুরানোগুলিকে প্রতিস্থাপন করতে যা তাদের কাজ শেষ করেছে বা ক্ষতিগ্রস্ত হয়েছে।
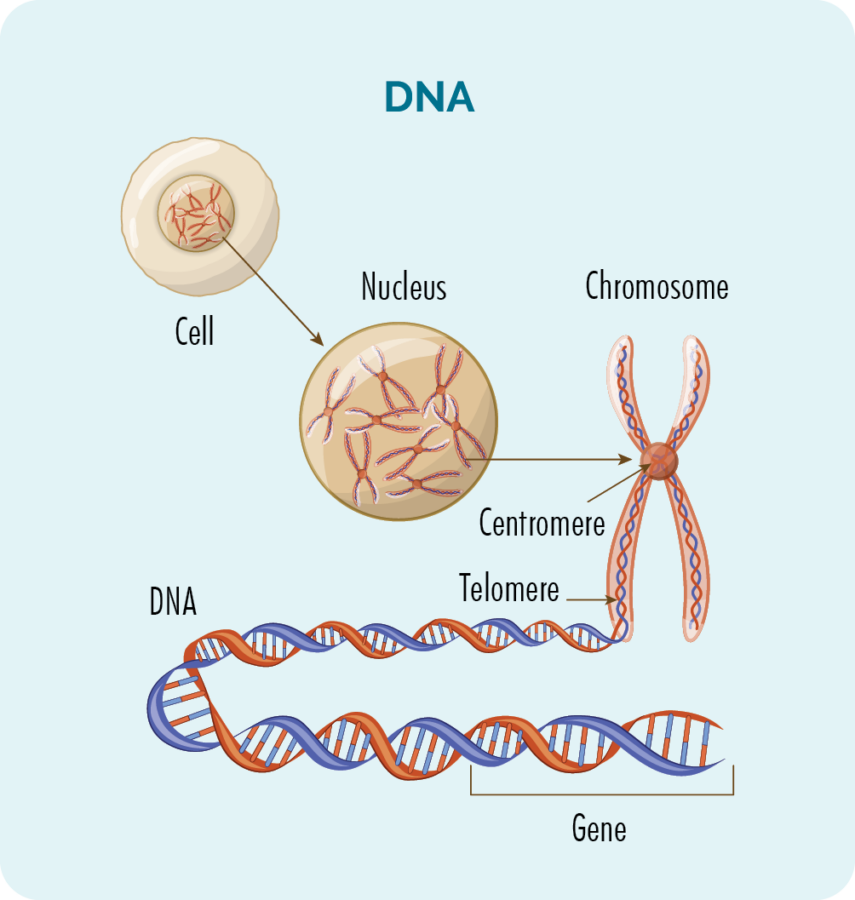
জিন এবং ডিএনএ
প্রতিটি কোষের অভ্যন্তরে (লাল রক্তকণিকা ব্যতীত) 23 জোড়া ক্রোমোজোম সহ একটি নিউক্লিয়াস থাকে।
ক্রোমোজোমগুলি আমাদের ডিএনএ দ্বারা গঠিত, এবং আমাদের ডিএনএ অনেকগুলি বিভিন্ন জিন দ্বারা গঠিত যা আমাদের কোষগুলি কীভাবে বৃদ্ধি পাবে, সংখ্যাবৃদ্ধি করবে, কাজ করবে এবং শেষ পর্যন্ত মারা যাবে তার জন্য "রেসিপি" প্রদান করে।
আমাদের জিনের ক্ষতি বা ভুল হলে ক্যান্সার হয়। লিম্ফোমার কিছু চিকিত্সা জিনের কিছু স্থায়ী ক্ষতি করতে পারে।
নিচের ভিডিওতে আমাদের জিন এবং ডিএনএ ক্ষতিগ্রস্ত হলে কী হয় সে সম্পর্কে আরও জানুন। প্রোটিন এবং প্রক্রিয়াগুলির সমস্ত নাম সম্পর্কে খুব বেশি চিন্তা করবেন না, নামগুলি তারা কী করে তার মতো গুরুত্বপূর্ণ নয়।
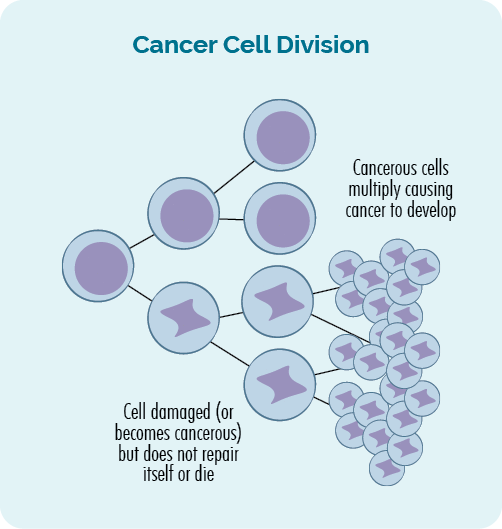
ক্যান্সার কী?
কর্কট ক জিনটিক রোগ। এটি ঘটে যখন আমাদের ক্ষতি বা ভুল ঘটে জিনs, কোষের অস্বাভাবিক, অনিয়ন্ত্রিত বৃদ্ধির ফলে।
ক্যান্সার হয় যখন কোষের অনিয়ন্ত্রিত এবং অস্বাভাবিক বৃদ্ধি অব্যাহত থাকে এবং একটি টিউমার তৈরি করে বা আপনার রক্তে বা লিম্ফ্যাটিক সিস্টেমে ক্যান্সার কোষ বৃদ্ধি পায়।
আমাদের ডিএনএ-তে এই পরিবর্তনগুলিকে কখনও কখনও জেনেটিক মিউটেশন বা জেনেটিক বৈচিত্র বলা হয়।
সেকেন্ডারি ক্যান্সার আপনার প্রথম ক্যান্সারের জন্য ক্ষতির চিকিত্সার কারণে ঘটে - লিম্ফোমা বা CLL আপনার ডিএনএ, জিন বা ইমিউন সিস্টেমের কারণ।
কি ধরনের সেকেন্ডারি ক্যান্সার হতে পারে?
লিম্ফোমার চিকিত্সা করা আপনাকে যে কোনও ধরণের ক্যান্সারের সামান্য বেশি ঝুঁকিতে ফেলতে পারে। যাইহোক, আপনার চিকিত্সার ধরন এবং লিম্ফোমার অবস্থানের উপর নির্ভর করে নির্দিষ্ট দ্বিতীয় ক্যান্সারের ঝুঁকি বেশি হতে পারে।
কেমোথেরাপির মাধ্যমে চিকিত্সা আপনার ঝুঁকি এক সেকেন্ডের জন্য বাড়িয়ে দিতে পারে ব্লাড ক্যান্সার যেমন মায়লোমা বা লিউকেমিয়া বা, যদি আপনার হজকিন লিম্ফোমা থাকে, তাহলে আপনি নন-হজকিন লিম্ফোমার একটি উপপ্রকার বিকাশ করতে পারেন। কার টি-সেল থেরাপি আপনার টি-সেল লিম্ফোমা, লিউকেমিয়া বা ত্বকের ক্যান্সার হওয়ার ঝুঁকি বাড়াতে পারে, যদিও ঝুঁকিটি ছোট বলে মনে করা হয়।
বিকিরণ চিকিত্সার পরে দ্বিতীয় ক্যান্সারের ঝুঁকি আপনার শরীরের যে অংশে বিকিরণ চিকিত্সা লক্ষ্যবস্তু ছিল তার সাথে সম্পর্কিত।
দ্বিতীয় ক্যান্সারের আরও সাধারণ ধরনের ঝুঁকি সম্পর্কে আরও জানতে নীচের শিরোনামে ক্লিক করুন।
ত্বকের ক্যান্সার হতে পারে:
- বেসাল সেল কার্সিনোমাস
- স্কোয়ামস কোষ ক্যান্সার
- মেলানোমা
- মার্কেল সেল কার্সিনোমাস।
স্তন ক্যান্সার পুরুষদের তুলনায় মহিলাদের মধ্যে বেশি দেখা যায়, তবে পুরুষদের এখনও স্তন ক্যান্সার হতে পারে। আপনার বুকে বিকিরণ থাকলে, পরবর্তী জীবনে আপনার স্তন ক্যান্সার হওয়ার ঝুঁকি বেড়ে যেতে পারে।
আপনার 30 বছর বয়স থেকে ম্যামোগ্রাম এবং আল্ট্রাসাউন্ডের মতো বার্ষিক চেক করা শুরু করা উচিত, অথবা আপনি লিম্ফোমা/সিএলএল-এর জন্য চিকিত্সা শুরু করার 8 বছর পরে - যেটি প্রথমে আসে।
আপনার লিম্ফোমা চিকিত্সার দীর্ঘমেয়াদী প্রভাব হিসাবে আপনার স্তন ক্যান্সার হওয়ার ঝুঁকি বেশি থাকে যদি আপনার বয়স 30 বছরের কম বয়সে আপনার বুকে বিকিরণ হয়।
আপনার GP (স্থানীয় ডাক্তার) কে আপনার স্তনে কিভাবে গলদ আছে তা দেখাতে বলুন। মাসিক গলদ পরীক্ষা করুন এবং আপনার জিপি-তে কোনো পরিবর্তনের জন্য রিপোর্ট করুন।
আপনি একটি দ্বিতীয় এবং সম্পর্কহীন লিম্ফোমা বিকাশ করতে পারেন। এই রিল্যাপস বা রূপান্তরিত লিম্ফোমা থেকে ভিন্ন.
উদাহরণস্বরূপ, যদি আপনি আগে হজকিন লিম্ফোমার জন্য চিকিত্সা করে থাকেন তবে আপনি একটি দ্বিতীয় লিম্ফোমা তৈরি করতে পারেন যা নন-হজকিন লিম্ফোমা (NHL) এর একটি উপপ্রকার। আপনার যদি অতীতে এনএইচএল হয়ে থাকে তবে আপনি একটি ভিন্ন ধরণের এনএইচএল বা হজকিন লিম্ফোমা বিকাশ করতে পারেন।
কিছু লোক বি-সেল লিম্ফোমার জন্য CAR টি-সেল থেরাপির পরে একটি টি-সেল লিম্ফোমা তৈরি করেছে।
ক্লিক এখানে আরো তথ্য থেকে লিম্ফোমার লক্ষণ এবং কখন আপনার ডাক্তারের সাথে দেখা করতে হবে।
আপনার চিকিত্সার ধরণের উপর নির্ভর করে, আপনার অ্যাকিউট মাইলয়েড লিউকেমিয়া (এএমএল) নামক টাইপ লিউকেমিয়া হওয়ার ঝুঁকি বেড়ে যেতে পারে। এএমএল এর লক্ষণগুলি অন্তর্ভুক্ত করে:
- রক্তপাত বা ক্ষত স্বাভাবিকের চেয়ে সহজ, বা বেগুনি বা লালচে দাগযুক্ত ফুসকুড়ি।
- ক্লান্তি এবং সাধারণ দুর্বলতা
- ক্ষুধা হ্রাস সহ বা ছাড়াই ওজন হ্রাস
- ঘা যা আশানুরূপ নিরাময় হয় না
- জ্বর এবং/অথবা ঠান্ডা
- সংক্রমণ যা বারবার ফিরে আসে বা চলে যায় না
- শ্বাসকষ্ট, শ্বাসকষ্ট বা বুকে ব্যথা
- আপনার রক্ত পরীক্ষায় পরিবর্তন।
আপনার ডাক্তারকে জিজ্ঞাসা করুন যদি আপনি AML হওয়ার ঝুঁকিতে থাকেন এবং আপনার কী ফলো আপের প্রয়োজন হতে পারে।
আপনার বুকে বিকিরণ থাকলে পরবর্তী জীবনে আপনার ফুসফুসের ক্যান্সার হওয়ার ঝুঁকি কিছুটা বেড়ে যেতে পারে। আপনি ধূমপান করলে এই ঝুঁকি বেড়ে যায়, তবে এমনকি অধূমপায়ীরাও এটি পেতে পারে।
বিকিরণ চিকিত্সার নতুন কৌশলগুলি এটিকে নিরাপদ করে তুলছে এবং ঝুঁকি হ্রাস করছে, তবে আপনার শ্বাসকষ্টের লক্ষণগুলি যদি দুই সপ্তাহের বেশি স্থায়ী হয় তবে আপনার ডাক্তারের কাছে রিপোর্ট করা উচিত। এর মধ্যে রয়েছে:
- অকারণে শ্বাসকষ্ট অনুভব করা
- ব্যায়াম করার সময় প্রত্যাশিত সময়ের চেয়ে তাড়াতাড়ি ক্লান্ত বোধ করা বা শ্বাসকষ্ট হওয়া
- তোমার বুকে ব্যাথা
- শ্বাস-প্রশ্বাসের সময় অস্বস্তি
- কফ সহ বা ছাড়া কাশি
- রক্ত কাশি.
আপনার ঘাড়ে বা গলায় রেডিয়েশন থাকলে আপনার থাইরয়েড ক্যান্সার হওয়ার ঝুঁকি বেড়ে যেতে পারে।
থাইরয়েড ক্যান্সারের লক্ষণগুলির মধ্যে রয়েছে:
- গলা ব্যথা বা আপনার ঘাড়ের সামনে ব্যথা যা আপনার কান পর্যন্ত যেতে পারে
- আপনার গলার সামনে একটি পিণ্ড
- আপনার গলায় ফোলা
- গিলতে বা শ্বাস নিতে অসুবিধা
- আপনার ভয়েস পরিবর্তন
- একটি কাশি যা দূরে যায় না।
যদি এই লক্ষণগুলির মধ্যে কোনটি গুরুতর হয়, অথবা যদি তা 2 সপ্তাহের বেশি স্থায়ী হয় তবে আপনার স্থানীয় ডাক্তারের (GP) সাথে দেখা করুন।
আপনার পেট বা অন্ত্রে বিকিরণ পরবর্তী জীবনে আপনার অন্ত্রের ক্যান্সার হওয়ার ঝুঁকি বাড়িয়ে দিতে পারে। পর্যালোচনার জন্য আপনার ডাক্তারের কাছে সমস্ত পরিবর্তন রিপোর্ট করুন। আপনি যে পরিবর্তনগুলি পেতে পারেন তা অন্তর্ভুক্ত:
- ডায়রিয়া বা কোষ্ঠকাঠিন্য
- আপনার পেট এবং পেটে ফোলাভাব বা ব্যথা
- আপনি যখন টয়লেটে যান তখন রক্ত - এটি উজ্জ্বল লাল রক্ত বা গাঢ় আঠালো কালো পুঁজের মতো দেখতে পারে
- পেট ভরে যাওয়ার কারণে খেতে অসুবিধা হয়
- বমি বমি ভাব
- চেষ্টা না করে ওজন কমানো।
আপনি যদি আপনার পেটে বা শ্রোণী অঞ্চলে বিকিরণ করে থাকেন, বা অন্য ধরনের ক্যানসার বিরোধী ওষুধ যেমন কেমো, টার্গেটেড বা ইমিউনোথেরাপি খেয়ে থাকেন তাহলে আপনার প্রোস্টেট ক্যান্সারের ঝুঁকি বেড়ে যেতে পারে।
আপনার জিপির সাথে নিয়মিত প্রস্টেট পরীক্ষা করুন এবং যেকোনো পরিবর্তনের রিপোর্ট করুন যেমন:
- প্রস্রাব প্রবাহে অসুবিধা (আঁচিল) বা স্বাভাবিকের চেয়ে বেশি যেতে হবে
- আপনার বীর্যে ইরেকশন বা রক্ত পাওয়ার পরিবর্তন
- আপনার পেটে ব্যথা, ফোলা বা অস্বস্তি।
আপনি কোন দ্বিতীয় ক্যান্সারের ঝুঁকিতে থাকতে পারেন এবং আপনার কোন ফলো আপ পরীক্ষা এবং স্ক্যান করা উচিত। আপনার জিপি এই পরীক্ষাগুলি সংগঠিত করতে সাহায্য করতে সক্ষম হবে।
এটি কি চিকিত্সা করার ঝুঁকির মূল্য?
এটা খুবই ব্যক্তিগত সিদ্ধান্ত। যারা লিম্ফোমার চিকিৎসা নেননি তাদের তুলনায় দ্বিতীয় ক্যান্সার হওয়ার ঝুঁকি এখনও কম।
এখন চিকিত্সা করে, আপনি আশা করি ক্ষমা পেতে পারেন বা এমনকি আপনার বর্তমান লিম্ফোমা থেকে নিরাময় করতে পারেন। এটি সম্ভবত আপনাকে আরও অনেক বছর ভাল মানের জীবন দিতে পারে।
দ্বিতীয়বার ক্যান্সারের ঝুঁকি আছে তা জানার ফলে উদ্বেগ হতে পারে, কিন্তু এর মানে আপনি জানেন কোন লক্ষণগুলির দিকে খেয়াল রাখতে হবে এবং কখন একজন ডাক্তারের কাছে যেতে হবে। এর অর্থ হল আপনাকে ঘনিষ্ঠভাবে অনুসরণ করা হবে এবং যেকোনো সম্ভাব্য দ্বিতীয় ক্যান্সারকে তাড়াতাড়ি ধরতে স্ক্যান বা পরীক্ষা করানো হবে। আশা করি এটি আপনাকে সফলভাবে চিকিত্সা করার সর্বোত্তম সুযোগ দেবে।
যাইহোক, শুধুমাত্র আপনি সিদ্ধান্ত নিতে পারেন যে আপনি আপনার স্বাস্থ্যের সাথে কোন ঝুঁকি নিতে ইচ্ছুক। আপনার হেমাটোলজিস্টকে তাদের সুপারিশকৃত চিকিত্সা না করার ঝুঁকি সম্পর্কে প্রশ্ন করুন। আপনার দ্বিতীয় ক্যান্সারের ঝুঁকি সম্পর্কে তাদের জিজ্ঞাসা করুন এবং আপনার কী ফলো-আপ পরীক্ষা করা উচিত।
তারপরে, আপনার প্রয়োজন হলে আপনার প্রিয়জন বা মনোবিজ্ঞানীর সাথে কথা বলুন। আপনাকে যে তথ্য দেওয়া হয়েছে এবং আপনার জন্য কোনটি সঠিক তার উপর ভিত্তি করে আপনার সিদ্ধান্ত নিন। আপনি যদি মনে করেন যে আপনার কাছে পর্যাপ্ত তথ্য নেই, আপনি আপনার চিকিত্সার বিষয়ে দ্বিতীয় মতামত চাইতে পারেন। আপনার হেমাটোলজিস্ট বা জিপি আপনাকে দ্বিতীয় মতামতের ব্যবস্থা করতে সাহায্য করতে পারে।
আমার কি ফলো আপ পরীক্ষা করা উচিত?
চিকিত্সার পরে দ্বিতীয় ক্যান্সারের জন্য ফলোআপ পরীক্ষা করার জন্য কোনও নির্দিষ্ট প্রোটোকল নেই। এটি কারণ আপনার যা প্রয়োজন তা নির্ভর করবে আপনার লিম্ফোমার ধরণ, আপনি কী চিকিৎসা নিয়েছেন এবং আপনার শরীরের কোন অংশে আক্রান্ত হয়েছেন।
আপনার হেমাটোলজিস্ট বা অনকোলজিস্টের সাথে আপনার যে ধরণের ফলো আপ পরীক্ষা করা উচিত সে সম্পর্কে কথা বলুন। যাইহোক, নীচে আপনাকে যা বিবেচনা করতে হবে তার নির্দেশিকা রয়েছে।
- আপনার অনকোলজিস্ট বা হেমাটোলজিস্টের পরামর্শ অনুযায়ী নিয়মিত রক্ত পরীক্ষা করুন।
- মাসিক স্ব-স্তন পরীক্ষা (যত তাড়াতাড়ি সম্ভব আপনার জিপিকে রিপোর্ট করুন), এবং আপনার ডাক্তারের পরামর্শ অনুযায়ী ম্যামোগ্রাম এবং/অথবা আল্ট্রাসাউন্ড করুন।
- 30 বছর বয়স থেকে বার্ষিক ম্যামোগ্রাম এবং আল্ট্রাসাউন্ড আপনার বুকে বিকিরণের 8 বছর পরে যদি চিকিত্সা 30 বছর বয়সের আগে হয়।
- আপনার ডাক্তারের পরামর্শ অনুযায়ী প্যাপ স্মিয়ার।
- বার্ষিক ত্বক পরীক্ষা - আপনার ডাক্তার দ্বারা সুপারিশ করা হলে প্রায়ই।
- 50 বছর বয়স থেকে প্রতি সেকেন্ডে অন্ত্রের স্ক্রীনিং, এবং তার আগে যদি আপনার ডাক্তার দ্বারা সুপারিশ করা হয়।
- 50 বছর বয়স থেকে বার্ষিক প্রস্টেট পরীক্ষা করা হয় এবং আপনার ডাক্তারের দ্বারা সুপারিশ করা হলে তার আগে।
- আপনার ডাক্তারের পরামর্শ অনুযায়ী টিকা।
সারাংশ
- লিম্ফোমা চিকিত্সা জীবন রক্ষাকারী হতে পারে, তবে সমস্ত ধরণের চিকিত্সা আপনাকে পরবর্তী জীবনে দ্বিতীয় ক্যান্সার হওয়ার ঝুঁকিতে রাখে।
- দ্বিতীয় ক্যান্সার আপনার আসল লিম্ফোমার রিল্যাপস বা রূপান্তর নয়। এটি একটি ভিন্ন ধরনের ক্যান্সার যা আপনার লিম্ফোমার সাথে সম্পর্কিত নয়।
- রেডিওথেরাপির মাধ্যমে চিকিত্সা আপনাকে যে এলাকায় বিকিরণ নির্দেশিত হয়েছিল সেখানে দ্বিতীয় ক্যান্সারের ঝুঁকিতে ফেলতে পারে।
- কেমোথেরাপি আপনার দ্বিতীয় ব্লাড ক্যান্সার বা অন্যান্য ধরনের কঠিন টিউমারের ঝুঁকি বাড়াতে পারে।
- ত্বকের ক্যান্সার সবচেয়ে সাধারণ দ্বিতীয় ক্যান্সার। বার্ষিক ত্বক পরীক্ষা করা গুরুত্বপূর্ণ।
- পুরুষ এবং মহিলা উভয়েই স্তন ক্যান্সার হতে পারে যদিও এটি মহিলাদের মধ্যে বেশি দেখা যায়। আপনার বুকে বিকিরণ হয়ে থাকলে, মাসিক স্ব-পরীক্ষা করা শুরু করুন এবং আপনার ডাক্তারের কাছে সমস্ত পরিবর্তন রিপোর্ট করুন।
- আপনার সমস্ত প্রস্তাবিত স্ক্রীনিং পরীক্ষা, স্ক্যান এবং টিকা নিয়ে আপ টু ডেট রাখুন।
- আপনার হেমাটোলজিস্ট, অনকোলজিস্ট বা রেডিয়েশন অনকোলজিস্টকে আপনার দ্বিতীয় ক্যান্সারের ঝুঁকি সম্পর্কে জিজ্ঞাসা করুন এবং ফলোআপ যত্নের জন্য তাদের সাথে একটি পরিকল্পনা করুন।
- আপনার যদি ইতিমধ্যেই GP না থাকে যাকে আপনি বিশ্বাস করেন, তাহলে একটি সন্ধান করুন এবং তাদের আপনার চিকিত্সা এবং চলমান ঝুঁকি সম্পর্কে জানান। চলমান ফলো-আপ যত্নের বিষয়ে নির্দেশনার জন্য তাদের আপনার হেমাটোলজিস্ট, অনকোলজিস্ট বা রেডিয়েশন অনকোলজিস্টদের সাথে যোগাযোগ করতে বলুন।

