Σε αυτή τη σελίδα θα συζητήσουμε τη θεραπεία Τ-κυττάρων με χιμαιρικούς υποδοχείς αντιγόνου (CAR).
Επισκόπηση
Κατανόηση της θεραπείας με CAR T-cell στο λέμφωμα
Δρ Michael Dickinson, Κέντρο Καρκίνου Peter MacCallum
Η θεραπεία Τ-κυττάρων με χιμαιρικό υποδοχέα αντιγόνου (CAR) είναι ένας τύπος ανοσοθεραπείας που χρησιμοποιεί το ανοσοποιητικό σύστημα του ίδιου του ατόμου για να προσπαθήσει να καταστρέψει τα κύτταρα του λεμφώματος.
Το ανοσοποιητικό σύστημα κανονικά μας προστατεύει και είναι η άμυνα του οργανισμού έναντι λοιμώξεων και ασθενειών, συμπεριλαμβανομένου του καρκίνου. Αποτελείται από ένα δίκτυο οργάνων και ειδικών λευκών αιμοσφαιρίων που ονομάζονται λεμφοκύτταρα. Υπάρχουν τρεις τύποι λεμφοκυττάρων που περιλαμβάνουν:
- Β λεμφοκύτταρα (Β-κύτταρα) – που παράγουν αντισώματα για την καταπολέμηση της μόλυνσης
- Τ λεμφοκύτταρα (Τ-κύτταρα) - βοηθούν τα Β-κύτταρα να παράγουν αντισώματα για τον εντοπισμό μολυσμένων κυττάρων, την καταπολέμηση των λοιμώξεων και την άμεση εξόντωση μολυσμένων ή καρκινικών κυττάρων στο σώμα
- Φυσικά κύτταρα φονείς (ΝΚ). – επιτίθεται επίσης σε καρκινικά κύτταρα, μολυσμένα κύτταρα και σκοτώνει ιούς
Όταν τα λεμφοκύτταρα αποκτούν ορισμένες γενετικές αλλαγές, διαιρούνται και αναπτύσσονται ανεξέλεγκτα με αποτέλεσμα το λέμφωμα. Αυτό έχει ως αποτέλεσμα το ανοσοποιητικό σύστημα να μην μπορεί να ανιχνεύσει τα ανώμαλα καρκινικά κύτταρα ή να μην μπορεί να τα καταστρέψει. Τα καρκινικά κύτταρα μπορούν επίσης να αναπτύξουν τρόπους για να εμποδίσουν το ανοσοποιητικό σύστημα να τα επιτεθεί. Για παράδειγμα, ορισμένα καρκινικά κύτταρα παράγουν ειδικές πρωτεΐνες στην επιφάνειά τους που λένε στα Τ-κύτταρα να μην τους επιτεθούν.
Η χημειοθεραπεία και η ακτινοθεραπεία είναι οι παραδοσιακοί τρόποι αντιμετώπισης του καρκίνου. Η ανοσοθεραπεία είναι ένας τύπος θεραπείας που βελτιώνει την ικανότητα του σώματος να ανιχνεύει και να επιτίθεται στα καρκινικά κύτταρα χρησιμοποιώντας το ανοσοποιητικό σύστημα του οργανισμού.
Αποτελεί ενεργό τομέα κλινικής έρευνας και υπάρχουν αποδεδειγμένες θεραπείες ανοσοθεραπείας. Αυτές περιλαμβάνουν θεραπεία με μονοκλωνικά αντισώματα (ριτουξιμάμπη ή ομπινουτουζουμάμπη), άλλες στοχευμένες θεραπείες (π.χ. Pembrolizumab στο λέμφωμα Hodgkin και πρωτογενές λέμφωμα Β-κυττάρων του μεσοθωρακίου) και πιο πρόσφατα θεραπεία Τ-κυττάρων με χιμαιρικό υποδοχέα αντιγόνου (CAR).
Τι είναι η θεραπεία με CAR T-cell;
Η θεραπεία με Τ-κύτταρα CAR είναι ένας νέος τύπος ανοσοθεραπείας που χρησιμοποιεί τα Τ-κύτταρα του ίδιου του ασθενούς για να αναγνωρίσει και να επιτεθεί στα καρκινικά κύτταρα. Η θεραπεία με Τ-κύτταρα CAR χρησιμοποιεί ειδικά τροποποιημένα Τ-κύτταρα για να στοχεύσει άμεσα και με ακρίβεια ορισμένους καρκίνους, συμπεριλαμβανομένων ορισμένων υποτύπων λεμφώματος Β-κυττάρων. Τα επαναπρογραμματισμένα Τ-κύτταρα ενισχύουν το ανοσοποιητικό σύστημα για να επιτεθεί και να σκοτώσει τα κύτταρα του λεμφώματος.
Ένα κλάσμα των Τ-κυττάρων του ίδιου του ασθενούς συλλέγεται από το αίμα χρησιμοποιώντας μια διαδικασία που ονομάζεται αφαίρεση. Αυτά τα κύτταρα ανακατασκευάζονται γενετικά σε ειδικό εργαστήριο, επομένως φέρουν πλέον ειδικές δομές που ονομάζονται χιμαιρικοί υποδοχείς αντιγόνου (CAR) στην επιφάνειά τους. Τα CAR είναι πρωτεΐνες που έχουν σχεδιαστεί για να προσκολλώνται σε έναν συγκεκριμένο στόχο στα καρκινικά κύτταρα. Για τα επί του παρόντος εγκεκριμένα προϊόντα, αυτή η πρωτεΐνη ονομάζεται CD19, η οποία βρίσκεται στην επιφάνεια των φυσιολογικών και καρκινικών Β-κυττάρων.
Τα παρασκευασμένα Τ-κύτταρα CAR στη συνέχεια εγχέονται εκ νέου στον ασθενή (σαν μετάγγιση αίματος). Όταν δεσμεύονται στον υποδοχέα στόχο τους, πολλαπλασιάζονται γρήγορα και σκοτώνουν τα κύτταρα-στόχους που σε αυτή την περίπτωση είναι το λέμφωμα των Β-κυττάρων και τα φυσιολογικά Β λεμφοκύτταρα. Συνεχίζουν να πολλαπλασιάζονται και να επιτίθενται στα καρκινικά κύτταρα μέχρι να εξαφανιστούν όλα.
Σε ορισμένες περιπτώσεις, πιστεύεται ότι τα Τ-κύτταρα CAR συνεχίζουν να ζουν στο σώμα (που ονομάζεται «επιμονή») και μπορούν να συνεχίσουν να κρατούν μακριά το λέμφωμα ή τη λευχαιμία. Αυτός είναι ο λόγος για τον οποίο πολλοί σκέφτονται τα Τ-κύτταρα CAR ως «ζωντανό φάρμακο».
Ποιος είναι κατάλληλος για θεραπεία με CAR T-cell;
Η θεραπεία με Τ-λεμφοκύτταρα CAR χρηματοδοτείται δημόσια στην Αυστραλία για άτομα που πληρούν τα αυστηρά κριτήρια επιλεξιμότητας που θα ακολουθηθούν από ειδική ιατρική ομάδα. Ασθενείς που έχουν διαγνωστεί με μία από τις αναφερόμενες ασθένειες των Β-κυττάρων, οι οποίοι έχουν υποτροπιάσει μετά από τουλάχιστον 2 προηγούμενες θεραπείες ή είναι ανθεκτικοί (δεν έχουν ανταποκριθεί στη χημειοθεραπεία) και είναι ιατρικά κατάλληλοι, μπορεί να είναι κατάλληλοι για θεραπεία με CAR T-cell. Η θεραπεία με CAR T-cell μπορεί να έχει σοβαρές παρενέργειες και δεν είναι κατάλληλη για όλους.
Η πλειοψηφία των ασθενών συνήθως υφίσταται ύφεση μετά τη λήψη της τρέχουσας τυπικής θεραπείας πρώτης γραμμής που συνήθως περιλαμβάνει χημειοθεραπεία και ένα μονοκλωνικό αντίσωμα. Η θεραπεία με Τ-κύτταρα CAR είναι πολύ ακριβή και κοστίζει πάνω από 500,000 $ ανά ασθενή. Το υψηλό κόστος οφείλεται στην εξειδικευμένη διαδικασία κατασκευής που συνεπάγεται η δημιουργία Τ-κυττάρων CAR. Μόνο ορισμένα κέντρα καρκίνου θα εκπαιδεύονται ειδικά για την έγχυση θεραπείας με CAR T-cell και τη διαχείριση της φροντίδας των ασθενών.
Οι ακόλουθοι υπότυποι λεμφώματος μπορεί να είναι κατάλληλοι:
- Διάχυτο λέμφωμα μεγάλων κυττάρων Β
- Μετασχηματισμένο Θυλακιώδες Λέμφωμα
- Θυλακιώδες λέμφωμα 3β βαθμού
- Πρωτοπαθές λέμφωμα Β-κυττάρων μεσοθωρακίου
- Οξύ λεμφοβλαστικό λέμφωμα Β-κυττάρων (B-ALL) για άτομα κάτω των 26 ετών
- Λέμφωμα κυττάρων μανδύα.
CAR T-cell θεραπεία στην Αυστραλία
Στην Αυστραλία, υπήρξαν δύο προϊόντα που είχαν θετική σύσταση από τη Συμβουλευτική Επιτροπή Ιατρικών Υπηρεσιών (MSAC) και τα δύο θα χρηματοδοτηθούν σύντομα από το δημόσιο. Αυτά τα προϊόντα περιλαμβάνουν:
- ΚύμυραTM (tisagenlecleucel) προϊόν Novartis και χρηματοδοτείται από το δημόσιο στην Αυστραλία
- ΝαικαρτάTM (axicabtagene ciloleucel) προϊόν της Gilead και χρηματοδοτείται δημόσια στην Αυστραλία
- ΤεκάρτοςTM (brexucabtagene autoeucel) ένα προϊόν της Gilead που χρηματοδοτείται δημόσια στην Αυστραλία.
Όλες οι παραπομπές συζητούνται από ιατρικούς εμπειρογνώμονες σε μια εθνική εβδομαδιαία συνάντηση των Τ-κυττάρων CAR. Για περισσότερες πληροφορίες, μιλήστε με τον αιματολόγο σας ή το Lymphoma Australia.
Πού μπορώ να κάνω θεραπεία με CAR T-cell;
Ενήλικες | Παιδιά |
Δυτική Αυστραλία Νοσοκομείο Fiona Stanley Νέα Νότια Ουαλία Νοσοκομείο Royal Prince Alfred Westmead Hospital Βικτώρια Κέντρο Καρκίνου Peter MacCallum Κουίνσλαντ Royal Brisbane and Women's Hospital | Κουίνσλαντ Νοσοκομείο Παίδων του Κουίνσλαντ Νέα Νότια Ουαλία Παιδικό Νοσοκομείο του Σίδνεϊ Βικτώρια Βασιλικό Παιδικό Νοσοκομείο Το Νοσοκομείο Άλφρεντ |
Η διαδικασία των Τ-κυττάρων CAR
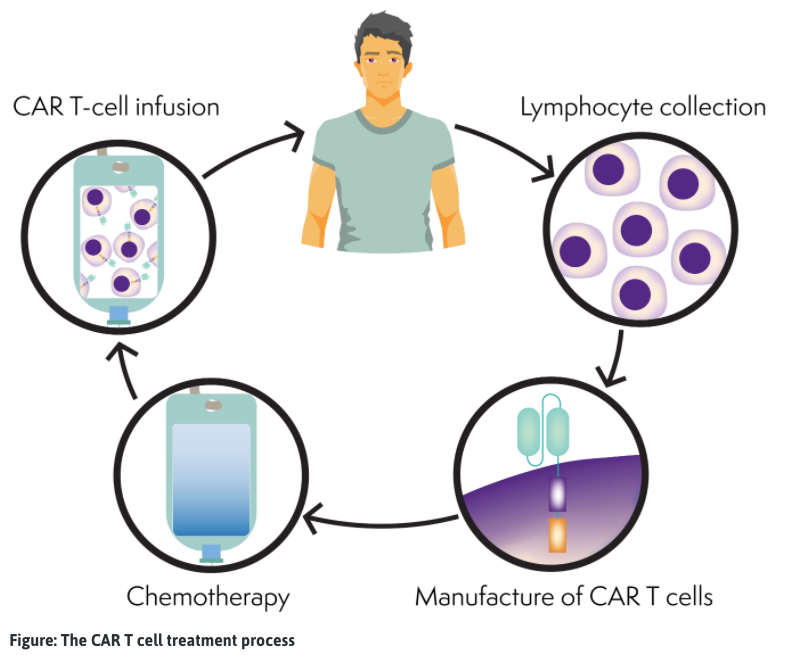
Τα Τ-κύτταρα CAR κατασκευάζονται ξεχωριστά για κάθε άτομο. Μπορεί να λάβετε άλλες θεραπείες, όπως χημειοθεραπεία (θεραπεία γεφύρωσης), για να διατηρήσετε το λέμφωμα σας υπό έλεγχο κατά την κατασκευή των Τ-κυττάρων CAR (3-6 εβδομάδες).
- Συλλογή Τ-κυττάρων: Λαμβάνεται αίμα από τον ασθενή. Τα λευκά αιμοσφαίρια, που περιλαμβάνουν τα Τ-κύτταρα, διαχωρίζονται και το υπόλοιπο αίμα επανατοποθετείται στην κυκλοφορία του αίματος του ασθενούς μέσω αφαίρεσης (παρόμοιο με τη συλλογή βλαστοκυττάρων). Τα Τ-κύτταρα του ασθενούς αποστέλλονται στο εργαστήριο για κατασκευή.
- Κατασκευή Τ-κυττάρων CAR: Τα Τ-κύτταρα τροποποιούνται ή τροποποιούνται γενετικά (αλλάζουν) ώστε να μπορούν να βρουν και να σκοτώσουν καρκινικά κύτταρα. Τα κατασκευασμένα Τ-κύτταρα ονομάζονται τώρα Τ-κύτταρα CAR. Τα Τ-κύτταρα CAR του ασθενούς πολλαπλασιάζονται μέχρι να υπάρξουν εκατομμύρια από αυτά και στη συνέχεια καταψύχονται. Τα Τ-κύτταρα CAR στη συνέχεια αποστέλλονται πίσω στο νοσοκομείο του ασθενούς. Αυτή η διαδικασία μπορεί να διαρκέσει αρκετές εβδομάδες.
- Χημειοθεραπεία: Ο ασθενής θα λάβει χημειοθεραπεία (λεμφοεξάντληση), για να μειωθεί ο αριθμός των φυσιολογικών Τ-κυττάρων στο σώμα, ώστε να δημιουργηθεί χώρος για τα Τ-κύτταρα CAR, ώστε να μπορούν να επεκταθούν (πολλαπλασιαστούν) μόλις χορηγηθούν. Τυπικά, αυτή η χημειοθεραπεία είναι φλουδαραβίνη και κυκλοφωσφαμίδη.
- Έγχυση Τ-κυττάρων CAR: Τα Τ-κύτταρα CAR του ασθενούς αποψύχονται και στη συνέχεια επανατοποθετούνται στην κυκλοφορία του αίματος του ασθενούς, παρόμοια με τη λήψη μετάγγισης αίματος ή βλαστοκυττάρων.
- Στο σώμα του ασθενούς: Τα Τ-κύτταρα CAR πολλαπλασιάζονται γρήγορα στην κυκλοφορία του αίματος του ασθενούς. Το Τ-κύτταρο CAR βρίσκει και σκοτώνει τα κύτταρα του λεμφώματος. Τα Τ-κύτταρα CAR μπορεί να παραμείνουν στην κυκλοφορία του αίματος για να επιτεθούν εάν επιστρέψει το λέμφωμα.
- Ανάκτηση: Ο ασθενής θα παρακολουθείται προσεκτικά κατά τη διάρκεια και μετά τη θεραπεία. Οι ασθενείς που λαμβάνουν θεραπεία με Τ-λεμφοκύτταρα CAR έχουν περίοδο αποκατάστασης περίπου 2-3 μηνών. Κατά τη διάρκεια αυτής της περιόδου, οι ασθενείς θα αξιολογούνται για παρενέργειες και ανταπόκριση στη θεραπεία. Κατά τη διάρκεια τουλάχιστον των πρώτων 30 ημερών μετά την έξοδο από το νοσοκομείο, οι ασθενείς πρέπει να παραμείνουν κοντά (εντός 20 λεπτών) στο θεραπευτήριο νοσοκομείο για τακτική παρακολούθηση ή επείγουσα φροντίδα, εάν απαιτείται.
Πιθανές παρενέργειες της θεραπείας με CAR T-cell
Όλα τα φάρμακα και οι θεραπείες για τον καρκίνο μπορεί να προκαλέσουν παρενέργειες. Η θεραπεία με Τ-λεμφοκύτταρα CAR είναι ένας νέος τύπος θεραπείας και καθώς οι ερευνητές κατανοούν καλύτερα τη θεραπεία, το ίδιο συμβαίνει και με τη διαχείριση αυτών των παρενεργειών. Η θεραπεία με Τ-κύτταρα CAR μπορεί να προκαλέσει σοβαρές παρενέργειες και η θεραπεία χορηγείται μόνο σε νοσοκομεία με τις εγκαταστάσεις και το εξειδικευμένο προσωπικό να διαχειρίζονται αποτελεσματικά αυτές τις παρενέργειες.
Είναι σημαντικό να σημειωθεί ότι δεν θα είναι όλοι οι ασθενείς σε θέση να ανεχθούν ορισμένες από τις πιθανές παρενέργειες και επομένως η ιατρική και η κατάσταση της υγείας κάθε ασθενούς χρήζουν προσεκτικής εξέτασης πριν από την έναρξη θεραπείας με CAR T-cell.
Μερικές από τις συχνές ανεπιθύμητες ενέργειες μπορεί να επηρεάσουν ένα σημαντικό ποσοστό ασθενών και μπορεί να οδηγήσουν σε παρατεταμένη νοσηλεία. Η συχνότητα αυτών των ανεπιθύμητων ενεργειών μπορεί να συνδέεται με το προϊόν που χρησιμοποιείται και με παράγοντες που σχετίζονται με τον ασθενή και την ασθένεια. Αυτά περιλαμβάνουν:
- Σύνδρομο απελευθέρωσης κυτοκίνης
- Πυρετός και ρίγη
- Χαμηλή αρτηριακή πίεση και χαμηλά επίπεδα οξυγόνου
- Προβλήματα του νευρικού συστήματος συμπεριλαμβανομένων? εγκεφαλικά προβλήματα (εγκεφαλοπάθεια), πονοκέφαλος, συσπάσεις ή τρέμουλο (τρόμος) ή ζάλη
- Ταχύς καρδιακός ρυθμός (ταχυκαρδία) και αλλαγές στον καρδιακό ρυθμό (αρρυθμία)
- Κόπωση (ακραία κόπωση)
- Βήχας
- Πεπτικά συμπτώματα; ναυτία, έμετος, μειωμένη όρεξη, διάρροια και δυσκοιλιότητα
- Εμπύρετη ουδετεροπενία (χαμηλά ουδετερόφιλα – ανοσοποιητικό σύστημα) και λοιμώξεις
Τι είναι το σύνδρομο απελευθέρωσης κυτοκίνης (CRS);
Το σύνδρομο απελευθέρωσης κυτοκίνης (CRS) είναι μια δυνητικά σοβαρή παρενέργεια και σχετίζεται με τη θεραπεία με Τ-λεμφοκύτταρα CAR. Οι κυτοκίνες είναι χημικοί αγγελιοφόροι που βοηθούν τα Τ-κύτταρα να εκτελούν τις λειτουργίες τους, οι οποίες παράγονται όταν τα Τ-κύτταρα CAR πολλαπλασιάζονται στο σώμα και σκοτώνουν τα καρκινικά κύτταρα. Τα συμπτώματα του CRS μπορεί να κυμαίνονται από ήπια συμπτώματα γρίπης έως πιο σοβαρά συμπτώματα.
Τα Τ-κύτταρα έχουν σχεδιαστεί για να απελευθερώνουν κυτοκίνες (χημικοί αγγελιοφόροι), που βοηθούν στην τόνωση και την κατεύθυνση της ανοσολογικής απόκρισης. Στην περίπτωση του CRS, υπάρχει μια ταχεία και μαζική απελευθέρωση κυτοκινών στην κυκλοφορία του αίματος, η οποία μπορεί να προκαλέσει επικίνδυνα υψηλούς πυρετούς και μείωση της αρτηριακής πίεσης. Αυτό μπορεί επίσης να είναι γνωστό ως «καταιγίδα κυτοκινών».
Συμπτώματα του συνδρόμου απελευθέρωσης κυτοκίνης
Το CRS τείνει να εμφανίζεται εντός 1 έως 5 ημερών μετά την επανέγχυση των Τ-κυττάρων CAR στον ασθενή, αν και μπορεί να εμφανιστεί εβδομάδες αργότερα σε ορισμένες περιπτώσεις. Για τους περισσότερους ασθενείς, η κατάσταση είναι αρκετά ήπια ώστε να μπορεί να αντιμετωπιστεί με υποστηρικτική θεραπεία και παρακολούθηση.
Τα σημεία και τα συμπτώματα μπορεί να περιλαμβάνουν:
- Πυρετός
- Κούραση
- Απώλεια της όρεξης
- Πόνος στους μυς και στις αρθρώσεις
- Ναυτία και έμετος
- Διάρροια
- εξανθήματα
- Γρήγορη αναπνοή
- Ταχύ καρδιακό ρυθμό
- Χαμηλή πίεση αίματος
- Κατασχέσεις
- Πονοκέφαλο
- Σύγχυση ή παραλήρημα
- Ψευδαισθήσεις
- Τρόμος
- Απώλεια συντονισμού
Θεραπεία του συνδρόμου απελευθέρωσης κυτοκίνης
Για πολλούς ασθενείς, το CRS μπορεί να αντιμετωπιστεί με τυπικές υποστηρικτικές θεραπείες, όπως στεροειδή ή ενδοφλέβια υγρά. Καθώς οι ερευνητές έχουν αποκτήσει περισσότερη εμπειρία με τη θεραπεία με CAR T-cell, μαθαίνουν πώς να διαχειρίζονται καλύτερα τις πιο σοβαρές περιπτώσεις CRS.
Μια τυπική θεραπεία για τους ασθενείς για τη διαχείριση του σοβαρού CRS είναι η χορήγηση ενός φαρμάκου που ονομάζεται tocilizumab (ActemraTM). Αυτό είναι ένα παλαιότερα γνωστό φάρμακο για τη θεραπεία άλλων φλεγμονωδών καταστάσεων, το οποίο χρησιμοποιείται για τον αποκλεισμό μιας κυτοκίνης που ονομάζεται IL-6. Η IL-6 είναι μια κυτοκίνη που εκκρίνεται σε υψηλά επίπεδα από τα Τ-κύτταρα ως απόκριση στη φλεγμονή.
Μερικοί ασθενείς πρέπει να εισαχθούν για τη διαχείριση των παρενεργειών και μπορεί να νοσηλεύονται για μια εβδομάδα περίπου. Ορισμένοι ασθενείς πρέπει να εισαχθούν για πρόσθετη υποστήριξη στη μονάδα εντατικής θεραπείας (ΜΕΘ).
Προβλήματα νευρικού συστήματος
Πολλά άτομα που λαμβάνουν θεραπεία με CAR T-cell μπορεί να εμφανίσουν προβλήματα στο νευρικό σύστημα μέσα σε λίγες ημέρες από τη θεραπεία, αν και τα προβλήματα μπορεί να αναπτυχθούν έως και 8 εβδομάδες μετά τη θεραπεία. Τα προβλήματα του νευρικού συστήματος είναι συνήθως ήπια και βελτιώνονται μέσα σε μερικές εβδομάδες.
Τα πιο συνηθισμένα προβλήματα που αναπτύσσονται μπορεί να επηρεάσουν τον τρόπο λειτουργίας του εγκεφάλου σας, όπου τα συμπτώματα μπορεί να περιλαμβάνουν τρόμο, πονοκεφάλους, σύγχυση, απώλεια ισορροπίας, προβλήματα στην ομιλία, επιληπτικές κρίσεις και μερικές φορές παραισθήσεις. Αυτές οι ανεπιθύμητες ενέργειες γενικά υποχωρούν μετά από μερικές ημέρες, αν και για ορισμένες μπορεί να διαρκέσουν για εβδομάδες.
Ανάκτηση θεραπείας με Τ-κύτταρα CAR
Η ανάρρωση μπορεί να πάρει χρόνο καθώς το ανοσοποιητικό σύστημα του ασθενούς ανακάμπτει. Η περίοδος οξείας ανάρρωσης και η στενή παρακολούθηση είναι τυπικά 30 ημέρες μετά την έγχυση Τ-κυττάρων CAR. Κατά τη διάρκεια αυτής της περιόδου, οι ασθενείς πρέπει να παραμείνουν εντός 20 λεπτών από το θεραπευτικό κέντρο καρκίνου. Πρέπει επίσης να έχουν πάντα μαζί τους έναν φροντιστή για να παρακολουθεί για σημεία πυρετού, λοίμωξης και νευρολογικές δυσκολίες. Οι περισσότεροι ασθενείς αισθάνονται κουρασμένοι και δεν έχουν πολλή όρεξη κατά τη διάρκεια αυτής της περιόδου.
Παρενέργειες του ανοσοποιητικού συστήματος
Καθώς η θεραπεία με κύτταρα T CAR επηρεάζει το ανοσοποιητικό σας σύστημα, μπορεί να διατρέχετε μεγαλύτερο κίνδυνο μόλυνσης, συμπεριλαμβανομένων σοβαρών λοιμώξεων μετά τη θεραπεία. Τα λευκά αιμοσφαίρια σας μπορεί να είναι χαμηλά και μερικοί άνθρωποι έχουν πολύ χαμηλά επίπεδα Β-κυττάρων και χαμηλά επίπεδα αντισωμάτων (τα αντισώματα είναι πρωτεΐνες που παράγουν τα Β-κύτταρα για να σας βοηθήσουν να καταπολεμήσετε τη μόλυνση). Αυτά τα προβλήματα μπορεί να δυσκολέψουν το σώμα σας να καταπολεμήσει τις λοιμώξεις. Μπορεί να σας χορηγηθεί φαρμακευτική αγωγή για την πρόληψη λοιμώξεων. Εάν έχετε χαμηλά επίπεδα αντισωμάτων, μπορεί να χρειαστείτε θεραπεία υποκατάστασης ανοσοσφαιρίνης (έγχυση αντισωμάτων) για να ενισχύσετε το ανοσοποιητικό σας σύστημα.
Κλινικές δοκιμές στην Αυστραλία
Υπάρχουν πολλές κλινικές δοκιμές που διεξάγονται αυτήν τη στιγμή σε όλο τον κόσμο για διάφορους διαφορετικούς καρκίνους του αίματος και καρκίνους συμπαγούς όγκου. Έχει αποδειχθεί ότι είναι πιο επιτυχημένο σε ορισμένα λεμφώματα Β-κυττάρων. Υπάρχουν επί του παρόντος διαθέσιμες κλινικές δοκιμές για λέμφωμα Β-κυττάρων σε όλη την Αυστραλία (από θεραπεία πρώτης γραμμής) για:
- Διάχυτο μεγάλο λέμφωμα Β-κυττάρων
- Λέμφωμα των θυλακίων
- Λέμφωμα των κυττάρων του μανδύα
- Λέμφωμα μη-Hodgkin Β-κυττάρων
- Χρόνια λεμφοκυτταρική λευχαιμία
Για περισσότερες πληροφορίες, ανατρέξτε στην ιστοσελίδα «Κατανόηση των κλινικών δοκιμών» ή δείτε www.clinicaltrials.gov
Διεθνείς κλινικές δοκιμές
Υπάρχουν πολλές κλινικές δοκιμές για θεραπεία με CAR T-cell σε όλο τον κόσμο. Οι κορυφαίες χώρες σε αναπτυξιακές και κλινικές δοκιμές βρίσκονται στις ΗΠΑ και την Ευρώπη. Υπάρχουν κλινικές δοκιμές που εξετάζουν πολλά διαφορετικά λεμφώματα και λευχαιμίες από τη θεραπεία πρώτης γραμμής και σε υποτροπιάζον ή ανθεκτικό περιβάλλον.
Οι κλινικές δοκιμές για τη θεραπεία με CAR T-cell σε ανθρώπους ξεκίνησαν το 2012. Εγκρίθηκε μόνο από τον FDA (Food and Drug Administration στις ΗΠΑ) το 2017, που έκτοτε έχει δει ταχεία παγκόσμια πρόοδο στη χρήση της θεραπείας με CAR T-cell.
Οι ερευνητές εξακολουθούν να προσπαθούν να κατανοήσουν πώς λειτουργεί αυτή η θεραπεία, βελτιώνοντας τις παρενέργειες και βελτιώνοντας τα αποτελέσματα για τους ασθενείς. Είναι ένας ταχέως αναπτυσσόμενος τομέας έρευνας και συναρπαστικός πόσο μακριά έχει φτάσει σε σύντομο χρονικό διάστημα.
Για περισσότερες πληροφορίες, ανατρέξτε στην ιστοσελίδα «Κατανόηση των κλινικών δοκιμών» ή δείτε www.clinicaltrials.gov
Για περισσότερες πληροφορίες
- Μιλήστε με τον αιματολόγο σας σχετικά με το εάν δικαιούστε ή ενδείκνυται να κάνετε θεραπεία με CAR T-cell. Εάν ναι, ο αιματολόγος σας μπορεί να κανονίσει μια παραπομπή.
- Για τυχόν απορίες σχετικά με την καταλληλότητα του ασθενούς για θεραπεία με Τ-λεμφοκύτταρα CAR ή τον τρόπο με τον οποίο οι ασθενείς μπορούν να έχουν πρόσβαση σε αυτήν τη θεραπεία, στείλτε email: CAR-T.enquiry@petermac.org
- Μπορείτε να επικοινωνήσετε με τη Γραμμή Υποστήριξης Νοσηλευτών Λεμφώματος: T 1800 953 081 ή ηλεκτρονικό ταχυδρομείο: nurse@lymphoma.org.au για περισσότερες πληροφορίες ή συμβουλές.
Ηχογραφημένες παρουσιάσεις, συνεντεύξεις ειδικών και πηγές
Ενημέρωση για τη θεραπεία με Τ-κυττάρων CAR στην Αυστραλία – Εκπαιδευτική συνεδρία που πραγματοποιήθηκε στις 21 Νοεμβρίου 2020
Δρ Michael Dickinson, Κέντρο Καρκίνου Peter MacCallum
Νέες θεραπείες σε επιθετικό λέμφωμα & CAR T-cell θεραπεία
Δρ Michael Dickinson, Κέντρο Καρκίνου Peter MacCallum
Θεραπείες Τ-κυττάρων CAR και τι σημαίνει για τους ασθενείς
Μια συνεργασία από το Lymphoma Coalition και το Acute Leukemia Advocates Network – 30 Ιουνίου 2022
Συνεντεύξεις ειδικών της Αμερικανικής Αιματολογικής Εταιρείας (ASH).
Συνεντεύξεις ειδικών της Ευρωπαϊκής Αιματολογικής Εταιρείας
Κόμικ CAR T-cell – CLL Society
Μερικές ερωτήσεις που πρέπει να κάνετε στον γιατρό σας
Είμαι κατάλληλος για θεραπεία με CAR T-cell;
Υπάρχουν διαθέσιμες κλινικές δοκιμές θεραπείας με CAR T-cell στην Αυστραλία για τις οποίες μπορεί να είμαι επιλέξιμος;
Υπάρχουν άλλες θεραπείες που είναι καλύτερες για μένα;
Υπάρχουν άλλες διαθέσιμες κλινικές δοκιμές για εμένα;
Αυτή η σελίδα ενημερώθηκε τελευταία φορά τον Αύγουστο του 2020
Οδηγός ασθενούς και οικογένειας για τη θεραπεία με CAR T-cell - Η εμπειρία του ασθενούς
Το παρακάτω βίντεο"Οδηγός ασθενών και οικογένειας για τη θεραπεία με Τ-κύτταρα CAR" αναπτύχθηκε από την κυβέρνηση της ΝΝΟ. Λόγω των ρυθμίσεων απορρήτου τους, δεν μπορούμε να το παίξουμε στην ιστοσελίδα μας, αλλά εάν εσείς κάντε κλικ στο μπλε κουμπί "Παρακολουθήστε στο Vimeo" μπορείτε να έχετε πρόσβαση σε αυτό το βίντεο δωρεάν.

