Mukositis ist ein medizinischer Begriff für Wunden, Geschwüre und Entzündungen im Magen-Darm-Trakt. Zu unserem Magen-Darm-Trakt gehören Mund, Speiseröhre (Speiseröhre zwischen Mund und Magen), Magen und Darm. Viele Lymphombehandlungen können eine Mukositis verursachen, die schmerzhaft sein kann, das Infektions- und Blutungsrisiko erhöht und das Sprechen, Essen oder Trinken erschwert.
Auf dieser Seite geht es um Mukositis im Mund- und Rachenraum. Weitere Informationen zu Mukositis im Darm, die Durchfall oder Verstopfung verursachen kann, finden Sie hier klicken Sie hier.
Was ist Mukositis?
Mukositis kann zu schmerzhaften, gebrochenen Bereichen der Schleimhäute (Schleimhaut) Ihres Mundes und Rachens führen. Diese gebrochenen Bereiche können bluten, insbesondere wenn Sie es sind thrombozytopenischoder es wird infiziert. Das Risiko einer Mukositis-Infektion ist dann höher neutropenischAllerdings kann es dennoch zu einer Infektion kommen, wenn Ihr Immunsystem richtig funktioniert.
Bei einer Mukositis kann es sich auch um geschwollene, verdunkelte, rote oder weiße Bereiche in Mund und Rachen handeln, selbst wenn die Schleimhäute intakt sind.
Definitionen
Thrombozytopenie ist der medizinische Begriff für einen Mangel an Blutplättchen. Blutplättchen helfen unserem Blut bei der Gerinnung, um Blutungen und Blutergüssen vorzubeugen.
Neutropenie ist der medizinische Begriff für einen Mangel an Neutrophilen. Neutrophile sind eine Art weiße Blutkörperchen und die ersten Zellen in unserem Körper, die Infektionen bekämpfen.
Ursachen der Mukositis
Leider zerstören einige Lymphombehandlungen nicht nur die Lymphomzellen, sondern können auch einige Ihrer guten Zellen angreifen. Die wichtigsten Behandlungen, die eine Mukositis im Mund- und Rachenraum verursachen können, sind unten aufgeführt. Klicken Sie auf die Überschriften, um mehr zu erfahren.
Chemotherapie ist eine systemische Behandlung, bei der Zellen zerstört werden, die schnell wachsen oder sich vermehren. Systemisch bedeutet, dass es durch Ihren Blutkreislauf wandert und somit jeden Bereich Ihres Körpers beeinflussen kann. Dies macht es bei der Behandlung vieler Arten von Lymphomen sehr wirksam. Allerdings wachsen und vermehren sich auch viele unserer gesunden Zellen schnell. Die Zellen in unserem Magen-Darm-Trakt gehören zu diesen schnell wachsenden Zellen.
Eine Chemotherapie kann den Unterschied zwischen den krebsartigen Lymphomzellen und Ihren gesunden Zellen nicht erkennen. Daher kann die Chemotherapie die Zellen in Ihrem Magen-Darm-Trakt angreifen und zu einer Mukositis führen.
Die Mukositis beginnt in der Regel einige Tage nach der Behandlung und verschwindet innerhalb von 2–3 Wochen nach Beendigung der Behandlung. Ihr geschwächtes Immunsystem (Neutropenie) und die durch Ihre Chemotherapie verursachte Thrombozytopenie können die Mukositis ebenfalls verschlimmern und das Risiko von Blutungen und Infektionen mit sich bringen.
Die Strahlentherapie ist gezielter als die Chemotherapie und betrifft daher nur den kleinen Bereich Ihres Körpers, der behandelt wird. Die Strahlentherapie kann jedoch immer noch keinen Unterschied zwischen krebsartigen Lymphomzellen und Ihren gesunden Zellen erkennen.
Wenn die Strahlentherapie auf Lymphome in der Nähe Ihres Mundes oder Rachens abzielt, beispielsweise auf Lymphknoten im Kopf- und Halsbereich, kann es zu einer Mukositis kommen.
Immun-Checkpoint-Inhibitoren (ICIs) wie Nivolumab oder Pembrolizumab sind eine Art monoklonaler Antikörper. Sie wirken etwas anders als andere Lymphombehandlungen.
Alle unsere normalen Zellen verfügen über Immunkontrollpunkte. Einige davon werden PD-L1 oder PD-L2 genannt. Diese Kontrollpunkte helfen unserem Immunsystem, unsere eigenen Zellen zu erkennen. Zellen mit Checkpoints werden von unserem Immunsystem jedoch in Ruhe gelassen Zellen ohne Kontrollpunkte werden als gefährlich eingestuft, also zerstört unser Immunsystem die Zellen, die keine Kontrollpunkte haben.
Allerdings passen sich einige Krebsarten, darunter auch einige Lymphome, an, um diese Immun-Checkpoints zu bilden. Durch diese Immun-Checkpoints kann die Lymphome können sich vor Ihrem Immunsystem verbergen.
Immun-Checkpoint-Inhibitoren wirken, indem sie sich an die PD-L1- oder PD-L2-Checkpoints der Lymphomzellen binden. Dadurch verbirgt der Immun-Checkpoint-Inhibitor den Immun-Checkpoint vor Ihrem Immunsystem. Da Ihr Immunsystem den Checkpoint nicht mehr erkennt, kann es die Lymphomzellen als gefährlich erkennen und sie daher zerstören.
Da sich diese Checkpoints auch auf Ihren gesunden Zellen befinden, kann die Behandlung mit Immun-Checkpoint-Inhibitoren manchmal dazu führen, dass Ihr Immunsystem auch Ihre guten Zellen angreift. Wenn Ihr Immunsystem die Zellen in Ihrem Magen-Darm-Trakt nicht als normal erkennt, kann dies zu einem Autoimmunangriff führen, bei dem Ihr Immunsystem Ihre eigenen gesunden Zellen bekämpft und eine Mukositis verursacht. Dies ist in der Regel vorübergehend und bessert sich, wenn die Behandlung beendet wird. In seltenen Fällen können Immun-Checkpoint-Inhibitoren längerfristige Autoimmunerkrankungen verursachen.
Stammzelltransplantationen werden als Notfallbehandlung eingesetzt, um Ihr Knochenmark zu retten, nachdem Sie eine Chemotherapie mit sehr hohen Dosen erhalten haben.
Mukositis ist aufgrund der hochdosierten Chemotherapie eine sehr häufige Nebenwirkung bei einer Stammzelltransplantation. Das etwa 20-minütige Lutschen auf Eis vor und nach einigen Chemotherapien für Stammzelltransplantationen kann dazu beitragen, die Schwere der Mukositis zu verringern. Fragen Sie hierzu Ihre Krankenschwester, wenn Sie sich einer Stammzelltransplantation unterziehen
Mukositis vorbeugen
Wie bei den meisten Dingen ist Vorbeugen besser als Heilen. Leider ist es aufgrund der Wirkungsweise einiger Behandlungen nicht immer möglich, einer Mukositis vorzubeugen. Es gibt jedoch Möglichkeiten, eine schwere Erkrankung zu verhindern und das Risiko von Blutungen und Infektionen zu minimieren.
Dentist
Bevor Sie mit der Behandlung beginnen, kann es sinnvoll sein, einen Zahnarzt aufzusuchen, wenn Sie Bedenken bezüglich Ihrer Zähne haben. Abhängig von Ihrem Subtyp und Grad des Lymphoms ist dies möglicherweise nicht immer möglich. Es lohnt sich jedoch, Ihren Hämatologen oder Onkologen diesbezüglich zu befragen.
Alle Probleme, die Sie mit Ihren Zähnen oder Ihrem Zahnfleisch haben, könnten sich während der Behandlung verschlimmern und Sie einem höheren Infektionsrisiko aussetzen, was Ihre Mukositis schmerzhafter und schwieriger zu behandeln macht. Infektionen können auch dazu führen, dass Behandlungen verschoben werden müssen.
Einige Zahnärzte sind auf die Behandlung von Krebspatienten spezialisiert. Bitten Sie Ihren Hämatologen oder Onkologen um eine Empfehlung oder Überweisung.
Mundpflege
Viele Krankenhäuser empfehlen Ihnen eine bestimmte Art von Mundpflegelösung. In manchen Fällen kann es sich um salziges Wasser mit Bikarbonat-Soda handeln.
Wenn Sie Zahnprothesen haben, nehmen Sie diese heraus, bevor Sie Ihren Mund ausspülen.
Reinigen Sie die Prothese, bevor Sie sie wieder in den Mund einsetzen.
Machen Sie Ihr eigenes Mundwasser
Wenn Sie möchten, können Sie Ihr eigenes Mundwasser herstellen.
Etwas Wasser aufkochen und dann abkühlen lassen.
Zutaten
- Eine Tasse (250 ml) des abgekühlten, abgekochten Wassers
- 1/4 Teelöffel (TL) Salz
- 1/4 Teelöffel (TL) Natron.
Verwenden Sie einen Messlöffel, um die Menge an Salz und Natron abzumessen. Wenn Sie es zu stark dosieren, kann es im Mund brennen und Ihre Mukositis verschlimmern.
Versandart
- Geben Sie Salz und Natron in das abgekühlte Wasser und rühren Sie um.
- Nehmen Sie einen Schluck – NICHT SCHLUCKEN.
- Spülen Sie Ihren Mundraum mit Wasser aus und gurgeln Sie mindestens 30 Sekunden lang.
- Spucke das Wasser aus.
- 3 oder 4 Mal wiederholen.
Tun Sie dies nach jeder Mahlzeit und vor dem Schlafengehen – mindestens viermal täglich.
Vermeiden Sie Mundspülungen mit Alkohol
Verwenden Sie keine Mundspülungen mit Alkohol. Überprüfen Sie die Zutatenliste, da viele Mundspülungen Alkohol enthalten. Diese Mundwässer sind während der Behandlung zu aggressiv für Ihren Mund und können die Mukositis verschlimmern und Schmerzen verursachen.
Verwenden Sie Lippenbalsam
Bürsten
Verwenden Sie eine weiche Zahnbürste. Verwenden Sie zum Zähneputzen keine mittelharte oder harte Zahnbürste. Wenn Ihr Mund sehr wund ist und sich nur schwer öffnen lässt, ist die Verwendung einer Kinderbürste mit kleinerem Kopf möglicherweise einfacher. Putzen Sie Ihre Zähne mindestens zweimal täglich – einmal morgens und einmal abends nach dem Essen.
Reinige deine Zunge. Die Rückseite der meisten Zahnbürsten hat kleine Rillen, die dabei helfen, angesammelte Bakterien und weißen Belag von Ihrer Zunge zu entfernen. Sie können auch die weichen Borsten Ihrer Zahnbürste verwenden oder in den meisten Apotheken einen Zungenschaber kaufen. Seien Sie vorsichtig, wenn Sie Ihre Zunge reinigen, beginnen Sie hinten und arbeiten Sie sich nach vorne vor.
Die Australia Dental Association empfiehlt, den Mund nach dem Zähneputzen nicht mit Wasser auszuspülen. Dadurch bleibt die Fluoridpaste länger auf Ihren Zähnen und bietet Ihnen so mehr Schutz.
Verwenden Sie Zahnseide nur, wenn dies bereits zu Ihrer täglichen Routine gehört.
Wenn Sie vor Beginn der Behandlung regelmäßig Zahnseide verwendet haben, können Sie weiterhin Zahnseide verwenden.
Wenn Sie noch nie Zahnseide verwendet haben oder nicht regelmäßig Zahnseide verwenden, Nein, nicht während der Behandlung starten. Wenn Sie zuvor noch keine Zahnseide verwendet haben, ist die Wahrscheinlichkeit einer Zahnfleischentzündung höher.
Die Verwendung von Zahnseide bei entzündetem Zahnfleisch kann zu blutenden Schnitten führen und das Infektionsrisiko erhöhen.
Wenn Sie Zahnseide verwenden und eine Blutung auftritt, hören Sie sofort mit der Verwendung von Zahnseide auf.
Spülen Sie Ihren Mund mit der empfohlenen Mundspülung aus. Wenn die Blutung nach einigen Minuten nicht aufhört oder Sie Anzeichen einer Infektion haben, wenden Sie sich an Ihren Arzt.
Lebensmittel, die Sie essen und meiden sollten, wenn Sie an Mukositis leiden
Einige Lebensmittel können die Mukositis verschlimmern oder beim Essen schmerzhaft sein, wenn Sie an Mukositis leiden. Dennoch ist es wichtig, sich gut zu ernähren. Ihr Körper muss die richtigen Nährstoffe erhalten, damit er sich erholen kann. In der folgenden Tabelle sind Lebensmittel aufgeführt, die Sie bei Mukositis essen und nicht essen sollten.
Möglicherweise fällt es Ihnen auch leichter, mit einem Strohhalm zu trinken, sodass Sie den Strohhalm an den schmerzhaften Stellen der Mukositis vorbeiführen können. Stellen Sie sicher, dass Ihre Speisen und Getränke kühl oder warm sind. Vermeiden Sie heiße Speisen und Getränke.
Iss diese: | Iss diese nicht: |
Eier Thunfisch oder Lachs aus der Dose Langsam gegartes Fleisch Weiche Nudeln oder Nudeln Gekochter weißer Reis Gemüsepüree – wie Kartoffeln, Erbsen, Karotten, Süßkartoffeln Rahmspinat oder Mais Gebackene Bohnen Tofu Joghurt, Hüttenkäse, Milch (falls vorhanden). neutropenisch, Vermeiden Sie Weichkäse und stellen Sie sicher, dass Milch und Joghurt pasteurisiert sind. Weiches Brot Pfannkuchen Bananen Wassermelone oder andere Melonen Eisblöcke (scharfe Kanten an der Verpackung vermeiden), Gelee oder Eiscreme Koffeinfreier Tee Proteinshakes oder Smoothies. | Harte Fleischstücke Maischips oder andere knusprige Chips Zähe, knusprige oder zähe Lebensmittel, einschließlich Lutschbonbons, Kekse, knuspriges Brot, Cracker und trockenes Müsli Tomaten Zitrusfrüchte wie Orangen, Zitronen, Limetten und Mandarinen Salzige Lebensmittel Nüsse oder Samen Äpfel oder Mangos Heiße Speisen – heiße Temperatur und würzig scharf Koffein z. B. in Kaffee oder Energy-Drinks Alkohol wie Bier, Wein, Spirituosen und Spirituosen. |
Umgang mit Mundtrockenheit
Dehydrierung, Lymphombehandlungen und andere Medikamente wie Schmerzmittel können zu Mundtrockenheit führen. Ein trockener Mund kann das Essen, Trinken und Sprechen erschweren. Es kann auch dazu führen, dass sich ein weißer Bakterienbelag auf Ihrer Zunge bildet, was zu einem üblen Geschmack im Mund, Mundgeruch und Verlegenheit führen kann.
Diese Ansammlung von Bakterien kann auch Infektionen verursachen, die schwerwiegend werden können, während Ihr Immunsystem durch die Behandlung geschwächt ist.
Über einen längeren Zeitraum hinweg trockener Mund kann das Risiko von Karies (Löchern in den Zähnen) erhöhen.
Trinken Sie täglich mindestens 2-3 Liter Flüssigkeit. Vermeiden Sie Koffein und Alkohol, da diese die Mundtrockenheit verschlimmern können. Auch die Verwendung der oben beschriebenen Mundspülungen hilft bei Mundtrockenheit.
Wenn diese Mundspülungen nicht ausreichen, können Sie sie kaufen Speichelersatzstoffe in Ihrer örtlichen Apotheke. Dies sind Lösungen, die dabei helfen, die Feuchtigkeit in Ihrem Mund wiederherzustellen und zu schützen.
Xerostomie
Das medizinische Wort für Mundtrockenheit ist Xerostomie.
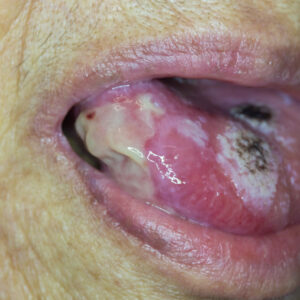
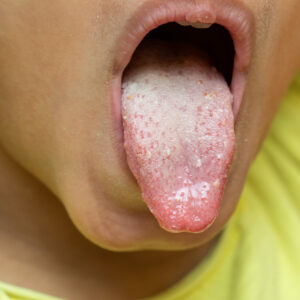
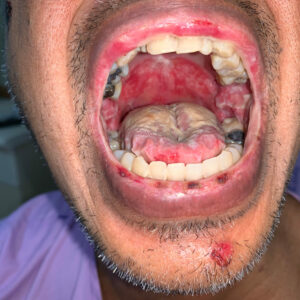
Wie sieht eine Mukositis aus?
- Wunden in Ihrem Mund, die rot oder weiß sein können und wie Geschwüre oder Blasen aussehen
- Schwellung im Zahnfleisch, Mund oder Rachen
- Schmerzen oder Beschwerden beim Kauen und Schlucken
- Weiße oder gelbe Flecken in Ihrem Mund oder auf Ihrer Zunge
- Erhöhter Schleim im Mund – dicker Speichel
- Sodbrennen oder Verdauungsstörungen.
Behandlung
Eine Mukositis kann nicht immer verhindert werden, aber es gibt Behandlungen, die Ihnen helfen, sich während der Heilung wohler zu fühlen.
Infektionen vorbeugen oder bekämpfen
Ihr Arzt kann Ihnen Medikamente verschreiben, um Infektionen wie Soor im Mund oder Fieberbläschen (Herpes) vorzubeugen.
- AAntiviral Medikamente wie Valaciclovir können dazu beitragen, das Auftreten von Fieberbläschen, die durch das Herpes-simplex-Virus verursacht werden, zu verhindern oder zu minimieren.
- Anti-Pilz Medikamente wie Nystatin können zur Behandlung von Mundsoor eingesetzt werden, der die Mukositis verschlimmern kann.
- Antibiotika – Wenn Sie gebrochene Stellen an Ihren Lippen, im Mund oder in der Speiseröhre haben, kann es zu einer bakteriellen Infektion kommen, die Ihre Mukositis verschlimmern kann. Möglicherweise erhalten Sie Antibiotika, um die Infektion zu bekämpfen.
Schmerzlinderung
- Kenalog- oder Bongela-Salben (rezeptfrei)
- Xylocain-Gelee (nur auf Rezept).
Andere Medizin
- Lösliches Panadol – lösen Sie das Panadol in Wasser auf, spülen Sie es durch den Mund und gurgeln Sie damit, bevor Sie es schlucken. Sie können es rezeptfrei in einem Lebensmittelgeschäft oder einer Apotheke kaufen.
- Endone – Dies ist eine verschreibungspflichtige Tablette. Wenn die oben genannten Optionen nicht funktionieren, fragen Sie Ihren Arzt nach einem Rezept.
Magensonde
In sehr schweren Fällen einer Mukositis kann Ihr Arzt Ihnen die Durchführung einer Magensonde (NGT) empfehlen. Ein NGT ist ein weicher und flexibler Schlauch, der in eines Ihrer Nasenlöcher und durch die Speiseröhre in Ihren Magen eingeführt wird. Flüssige, nährstoffreiche Nahrung und Wasser können in die Röhre gegeben werden. Dadurch erhalten Sie die Nährstoffe und Flüssigkeiten, die Sie benötigen, während Ihre Mukositis heilt.
Zusammenfassung
- Mukositis ist eine häufige Nebenwirkung von Lymphombehandlungen.
- Vorbeugen ist besser als heilen, aber nicht immer möglich.
- Suchen Sie bei Bedarf einen Zahnarzt auf, bevor Sie mit der Behandlung beginnen – fragen Sie Ihren Hämatologen oder Onkologen, ob Sie einen aufsuchen sollten und wen er Ihnen empfehlen würde.
- Putzen Sie Ihre Zähne morgens und abends nach dem Essen mit einer weichen Zahnbürste und spülen Sie sie mindestens viermal täglich mit alkoholfreiem Mundwasser aus. Vergessen Sie nicht, Ihre Zunge zu reinigen.
- Möglicherweise benötigen Sie Medikamente zur Vorbeugung oder Behandlung von Infektionen.
- Vermeiden Sie Lebensmittel, die die Mukositis verschlimmern oder schmerzhafter machen, achten Sie aber dennoch darauf, dass Sie gut essen und trinken.
- Rezeptfreie Salben können helfen – wenn nicht, fragen Sie Ihren Arzt nach einem Rezept.
- Lösliche Panadol- oder Endontabletten können ebenfalls hilfreich sein, wenn Salben nicht ausreichen.
- Sprechen Sie mit Ihrem Apotheker oder Arzt, um weitere Ratschläge zu erhalten, wenn sich Ihre Mukositis mit den oben genannten Tipps nicht bessert.
- Rufen Sie unsere Lymphom-Pflegekräfte an, um weitere Informationen oder Ratschläge zu erhalten. Klicken Sie unten auf dem Bildschirm auf die Schaltfläche „Kontakt“, um die Kontaktdaten anzuzeigen.

