Die Behandlung eines Lymphoms ist oft eine lebensrettende Entscheidung. Allerdings besteht dadurch auch ein höheres Risiko, später im Leben an einer zweiten Krebserkrankung zu erkranken. In den meisten Fällen kann mehr als 10 Jahre nach Beginn der Lymphombehandlung ein zweiter Krebs auftreten. In sehr seltenen Fällen kann es früher passieren.
Ein geschwächtes Immunsystem, Chemotherapie und Strahlentherapie können das Risiko einer zweiten Krebserkrankung erhöhen, die sich von Ihrem ursprünglichen Lymphom unterscheidet. Auch andere Behandlungen können Ihr Risiko erhöhen.
Nicht jeder, der eine Behandlung erhalten hat, erkrankt erneut an Krebs, aber es ist wichtig, sich des Risikos bewusst zu sein, damit Sie Ihre Gesundheit im Griff haben und frühzeitig ärztlichen Rat einholen können. Regelmäßige Kontrolluntersuchungen bei Ihrem Hausarzt, Hämatologen, Onkologen oder Radioonkologen sind ein wichtiger Bestandteil, um sicherzustellen, dass Zweitkrebserkrankungen frühzeitig erkannt und bei Bedarf behandelt werden.
Auf dieser Seite erfahren Sie, worauf Sie achten müssen, welche Untersuchungen Sie durchführen lassen sollten und wann Sie bei neuen Symptomen einen Arzt aufsuchen sollten.
Was ist ein zweiter Krebs?
Ein zweiter Krebs ist die Entwicklung eines neuen Krebses, der nichts mit Ihrer ursprünglichen Lymphom- oder CLL-Diagnose zu tun hat. Es ist kein Rückfall oder Transformation Ihres Lymphoms/CLL.
Für weitere Informationen zu rezidivierten oder transformierten Lymphomen klicken Sie auf die untenstehenden Links.
Warum kommt es zu Zweitkrebserkrankungen?
Einige Behandlungen wirken, indem sie die Funktionsweise Ihres Immunsystems verändern, während andere die DNA Ihrer Zellen direkt schädigen. Dies ist wichtig, da es dabei hilft, die Lymphomzellen zu zerstören. Es kann jedoch auch Ihr Risiko für Zweitkrebs erhöhen, da Ihr Immunsystem geschwächt sein kann oder eine DNA-Schädigung schließlich dazu führen kann, dass mehr schädliche (geschädigte) Zellen Ihrem Immunsystem entkommen und sich vermehren, bis sie zu Krebs werden.
Die meisten Menschen bekommen keinen zweiten Krebs. Es ist jedoch wichtig, Ihr Risiko zu kennen, damit Sie frühzeitig routinemäßige Untersuchungen durchführen und ärztlichen Rat einholen können.
Wie wachsen Zellen normalerweise?
Normalerweise wachsen und vermehren sich Zellen auf sehr streng kontrollierte und organisierte Weise. Sie sind darauf programmiert, zu wachsen und sich auf eine bestimmte Weise zu verhalten und sich zu bestimmten Zeiten zu vermehren oder zu sterben.
Zellen selbst sind mikroskopisch klein – das heißt, sie sind so klein, dass wir sie nicht sehen können. Aber wenn sie alle zusammenkommen, bilden sie jeden Teil unseres Körpers, einschließlich unserer Haut, Nägel, Knochen, Haare, Lymphknoten, Blut und Körperorgane.
Es gibt viele Checks and Balances, die passieren, um sicherzustellen, dass sich die Zellen richtig entwickeln. Dazu gehören „Immuncheckpoints“. Immun-Checkpoints sind Punkte während des Zellwachstums, an denen unser Immunsystem „überprüft“, ob die Zelle eine normale, gesunde Zelle ist.
Wird die Zelle überprüft und für gesund befunden, wächst sie weiter. Wenn es krank oder in irgendeiner Weise beschädigt ist, wird es entweder repariert oder zerstört (stirbt) und durch unser Lymphsystem aus unserem Körper entfernt.
- Wenn sich Zellen vermehren, nennt man das Zellteilung.
- Wenn Zellen sterben, nennt man das Apoptose.
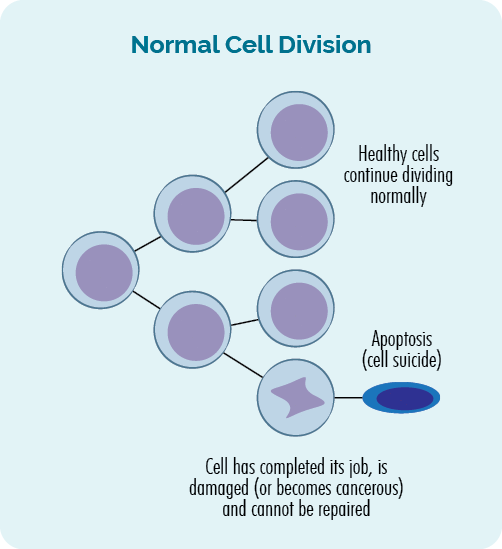
Dieser Prozess der Zellteilung und Apoptose wird durch die Gene in unserer DNA reguliert und findet ständig in unserem Körper statt. Wir stellen jeden Tag Billionen von Zellen her, um die alten zu ersetzen, die ihre Arbeit beendet haben oder beschädigt wurden.
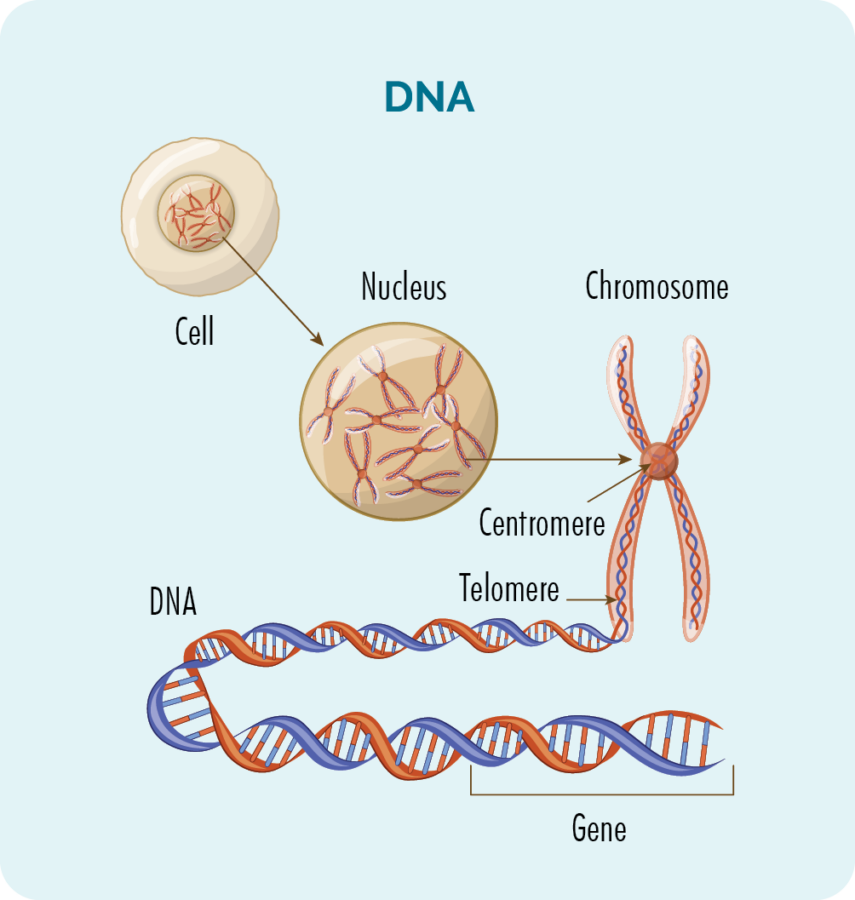
Gene und DNS
In jeder Zelle (mit Ausnahme der roten Blutkörperchen) befindet sich ein Zellkern mit 23 Chromosomenpaaren.
Chromosomen bestehen aus unserer DNA, und unsere DNA besteht aus vielen verschiedenen Genen, die das „Rezept“ dafür liefern, wie unsere Zellen wachsen, sich vermehren, funktionieren und schließlich sterben sollen.
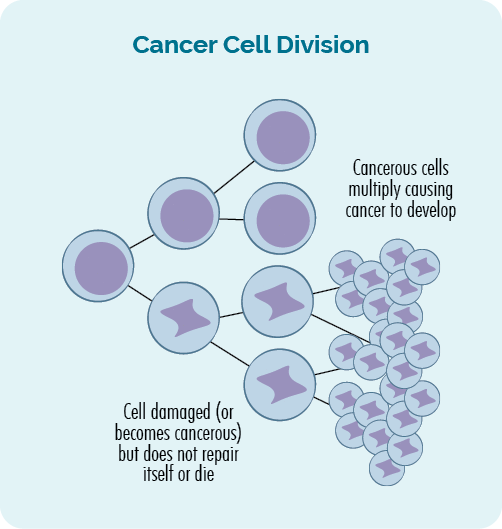
Krebs entsteht, wenn Schäden oder Fehler in unseren Genen passieren. Einige Lymphombehandlungen können die Gene nachhaltig schädigen.
Erfahren Sie im folgenden Video mehr darüber, was passiert, wenn unsere Gene und DNA beschädigt werden. Machen Sie sich nicht zu viele Gedanken über all die Namen von Proteinen und Prozessen, die Namen sind nicht so wichtig wie das, was sie tun.
Was ist Krebs?
Krebs ist ein GenTic-Krankheit. Es tritt auf, wenn Schäden oder Fehler in unserem auftreten Gens, was zu abnormalem, unkontrolliertem Wachstum von Zellen führt.
Krebs entsteht, wenn das unkontrollierte und abnormale Wachstum von Zellen anhält und einen Tumor bildet, oder wenn es zu einer Zunahme von Krebszellen in Ihrem Blut oder Lymphsystem kommt.
Diese Veränderungen unserer DNA werden manchmal als genetische Mutationen oder genetische Variationen bezeichnet.
Sekundäre Krebserkrankungen entstehen aufgrund der Schäden, die die Behandlung Ihres ersten Krebses – Lymphom oder CLL – an Ihrer DNA, Ihren Genen oder Ihrem Immunsystem verursacht.
Welche Art von Sekundärkrebs kann auftreten?
Die Behandlung eines Lymphoms kann das Risiko für jede Krebsart etwas erhöhen. Allerdings kann das Risiko für bestimmte Zweitkrebserkrankungen höher sein, abhängig von der Art Ihrer Behandlung und der Lokalisation des behandelten Lymphoms.
Eine Chemotherapie kann das Risiko einer zweiten Erkrankung erhöhen Blutkrebs B. Myelom oder Leukämie, oder, wenn Sie ein Hodgkin-Lymphom hatten, können Sie einen Subtyp des Non-Hodgkin-Lymphoms entwickeln. Eine Auto-T-Zelltherapie kann Ihr Risiko für die Entwicklung eines T-Zell-Lymphoms, einer Leukämie oder eines Hautkrebses erhöhen, obwohl das Risiko als gering eingeschätzt wird.
Das Risiko einer zweiten Krebserkrankung nach einer Strahlenbehandlung hängt von der Körperregion ab, auf die die Strahlenbehandlung gerichtet war.
Klicken Sie auf die Überschriften unten, um mehr über das Risiko der häufigeren Arten von Zweitkrebs zu erfahren.
Hautkrebs kann sein:
- Basalzellkarzinome
- Plattenepithelkarzinom
- Melanome
- Merkelzellkarzinome.
Brustkrebs kommt bei Frauen häufiger vor als bei Männern, aber auch Männer können an Brustkrebs erkranken. Wenn Ihre Brust bestrahlt wurde, besteht möglicherweise ein erhöhtes Risiko, später im Leben an Brustkrebs zu erkranken.
Sie sollten ab dem 30. Lebensjahr oder 8 Jahre nach Beginn der Behandlung Ihres Lymphoms/CLL mit jährlichen Untersuchungen wie Mammographie und Ultraschall beginnen – je nachdem, was zuerst eintritt.
Ihr Risiko, als Langzeitwirkung Ihrer Lymphombehandlung an Brustkrebs zu erkranken, ist höher, wenn Ihre Brust bestrahlt wurde, als Sie jünger als 30 Jahre waren.
Bitten Sie Ihren Hausarzt (Arzt vor Ort), Ihnen zu zeigen, wie Sie Ihre Brüste auf Knoten untersuchen können. Überprüfen Sie jeden Monat, ob Knoten vorhanden sind, und melden Sie etwaige Veränderungen Ihrem Hausarzt.
Es kann sein, dass Sie ein zweites und damit nicht zusammenhängendes Lymphom entwickeln. Das ist anders als ein Rückfall oder ein transformiertes Lymphom.
Wenn Sie beispielsweise bereits zuvor wegen eines Hodgkin-Lymphoms behandelt wurden, kann es sein, dass Sie ein zweites Lymphom entwickeln, bei dem es sich um einen Subtyp des Non-Hodgkin-Lymphoms (NHL) handelt. Wenn Sie in der Vergangenheit an NHL gelitten haben, entwickeln Sie möglicherweise eine andere Art von NHL oder ein Hodgkin-Lymphom.
Einige Menschen haben nach einer CAR-T-Zelltherapie gegen ein B-Zell-Lymphom ein T-Zell-Lymphom entwickelt.
Klicken Sie auf Kostenlos erhalten und dann auf Installieren. Hier finden Sie weitere Informationen zu den Symptomen eines Lymphoms und wann Sie Ihren Arzt aufsuchen sollten.
Abhängig von der Art der Behandlung, die Sie erhalten haben, besteht möglicherweise ein erhöhtes Risiko, an einer Leukämieart namens Akute Myeloische Leukämie (AML) zu erkranken. Zu den Symptomen von AML gehören:
- Blutungen oder Blutergüsse treten leichter als gewöhnlich auf oder es kommt zu einem violetten oder rötlichen fleckigen Ausschlag.
- Müdigkeit und allgemeine Schwäche
- Gewichtsverlust mit oder ohne Appetitlosigkeit
- Wunden, die nicht wie erwartet heilen
- Fieber und/oder Schüttelfrost
- Infektionen, die immer wieder auftreten oder nicht verschwinden
- Atembeschwerden, Kurzatmigkeit oder Brustschmerzen
- Veränderungen bei Ihren Blutuntersuchungen.
Fragen Sie Ihren Arzt, ob bei Ihnen ein erhöhtes Risiko besteht, an AML zu erkranken, und welche Nachsorgemaßnahmen Sie möglicherweise benötigen.
Möglicherweise besteht für Sie ein leicht erhöhtes Risiko, später im Leben an Lungenkrebs zu erkranken, wenn Ihre Brust bestrahlt wurde. Dieses Risiko erhöht sich, wenn Sie rauchen, es kann jedoch auch bei Nichtrauchern auftreten.
Neuere Techniken der Strahlenbehandlung machen die Strahlenbehandlung sicherer und verringern das Risiko. Sie sollten jedoch alle Atemwegsbeschwerden Ihrem Arzt melden, wenn diese länger als zwei Wochen anhalten. Diese beinhalten:
- Ohne Grund kurzatmig sein
- Fühlen Sie sich schneller als erwartet müde oder außer Atem, wenn Sie Sport treiben
- Schmerzen in deiner Brust
- Beschwerden beim Atmen
- Husten mit oder ohne Schleim
- Blut abhusten.
Wenn Ihr Hals oder Rachen bestrahlt wurde, besteht möglicherweise ein erhöhtes Risiko, an Schilddrüsenkrebs zu erkranken.
Zu den Symptomen von Schilddrüsenkrebs gehören:
- Halsschmerzen oder Schmerzen im vorderen Nacken, die bis zu den Ohren reichen können
- Ein Kloß vorne im Hals
- Schwellung im Nacken
- Schwierigkeiten beim Schlucken oder Atmen
- Änderungen an Ihrer Stimme
- Ein Husten, der nicht verschwindet.
Suchen Sie Ihren Hausarzt auf, wenn eines dieser Symptome schwerwiegend ist oder länger als 2 Wochen anhält.
Die Bestrahlung Ihres Bauches oder Darms kann Ihr Risiko erhöhen, später im Leben an Darmkrebs zu erkranken. Melden Sie alle Änderungen Ihrem Arzt zur Überprüfung. Zu den Änderungen, die Sie möglicherweise erhalten, gehören:
- Durchfall oder Verstopfung
- Blähungen oder Schmerzen im Bauch und Bauch
- Blut, wenn Sie auf die Toilette gehen – es kann wie hellrotes Blut oder dunkler, klebriger schwarzer Kot aussehen
- Schwierigkeiten beim Essen aufgrund des Sättigungsgefühls
- Übelkeit und Erbrechen
- Gewichtsverlust ohne es zu versuchen.
Möglicherweise besteht bei Ihnen ein erhöhtes Risiko für Prostatakrebs, wenn Ihr Bauch- oder Beckenbereich bestrahlt wurde oder Sie andere Arten von Krebsmedikamenten wie Chemotherapie, gezielte Therapie oder Immuntherapie erhalten haben.
Lassen Sie die Prostata regelmäßig bei Ihrem Hausarzt untersuchen und melden Sie alle Veränderungen wie:
- Schwierigkeiten beim Urinieren (Urinieren) oder der Drang, mehr als gewöhnlich zu urinieren
- Veränderungen bei der Entstehung einer Erektion oder Blut im Sperma
- Schmerzen, Blähungen oder Unwohlsein im Bauch.
Für welche zweiten Krebsarten Sie möglicherweise gefährdet sind und welche Nachuntersuchungen und Scans Sie durchführen lassen sollten. Ihr Hausarzt kann Ihnen bei der Organisation dieser Tests behilflich sein.
Lohnt sich das Risiko einer Behandlung?
Das ist eine sehr persönliche Entscheidung. Das Risiko, an einer zweiten Krebserkrankung zu erkranken, ist zwar höher als bei Menschen ohne Lymphombehandlung, aber immer noch gering.
Wenn Sie sich jetzt einer Behandlung unterziehen, können Sie hoffentlich eine Remission oder sogar eine Heilung Ihres aktuellen Lymphoms erreichen. Dies kann Ihnen möglicherweise noch viele weitere Jahre mit guter Lebensqualität bescheren.
Zu wissen, dass das Risiko einer zweiten Krebserkrankung besteht, kann Angst auslösen, bedeutet aber auch, dass Sie wissen, auf welche Symptome Sie achten müssen und wann Sie einen Arzt aufsuchen müssen. Das bedeutet auch, dass Sie engmaschig überwacht werden und Scans oder Tests durchgeführt werden, um mögliche Zweitkrebserkrankungen frühzeitig zu erkennen. Dadurch haben Sie hoffentlich die besten Chancen auf eine erfolgreiche Behandlung.
Allerdings können nur Sie selbst entscheiden, welche Risiken Sie für Ihre Gesundheit eingehen möchten. Stellen Sie Ihrem Hämatologen Fragen zu den Risiken, wenn die von ihm empfohlene Behandlung nicht durchgeführt wird. Fragen Sie sie nach Ihrem Risiko für eine zweite Krebserkrankung und welche Nachuntersuchungen Sie durchführen lassen sollten.
Sprechen Sie dann bei Bedarf mit Ihren Lieben oder einem Psychologen. Treffen Sie Ihre Entscheidung auf der Grundlage der Informationen, die Sie erhalten haben, und was für Sie richtig ist. Wenn Sie das Gefühl haben, nicht über ausreichende Informationen zu verfügen, können Sie auch eine zweite Meinung zu Ihrer Behandlung einholen. Ihr Hämatologe oder Hausarzt kann Ihnen dabei helfen, eine zweite Meinung einzuholen.
Welche Nachuntersuchungen sollte ich durchführen lassen?
Es gibt kein spezifisches Protokoll für die Durchführung von Nachuntersuchungen auf Zweitkarzinome nach der Behandlung. Denn was Sie benötigen, hängt von der Art des Lymphoms ab, das Sie hatten, von den Behandlungen, die Sie erhalten haben, und von den betroffenen Körperregionen.
Sprechen Sie mit Ihrem Hämatologen oder Onkologen über die Art der Nachuntersuchungen, die Sie durchführen lassen sollten. Im Folgenden finden Sie jedoch eine Anleitung dazu, was Sie beachten müssen.
- Regelmäßige Blutuntersuchungen gemäß den Empfehlungen Ihres Onkologen oder Hämatologen.
- Monatliche Selbstuntersuchungen der Brust (Melden Sie Änderungen schnellstmöglich Ihrem Hausarzt) und Mammographie und/oder Ultraschall, wie von Ihrem Arzt empfohlen.
- Jährliche Mammographie und Ultraschall ab dem 30. Lebensjahr oder 8 Jahre nach der Bestrahlung Ihrer Brust, wenn die Behandlung vor dem 30. Lebensjahr erfolgte.
- Pap-Abstriche wie von Ihrem Arzt empfohlen.
- Jährliche Hautkontrollen – häufiger, wenn Ihr Arzt dies empfiehlt.
- Ab dem 50. Lebensjahr alle zwei Jahre eine Darmuntersuchung, auf Empfehlung Ihres Arztes auch früher.
- Ab dem 50. Lebensjahr werden jährliche Prostatakontrollen durchgeführt, auf Empfehlung Ihres Arztes auch früher.
- Impfungen wie von Ihrem Arzt empfohlen.
Zusammenfassung
- Lymphombehandlungen können lebensrettend sein, aber alle Behandlungsarten erhöhen auch das Risiko, später im Leben an einer zweiten Krebserkrankung zu erkranken.
- Bei Zweitkarzinomen handelt es sich nicht um einen Rückfall oder eine Transformation Ihres ursprünglichen Lymphoms. Es handelt sich um eine andere Krebsart, die nichts mit Ihrem Lymphom zu tun hat.
- Eine Strahlentherapie kann das Risiko einer zweiten Krebserkrankung in dem Bereich, in den die Strahlung gerichtet ist, erhöhen.
- Eine Chemotherapie kann Ihr Risiko für einen zweiten Blutkrebs oder andere Arten solider Tumoren erhöhen.
- Hautkrebs ist die häufigste Zweitkrebserkrankung. Jährliche Hautkontrollen sind wichtig.
- Sowohl Männer als auch Frauen können an Brustkrebs erkranken, wobei Frauen häufiger davon betroffen sind. Wenn Ihre Brust bestrahlt wurde, führen Sie monatliche Selbstkontrollen durch und melden Sie alle Veränderungen Ihrem Arzt.
- Bleiben Sie über alle empfohlenen Screening-Tests, Scans und Impfungen auf dem Laufenden.
- Fragen Sie Ihren Hämatologen, Onkologen oder Radioonkologen nach Ihrem Risiko für Zweitkrebserkrankungen und erstellen Sie mit ihm einen Plan für die Nachsorge.
- Wenn Sie noch keinen Hausarzt Ihres Vertrauens haben, suchen Sie nach einem und informieren Sie ihn über Ihre Behandlungen und bestehenden Risiken. Bitten Sie sie, mit Ihrem Hämatologen, Onkologen oder Radioonkologen Kontakt aufzunehmen, um Ratschläge zur laufenden Nachsorge zu erhalten.

