Լիմֆոմայի բուժումը հաճախ փրկող որոշում է: Այնուամենայնիվ, այն նաև ձեզ ավելի մեծ ռիսկի է ենթարկում երկրորդ քաղցկեղի հետագա զարգացման համար: Շատ դեպքերում երկրորդ քաղցկեղը կարող է առաջանալ ձեր լիմֆոմայի բուժումը սկսելուց ավելի քան 10 տարի անց: Շատ հազվադեպ դեպքերում դա կարող է տեղի ունենալ ավելի վաղ:
Թուլացած իմունային համակարգը, քիմիաթերապիան և ճառագայթային թերապիան կարող են մեծացնել երկրորդ քաղցկեղի ռիսկը, որը տարբերվում է ձեր նախնական լիմֆոմայից: Այլ բուժումները նույնպես կարող են մեծացնել ձեր ռիսկը:
Ոչ բոլորը, ովքեր բուժում են անցել, երկրորդ քաղցկեղ կստանան, սակայն կարևոր է տեղյակ լինել ռիսկի մասին, որպեսզի կարողանաք կառավարել ձեր առողջությունը և վաղաժամ բժշկական խորհրդատվություն ստանալ: Ձեր ընդհանուր պրակտիկայի (GP), արյունաբանի, ուռուցքաբանի կամ ճառագայթային ուռուցքաբանի հետ կանոնավոր ստուգումներ կատարելը կարևոր մասն է՝ համոզվելու համար, որ ցանկացած երկրորդ քաղցկեղը վաղ է վերցվում և անհրաժեշտության դեպքում բուժվում:
Այս էջը կտրամադրի տեղեկատվություն այն մասին, թե ինչ պետք է փնտրել, ինչ ստուգումներ պետք է անցնեք և երբ դիմեք բժշկի նոր ախտանիշների մասին:
Ինչ է երկրորդ քաղցկեղը
Երկրորդ քաղցկեղը նոր քաղցկեղի զարգացումն է, որը կապված չէ ձեր նախնական լիմֆոմայի կամ CLL ախտորոշման հետ: Դա է ոչ ռեցիդիվ կամ փոխակերպում ձեր լիմֆոմայի/CLL.
Ռեցիդիվ կամ վերափոխված լիմֆոմայի մասին լրացուցիչ տեղեկությունների համար սեղմեք ստորև նշված հղումները:
Ինչու են երկրորդ քաղցկեղը տեղի ունենում:
Որոշ բուժումներ գործում են՝ փոխելով ձեր իմունային համակարգի աշխատանքը, մինչդեռ մյուսները ուղղակիորեն վնասում են ձեր բջիջների ԴՆԹ-ին: Սա կարևոր է, քանի որ այն օգնում է ոչնչացնել լիմֆոմայի բջիջները: Այնուամենայնիվ, դա կարող է նաև մեծացնել երկրորդ քաղցկեղի ձեր ռիսկը, քանի որ ձեր իմունային համակարգը կարող է թուլանալ, կամ ԴՆԹ-ի վնասը կարող է ի վերջո հանգեցնել այն բանին, որ ավելի անպիտան (վնասված) բջիջները փախչեն ձեր իմունային համակարգից և բազմապատկվեն, մինչև դրանք քաղցկեղ դառնան:
Մարդկանց մեծ մասը երկրորդ քաղցկեղ չի ստանում: Այնուամենայնիվ, կարևոր է իմանալ ձեր ռիսկի մասին, որպեսզի կարողանաք սովորական զննում անցնել և վաղաժամ բժշկական խորհրդատվություն ստանալ:
Ինչպե՞ս են սովորաբար աճում բջիջները:
Սովորաբար բջիջները աճում և բազմանում են խիստ վերահսկվող և կազմակերպված ձևով: Նրանք ծրագրված են աճել և վարվել որոշակի ձևով, ինչպես նաև բազմանալ կամ մահանալ որոշակի ժամանակներում:
Բջիջներն ինքնուրույն մանրադիտակային են, այսինքն՝ այնքան փոքր են, որ մենք չենք կարող տեսնել դրանք: Բայց երբ նրանք բոլորը միանում են, նրանք կազմում են մեր մարմնի բոլոր մասերը, ներառյալ մեր մաշկը, եղունգները, ոսկորները, մազերը, ավշային հանգույցները, արյունը և մարմնի օրգանները:
Կան բազմաթիվ ստուգումներ և հավասարակշռություններ, որոնք տեղի են ունենում համոզվելու համար, որ բջիջները զարգանում են ճիշտ ճանապարհով: Դրանք ներառում են «իմունային անցակետեր»: Իմունային հսկիչ կետերը բջիջների աճի ընթացքում այն կետերն են, որտեղ մեր իմունային համակարգը «ստուգում է», որ բջիջը նորմալ, առողջ բջիջ է:
Եթե բջիջը ստուգվում է և պարզվում է, որ այն առողջ է, այն շարունակում է աճել: Եթե այն հիվանդ է կամ ինչ-որ կերպ վնասված է, այն կա՛մ վերականգնվում է, կա՛մ ոչնչացվում (մեռնում է) և մեր ավշային համակարգի միջոցով հեռացվում է մեր մարմնից:
- Երբ բջիջները բազմանում են, այն կոչվում է բջջային բաժանում.
- Երբ բջիջները մահանում են, կոչվում է apoptosis.
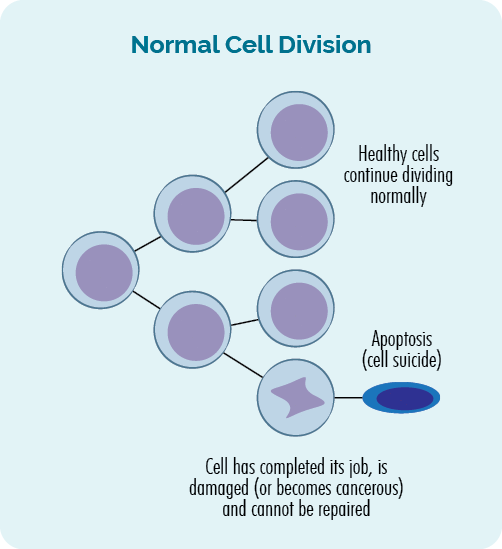
Բջիջների բաժանման և ապոպտոզի այս գործընթացը կարգավորվում է մեր ԴՆԹ-ի գեներով և մշտապես տեղի է ունենում մեր մարմնում: Մենք ամեն օր տրիլիոնավոր բջիջներ ենք պատրաստում՝ փոխարինելու իրենց աշխատանքը ավարտած կամ վնասված հներին:
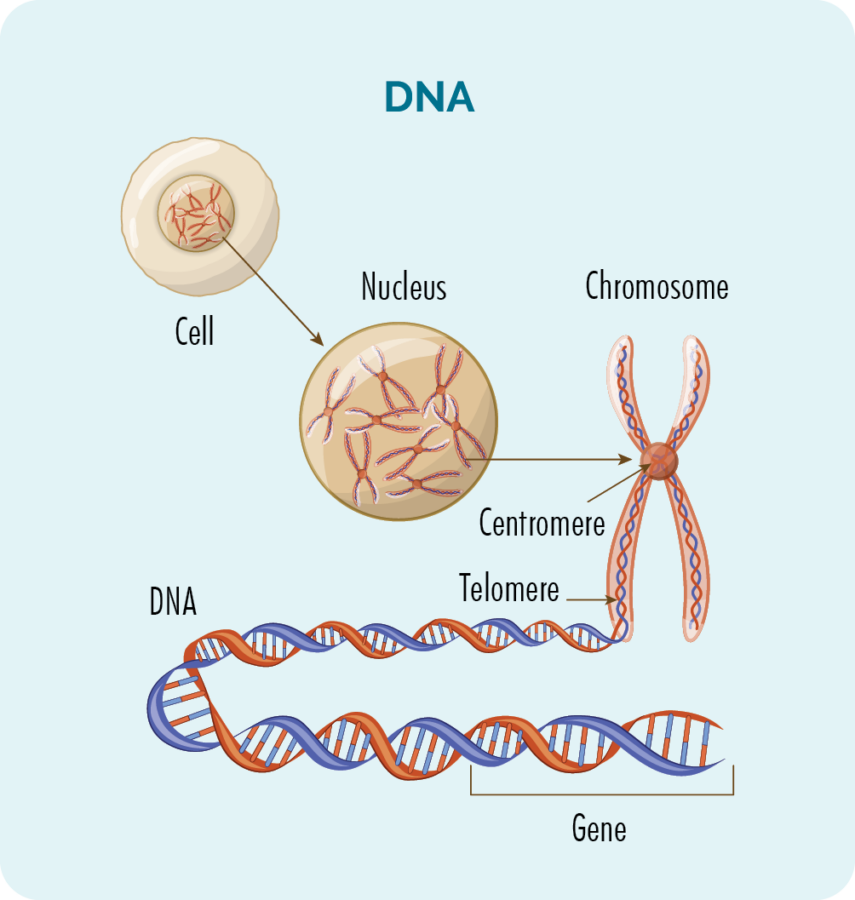
Գեներ և ԴՆԹ
Յուրաքանչյուր բջջի ներսում (բացառությամբ կարմիր արյան բջիջների) գտնվում է 23 զույգ քրոմոսոմ ունեցող միջուկ:
Քրոմոսոմները կազմված են մեր ԴՆԹ-ից, և մեր ԴՆԹ-ն կազմված է բազմաթիվ տարբեր գեներից, որոնք ապահովում են «բաղադրատոմսը», թե ինչպես պետք է մեր բջիջները աճեն, բազմանան, աշխատեն և ի վերջո մեռնեն:
Քաղցկեղն առաջանում է, երբ մեր գեներում վնասներ կամ սխալներ են տեղի ունենում: Լիմֆոմայի բուժման որոշ միջոցներ կարող են գեներին որոշակի տեւական վնաս պատճառել:
Իմացեք ավելին այն մասին, թե ինչ է տեղի ունենում, երբ մեր գեները և ԴՆԹ-ն վնասվում են ստորև ներկայացված տեսանյութում: Շատ մի անհանգստացեք սպիտակուցների և պրոցեսների բոլոր անվանումների մասին, անուններն այնքան կարևոր չեն, որքան նրանք անում են:
Ինչ է քաղցկեղը:
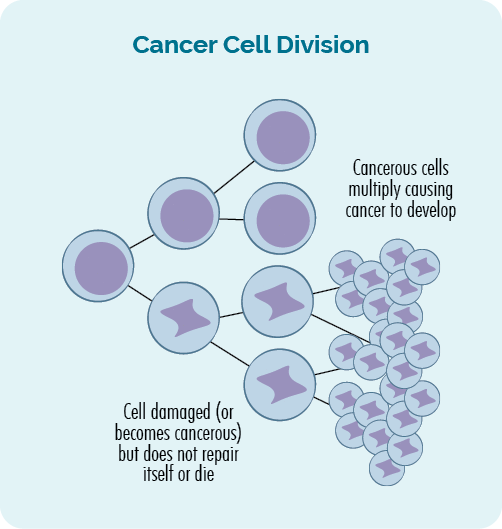
Քաղցկեղը ա գենտիկ հիվանդություն. Դա տեղի է ունենում, երբ մեր մեջ տեղի են ունենում վնասներ կամ սխալներ գենs, ինչը հանգեցնում է բջիջների աննորմալ, անվերահսկելի աճին:
Քաղցկեղը տեղի է ունենում, երբ բջիջների անվերահսկելի և աննորմալ աճը շարունակվում է և ձևավորում է ուռուցք կամ քաղցկեղային բջիջների ավելացում արյան կամ ավշային համակարգում:
Մեր ԴՆԹ-ի այս փոփոխությունները երբեմն կոչվում են գենետիկ մուտացիաներ կամ գենետիկ տատանումներ:
Երկրորդային քաղցկեղը տեղի է ունենում ձեր առաջին քաղցկեղի բուժման վնասի պատճառով՝ լիմֆոմա կամ CLL, որոնք առաջացնում են ձեր ԴՆԹ-ն, գեները կամ իմունային համակարգը:
Ի՞նչ տեսակի երկրորդական քաղցկեղ կարող է առաջանալ:
Լիմֆոմայի բուժումը կարող է ձեզ մի փոքր ավելի բարձր ռիսկի ենթարկել ցանկացած տեսակի քաղցկեղի: Այնուամենայնիվ, որոշ երկրորդ քաղցկեղի ռիսկը կարող է ավելի բարձր լինել՝ կախված ձեր բուժման տեսակից և բուժվող լիմֆոմայի տեղակայությունից:
Քիմիաթերապիայի միջոցով բուժումը կարող է մեկ վայրկյան բարձրացնել ձեր ռիսկը արյան քաղցկեղ օրինակ՝ միելոմա կամ լեյկոզ կամ, եթե դուք ունեցել եք Հոջկինի լիմֆոմա, կարող եք զարգանալ ոչ-Հոջկին լիմֆոմայի ենթատեսակ: Ավտոմեքենայի T-բջջային թերապիան կարող է մեծացնել T-բջիջների լիմֆոմայի, լեյկեմիայի կամ մաշկի քաղցկեղի զարգացման ռիսկը, թեև ենթադրվում է, որ ռիսկը փոքր է:
Ճառագայթային բուժումից հետո երկրորդ քաղցկեղի վտանգը կապված է ձեր մարմնի այն տարածքի հետ, որտեղ ուղղված է եղել ճառագայթային բուժումը:
Կտտացրեք ստորև բերված վերնագրերին՝ ավելին իմանալու երկրորդ քաղցկեղի ավելի տարածված տեսակների ռիսկի մասին:
Մաշկի քաղցկեղը կարող է լինել.
- Բազալային բջիջների քաղցկեղ
- Squamous բջջային քաղցկեղ
- Մելանոմներ
- Մերկելի բջիջների քաղցկեղ.
Կրծքագեղձի քաղցկեղն ավելի հաճախ հանդիպում է կանանց, քան տղամարդկանց մոտ, սակայն տղամարդիկ դեռ կարող են կրծքագեղձի քաղցկեղով հիվանդանալ: Եթե կրծքավանդակի ճառագայթում եք ստացել, ապա կարող եք ավելի ուշ կյանքում կրծքագեղձի քաղցկեղով հիվանդանալու վտանգի առաջ կանգնել:
Դուք պետք է սկսեք տարեկան ստուգումներ կատարել, ինչպիսիք են մամոգրաֆիան և ուլտրաձայնային հետազոտությունը 30 տարեկանից կամ լիմֆոմայի/ԿԼԼ-ի բուժումը սկսելուց 8 տարի անց՝ որն առաջինը լինի:
Կրծքագեղձի քաղցկեղի զարգացման ռիսկը, որպես լիմֆոմայի բուժման երկարաժամկետ ազդեցություն, ավելի բարձր է, եթե ձեր կրծքավանդակի ճառագայթումը 30 տարեկանից ցածր է եղել:
Խնդրեք ձեր GP-ին (տեղական բժշկին) ցույց տալ, թե ինչպես ստուգել ձեր կրծքագեղձերը գնդիկների համար: Ամսական ստուգեք, թե արդյոք առկա են կոշտուկներ և ցանկացած փոփոխություն զեկուցեք ձեր GP-ին:
Դուք կարող եք զարգացնել երկրորդ և անկապ լիմֆոմա: Սա տարբերվում է ռեցիդիվից կամ փոխակերպված լիմֆոմայից.
Օրինակ, եթե նախկինում բուժում եք ստացել Հոջկինի լիմֆոմայի համար, կարող եք զարգանալ երկրորդ լիմֆոմա, որը ոչ-Հոջկին լիմֆոմայի (NHL) ենթատեսակ է: Եթե դուք նախկինում ունեցել եք NHL, կարող եք զարգանալ այլ տեսակի NHL կամ Հոջկինի լիմֆոմա:
Որոշ մարդիկ զարգացրել են T-բջջային լիմֆոմա B-բջիջների լիմֆոմայի համար CAR T-բջջային թերապիայից հետո:
Սեղմել այստեղ՝ լրացուցիչ տեղեկություններից լիմֆոմայի ախտանիշների վերաբերյալ և երբ դիմել ձեր բժշկին:
Կախված բուժման տեսակից, դուք կարող եք ունենալ լեյկեմիայի տիպի զարգացման բարձր ռիսկ, որը կոչվում է Սուր միելոիդ լեյկոզ (ԱՄԼ): AML-ի ախտանիշները ներառում են.
- Արյունահոսություն կամ կապտուկ սովորականից ավելի հեշտ է, կամ մանուշակագույն կամ կարմրավուն բծավոր ցան:
- Հոգնածություն և ընդհանուր թուլություն
- Քաշի կորուստ ախորժակի կորստի հետ կամ առանց դրա
- Խոցեր, որոնք չեն բուժվում, ինչպես սպասվում էր
- Ջերմություն և/կամ դող
- Վարակներ, որոնք անընդհատ վերադառնում են կամ չեն անհետանում
- Դժվար շնչառություն, շնչառության շեղում կամ կրծքավանդակի ցավ
- Ձեր արյան անալիզների փոփոխություններ.
Հարցրեք ձեր բժշկին, արդյոք դուք ունեք AML-ի զարգացման ռիսկի բարձրացում, և ինչ հետևանքներ կարող են ձեզ անհրաժեշտ լինել:
Դուք կարող եք մի փոքր աճել թոքերի քաղցկեղի զարգացման ռիսկը հետագայում, եթե կրծքավանդակի ճառագայթում եք ստացել: Այս ռիսկը մեծանում է, եթե դուք ծխում եք, սակայն նույնիսկ չծխողները կարող են այն հիվանդանալ:
Ճառագայթային բուժման ավելի նոր տեխնիկան այն դարձնում է ավելի անվտանգ և նվազեցնում ռիսկը, սակայն դուք պետք է ձեր բժշկին զեկուցեք շնչառական ախտանշանների մասին, եթե դրանք տևեն ավելի քան երկու շաբաթ: Դրանք ներառում են.
- Առանց պատճառի շնչառության պակասի զգացում
- Հոգնածության կամ շնչառության զգացում ավելի շուտ, քան սպասվում էր, երբ մարզվում եք
- Ցավ ձեր կրծքավանդակում
- Անհանգստություն, երբ դուք շնչում եք
- Հազալը խորխի հետ կամ առանց դրա
- Հազալով արյուն.
Դուք կարող եք վահանաձև գեղձի քաղցկեղի զարգացման ավելի մեծ ռիսկի ենթարկվել, եթե ձեր պարանոցի կամ կոկորդի ճառագայթում եք ստացել:
Վահանաձև գեղձի քաղցկեղի ախտանիշները ներառում են.
- Կոկորդի ցավ կամ ցավ ձեր պարանոցի առջևի հատվածում, որը կարող է հասնել մինչև ձեր ականջները
- Գունդ ձեր կոկորդի առջևում
- Ձեր պարանոցի այտուցը
- Կուլ տալու կամ շնչելու դժվարություն
- Փոփոխություններ ձեր ձայնում
- Հազ, որը չի անցնում.
Այցելեք ձեր տեղական բժշկին (GP), եթե այս ախտանիշներից որևէ մեկը ծանր է կամ եթե դրանք տևում են ավելի քան 2 շաբաթ:
Ձեր որովայնի կամ աղիքների ճառագայթումը կարող է մեծացնել աղիների քաղցկեղի հետագա զարգացման ռիսկը: Բոլոր փոփոխությունները զեկուցեք ձեր բժշկին վերանայման համար: Փոփոխությունները, որոնք դուք կարող եք ստանալ, ներառում են.
- Դիարեա կամ փորկապություն
- Որովայնի և որովայնի փքվածություն կամ ցավ
- Արյուն, երբ դուք գնում եք զուգարան – սա կարող է նմանվել վառ կարմիր արյան կամ մուգ կպչուն սև թուխ
- Ուտելու դժվարություն՝ կուշտ զգալու պատճառով
- Ներխուժում եւ փսխում
- Քաշի կորուստ առանց փորձելու.
Դուք կարող եք շագանակագեղձի քաղցկեղի բարձր ռիսկի ենթարկվել, եթե դուք ճառագայթել եք որովայնի կամ կոնքի տարածքը, կամ ունեցել եք այլ տեսակի հակաքաղցկեղային դեղամիջոցներ, ինչպիսիք են քիմիան, նպատակային կամ իմունոթերապիան:
Պարբերաբար կատարեք շագանակագեղձի ստուգումներ ձեր GP-ի հետ և տեղեկացրեք ցանկացած փոփոխության մասին, ինչպիսիք են՝
- մեզի արտահոսքի հետ կապված դժվարություններ (լացություն) կամ սովորականից ավելի շատ գնալու անհրաժեշտություն
- փոփոխություններ սերմնահեղուկի մեջ էրեկցիայի կամ արյան մեջ
- ցավ, փքվածություն կամ անհանգստություն որովայնում:
Ո՞ր երկրորդ քաղցկեղի վտանգի տակ կարող եք լինել, և ինչպիսի հետագա թեստեր և սկանավորումներ պետք է անցնեք: Ձեր GP-ը կկարողանա օգնել կազմակերպել այս թեստերը:
Արժե՞ արդյոք ռիսկի դիմել բուժման համար:
Սա շատ անձնական որոշում է: Երկրորդ քաղցկեղի զարգացման ռիսկը, թեև ավելի բարձր է, քան նրանց մոտ, ովքեր չեն բուժում լիմֆոմայի համար, այնուամենայնիվ, ցածր է:
Բուժվելով հիմա՝ դուք հուսով ենք, որ կարող եք հասնել թողության կամ նույնիսկ բուժել ձեր ներկայիս լիմֆոմայից: Սա, հնարավոր է, կարող է ձեզ ավելի շատ տարիներ լավ որակի կյանք տալ:
Երկրորդ քաղցկեղի վտանգի մասին իմանալը կարող է անհանգստություն առաջացնել, բայց նաև նշանակում է, որ դուք գիտեք, թե ինչ ախտանիշներից պետք է ուշադրություն դարձնել և երբ դիմել բժշկի: Սա նաև նշանակում է, որ ձեզ ուշադիր կհետևեն և կկատարվեն սկանավորումներ կամ թեստեր՝ հնարավոր երկրորդ քաղցկեղը վաղ հայտնաբերելու համար: Սա, հուսով ենք, ձեզ կտա այն հաջողությամբ բուժվելու լավագույն հնարավորությունը:
Այնուամենայնիվ, միայն դուք կարող եք որոշել, թե ինչ ռիսկեր եք պատրաստ վերցնել ձեր առողջության հետ կապված: Հարցրեք ձեր հեմատոլոգին իրենց առաջարկած բուժումը չանցնելու ռիսկերի մասին: Հարցրեք նրանց երկրորդ քաղցկեղի ձեր ռիսկերի և հետագա թեստերի մասին, որոնք դուք պետք է անցնեք:
Այնուհետև, անհրաժեշտության դեպքում խոսեք ձեր սիրելիների կամ հոգեբանի հետ: Ձեր որոշումը կայացրեք՝ հիմնվելով ձեզ տրված տեղեկատվության վրա, և այն, ինչ ճիշտ է ձեզ համար: Եթե կարծում եք, որ բավարար տեղեկատվություն չեք ստացել, կարող եք նաև երկրորդ կարծիք խնդրել ձեր բուժման վերաբերյալ: Ձեր արյունաբանը կամ բժիշկը կարող են օգնել ձեզ կազմակերպել երկրորդ կարծիքը:
Ի՞նչ հետագա թեստեր պետք է անցնեմ:
Բուժումից հետո երկրորդ քաղցկեղի համար հետագա թեստավորում կատարելու համար հատուկ արձանագրություն չկա: Դա պայմանավորված է նրանով, որ ձեզ անհրաժեշտը կախված կլինի ձեր ունեցած լիմֆոմայի տեսակից, բուժման եղանակներից և ձեր մարմնի տուժած տարածքներից:
Խոսեք ձեր արյունաբանի կամ ուռուցքաբանի հետ հետագա թեստերի տեսակների մասին, որոնք դուք պետք է անցնեք: Այնուամենայնիվ, ստորև ներկայացված է ուղեցույց, թե ինչ պետք է հաշվի առնել:
- Ձեր ուռուցքաբանի կամ արյունաբանի կողմից առաջարկված արյան կանոնավոր անալիզներ:
- Կրծքագեղձի ամենամսյա ստուգումներ (որքան հնարավոր է շուտ տեղեկացրեք ձեր GP-ի փոփոխությունների մասին), և մամոգրաֆիա և/կամ ուլտրաձայնային հետազոտություն՝ ըստ ձեր բժշկի առաջարկության:
- Տարեկան մամոգրաֆիա և ուլտրաձայնային հետազոտություն 30 տարեկանից կամ ձեր կրծքավանդակի ճառագայթումից 8 տարի հետո, եթե բուժումը կատարվել է մինչև 30 տարեկանը:
- Պապ թեստ՝ ըստ ձեր բժշկի առաջարկածի:
- Մաշկի տարեկան ստուգումներ՝ ավելի հաճախ, եթե խորհուրդ է տրվում ձեր բժշկի կողմից:
- Աղիների սքրինինգ 50 տարեկանից սկսած ամեն երկրորդ տարին մեկ և ավելի վաղ՝ բժշկի առաջարկության դեպքում:
- Շագանակագեղձի շագանակագեղձը ստուգվում է ամեն տարի՝ սկսած 50 տարեկանից, և ավելի վաղ՝ ձեր բժշկի առաջարկության դեպքում:
- Պատվաստումներ՝ ըստ ձեր բժշկի առաջարկածի:
Ամփոփում
- Լիմֆոմայի բուժումը կարող է փրկել, սակայն բուժման բոլոր տեսակները նաև ձեզ ավելի մեծ ռիսկի են ենթարկում երկրորդ քաղցկեղով հիվանդանալու ավելի ուշ կյանքում:
- Երկրորդ քաղցկեղը ձեր սկզբնական լիմֆոմայի ռեցիդիվ կամ փոխակերպում չէ: Դա քաղցկեղի այլ տեսակ է, որը կապված չէ ձեր լիմֆոմայի հետ:
- Ռադիոթերապիայի միջոցով բուժումը կարող է ձեզ ավելի մեծ ռիսկի ենթարկել երկրորդ քաղցկեղի առաջացման այն հատվածում, որտեղ ուղղված է ճառագայթումը:
- Քիմիաթերապիան կարող է մեծացնել արյան երկրորդ քաղցկեղի կամ այլ տեսակի պինդ ուռուցքների ռիսկը:
- Մաշկի քաղցկեղը ամենատարածված երկրորդ քաղցկեղն է: Տարեկան մաշկի ստուգումները կարևոր են:
- Տղամարդիկ և կանայք կարող են ձեռք բերել կրծքագեղձի քաղցկեղ, թեև այն ավելի տարածված է կանանց մոտ: Եթե կրծքավանդակի ճառագայթում եք ստացել, սկսեք ամսական ինքնաստուգումներ կատարել և բոլոր փոփոխությունները զեկուցեք ձեր բժշկին:
- Շարունակեք արդիանալ ձեր բոլոր առաջարկվող զննման թեստերի, սկանավորման և պատվաստումների մասին:
- Հարցրեք ձեր արյունաբանին, ուռուցքաբանին կամ ճառագայթային ուռուցքաբանին երկրորդ քաղցկեղի ռիսկի մասին և նրանց հետ պլան կազմեք հետագա խնամքի համար:
- Եթե դուք դեռ չունեք GP, որին վստահում եք, փնտրեք մեկին և տեղեկացրեք նրան ձեր բուժման և շարունակական ռիսկերի մասին: Խնդրեք նրանց կապ հաստատել ձեր արյունաբանի, ուռուցքաբանի կամ ճառագայթային ուռուցքաբանների հետ՝ շարունակական հետագա խնամքի վերաբերյալ ուղեցույցի համար:

