Na tej stronie będziemy omawiać terapię komórkami T chimerycznymi receptorami antygenowymi (CAR).
Przegląd
Zrozumienie terapii komórkami T CAR w chłoniaku
Dr Michael Dickinson, Peter MacCallum Cancer Center
Chimeryczny receptor antygenu (CAR) Terapia limfocytami T to rodzaj immunoterapii, w której wykorzystuje się własny układ odpornościowy osoby do próby zniszczenia komórek chłoniaka.
Układ odpornościowy normalnie nas chroni i stanowi obronę organizmu przed infekcjami i chorobami, w tym rakiem. Składa się z sieci narządów i wyspecjalizowanych białych krwinek zwanych limfocytami. Istnieją trzy rodzaje limfocytów, które obejmują:
- Limfocyty B (komórki B) – które wytwarzają przeciwciała do zwalczania infekcji
- Limfocyty T (komórki T) – pomagają komórkom B w wytwarzaniu przeciwciał w celu identyfikacji zainfekowanych komórek, zwalczania infekcji i bezpośredniego zabijania zainfekowanych lub rakowych komórek w organizmie
- Komórki naturalnych zabójców (NK). – atakują także komórki rakowe, zainfekowane komórki i zabijają wirusy
Kiedy limfocyty uzyskują pewne zmiany genetyczne, dzielą się i rosną w sposób niekontrolowany, co prowadzi do powstania chłoniaka. Powoduje to, że układ odpornościowy nie jest w stanie wykryć nieprawidłowych komórek nowotworowych lub nie jest w stanie ich zniszczyć. Komórki rakowe mogą również opracować sposoby zapobiegania atakowaniu ich przez układ odpornościowy. Na przykład niektóre komórki rakowe wytwarzają na swojej powierzchni specjalne białka, które mówią komórkom T, aby ich nie atakowały.
Chemioterapia i radioterapia to tradycyjne metody leczenia raka. Immunoterapia to rodzaj leczenia, który poprawia zdolność organizmu do wykrywania i atakowania komórek nowotworowych za pomocą układu odpornościowego organizmu.
Jest to aktywny obszar badań klinicznych i istnieją sprawdzone metody immunoterapii. Obejmują one terapię przeciwciałami monoklonalnymi (rytuksymab lub obinutuzumab), inne terapie celowane (np. pembrolizumab w chłoniaku Hodgkina i pierwotnym chłoniaku z komórek B śródpiersia), a ostatnio terapię komórkami T chimerycznym receptorem antygenu (CAR).
Co to jest terapia komórkami CAR?
Terapia komórkami T CAR to nowy rodzaj immunoterapii, który wykorzystuje własne komórki T pacjenta do rozpoznawania i atakowania komórek nowotworowych. Terapia komórkami T CAR wykorzystuje specjalnie zmienione komórki T do bezpośredniego i precyzyjnego ukierunkowania na niektóre nowotwory, w tym niektóre podtypy chłoniaka z komórek B. Przeprogramowane komórki T wzmacniają układ odpornościowy, aby atakować i zabijać komórki chłoniaka.
Frakcja własnych komórek T pacjenta jest pobierana z krwi za pomocą procedury zwanej aferezą. Komórki te są ponownie modyfikowane genetycznie w specjalnym laboratorium, dzięki czemu mają teraz na swojej powierzchni specjalne struktury zwane chimerycznymi receptorami antygenowymi (CAR). CAR to białka zaprojektowane tak, aby przyczepiały się do określonego celu na komórkach nowotworowych. W przypadku obecnie zatwierdzonych produktów białko to nosi nazwę CD19, które znajduje się na powierzchni normalnych i nowotworowych komórek B.
Wytworzone komórki T CAR są następnie ponownie podawane pacjentowi (jak transfuzja krwi). Kiedy wiążą się z docelowym receptorem, szybko się namnażają i zabijają komórki docelowe, którymi w tym przypadku jest chłoniak z komórek B i normalne limfocyty B. Nadal się rozmnażają i atakują komórki rakowe, aż wszystkie znikną.
W niektórych przypadkach uważa się, że komórki T CAR nadal żyją w organizmie (tzw. „trwałość”) i mogą nadal powstrzymywać chłoniaka lub białaczkę. Dlatego wielu uważa komórki T CAR za „żywy lek”.
Kto kwalifikuje się do terapii CAR T komórkami?
Terapia komórkami T CAR jest finansowana ze środków publicznych w Australii dla osób, które spełniają surowe kryteria kwalifikacyjne, które będą monitorowane przez zespół ekspertów medycznych. Pacjenci, u których zdiagnozowano jedną z wymienionych chorób limfocytów B, u których doszło do nawrotu choroby po co najmniej 2 wcześniejszych terapiach lub są oporni (nie reagowali na chemioterapię) i są zdolni medycznie, mogą kwalifikować się do terapii komórkami T CAR. Terapia komórkami T CAR może mieć poważne skutki uboczne i nie jest odpowiednia dla wszystkich.
Większość pacjentów zwykle przechodzi do remisji po otrzymaniu aktualnej standardowej terapii pierwszego rzutu, która zwykle obejmuje chemioterapię i przeciwciało monoklonalne. Terapia komórkami T CAR jest bardzo droga i kosztuje ponad 500,000 XNUMX USD na pacjenta. Wysoki koszt wynika ze specjalistycznego procesu produkcyjnego, który jest zaangażowany w tworzenie komórek T CAR. Tylko niektóre ośrodki onkologiczne zostaną specjalnie przeszkolone w zakresie podawania terapii komórkami T CAR i zarządzania opieką nad pacjentem.
Następujące podtypy chłoniaka mogą się kwalifikować:
- Rozlany chłoniak z dużych komórek B.
- Transformowany chłoniak grudkowy
- Chłoniak grudkowy stopnia 3b
- Pierwotny chłoniak z komórek B śródpiersia
- Ostry chłoniak limfoblastyczny z komórek B (B-ALL). osoby młodsze niż 26
- Chłoniak z komórek płaszcza.
Terapia komórkami T CAR w Australii
W Australii dwa produkty uzyskały pozytywną rekomendację Komitetu Doradczego ds. Usług Medycznych (MSAC) i wkrótce oba będą finansowane ze środków publicznych. Produkty te obejmują:
- KymriahTM (tisagenlecleucel) jest produktem Novartis i jest finansowany ze środków publicznych w Australii
- TakcartaTM (axicabtagene ciloleucel) jest produktem Gilead i jest finansowany ze środków publicznych w Australii
- TekartusTM (brexucabtagene autoeucel) produkt firmy Gilead finansowany ze środków publicznych w Australii.
Wszystkie skierowania są omawiane przez ekspertów medycznych na cotygodniowym krajowym spotkaniu CAR T-cell. Aby uzyskać więcej informacji, porozmawiaj ze swoim hematologiem lub Lymphoma Australia.
Gdzie mogę skorzystać z terapii komórkami T CAR?
Dorośli | Dzieci |
Australia Zachodnia Szpital Fiona Stanley Nowa Południowa Walia Szpital Królewskiego Księcia Alfreda Szpital Westmead Wiktoria Peter MacCallum Cancer Center Queensland Royal Brisbane i szpital dla kobiet | Queensland Szpital dziecięcy w Queensland Nowa Południowa Walia Szpital dziecięcy w Sydney Wiktoria Królewski Szpital Dziecięcy Alfreda Hopitala |
Proces komórek T CAR
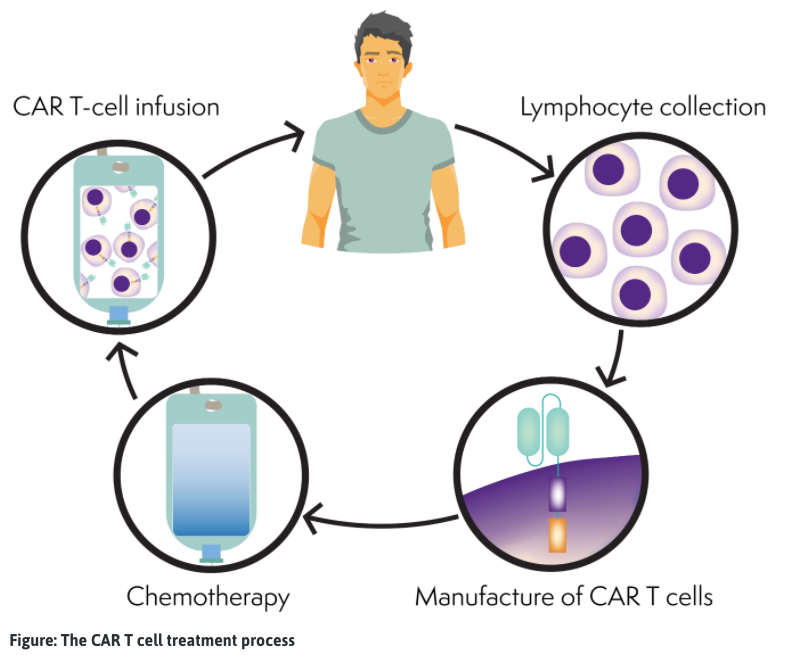
Komórki T CAR są tworzone indywidualnie dla każdej osoby. Możesz otrzymać inne leczenie, takie jak chemioterapia (terapia pomostowa), aby kontrolować chłoniaka podczas wytwarzania komórek T CAR (3-6 tygodni).
- Kolekcja komórek T: Krew jest pobierana od pacjenta. Białe krwinki, w tym limfocyty T, są oddzielane, a pozostała część krwi jest ponownie wprowadzana do krwioobiegu pacjenta poprzez aferezę (podobną do pobierania komórek macierzystych). Komórki T pacjenta są wysyłane do laboratorium w celu wytworzenia.
- Produkcja komórek T CAR: Komórki T są modyfikowane lub modyfikowane genetycznie (zmienione), aby mogły znajdować i zabijać komórki rakowe. Zaprojektowane komórki T są teraz nazywane komórkami T CAR. Komórki T CAR pacjenta są namnażane, aż będą ich miliony, a następnie zamrażane. Komórki T CAR są następnie wysyłane z powrotem do szpitala pacjenta. Ten proces może potrwać kilka tygodni.
- Chemoterapia: Pacjent otrzyma chemioterapię (deplecję limfatyczną), aby zmniejszyć liczbę prawidłowych komórek T w organizmie i zrobić miejsce dla komórek T CAR, aby mogły się one rozszerzać (namnażać) po podaniu. Zazwyczaj ta chemioterapia to fludarabina i cyklofosfamid.
- Infuzja komórek T CAR: Komórki T CAR pacjenta są rozmrażane, a następnie ponownie wprowadzane do krwioobiegu pacjenta, podobnie jak w przypadku transfuzji krwi lub komórek macierzystych.
- W ciele pacjenta: Limfocyty T CAR namnażają się szybko w krwioobiegu pacjenta. Komórka T CAR znajduje i zabija komórki chłoniaka. Komórki T CAR mogą pozostać w krwioobiegu, aby zaatakować, jeśli chłoniak powróci.
- Poprawa: Pacjent będzie dokładnie monitorowany w trakcie i po zakończeniu leczenia. Okres rekonwalescencji pacjentów, którzy otrzymują terapię komórkami T CAR, wynosi około 2-3 miesięcy. W tym okresie pacjenci będą oceniani pod kątem działań niepożądanych i odpowiedzi na leczenie. Przez co najmniej pierwsze 30 dni po wypisaniu ze szpitala pacjenci muszą przebywać blisko (w ciągu 20 minut) swojego szpitala w celu regularnych wizyt kontrolnych lub pilnej pomocy, jeśli zajdzie taka potrzeba.
Możliwe działania niepożądane terapii CAR T-cell
Wszystkie leki i metody leczenia raka mogą powodować działania niepożądane. Terapia komórkami T CAR to nowy rodzaj leczenia, a ponieważ naukowcy lepiej rozumieją leczenie, tak samo jak zarządzanie tymi skutkami ubocznymi. Terapia komórkami T CAR może powodować poważne skutki uboczne, a leczenie jest stosowane wyłącznie w szpitalach dysponujących zapleczem i wyspecjalizowanym personelem, aby skutecznie radzić sobie z tymi działaniami niepożądanymi.
Należy zauważyć, że nie wszyscy pacjenci będą w stanie tolerować niektóre z możliwych działań niepożądanych, dlatego stan zdrowia każdego pacjenta wymaga starannego rozważenia przed podjęciem terapii komórkami T CAR.
Niektóre z częstych działań niepożądanych mogą dotyczyć znacznej części pacjentów i mogą prowadzić do przedłużonej hospitalizacji. Częstość występowania tych działań niepożądanych może być związana z zastosowanym produktem oraz czynnikami związanymi z pacjentem i chorobą. Obejmują one:
- zespół uwalniania cytokin
- Gorączka i dreszcze
- Niskie ciśnienie krwi i niski poziom tlenu
- Problemy z układem nerwowym, w tym; problemy z mózgiem (encefalopatia), ból głowy, skurcze lub drżenie (drżenie) lub zawroty głowy
- Szybkie bicie serca (tachykardia) i zmiany rytmu serca (arytmia)
- Zmęczenie (ekstremalne zmęczenie)
- Kaszel
- Objawy trawienne; nudności, wymioty, zmniejszony apetyt, biegunka i zaparcia
- Gorączka neutropeniczna (niski poziom neutrofili – układ odpornościowy) i infekcje
Co to jest zespół uwalniania cytokin (CRS)?
Zespół uwalniania cytokin (CRS) jest potencjalnie poważnym działaniem niepożądanym i jest związany z terapią komórkami T CAR. Cytokiny to przekaźniki chemiczne, które pomagają komórkom T w wykonywaniu ich funkcji, które są wytwarzane, gdy komórki T CAR namnażają się w organizmie i zabijają komórki rakowe. Objawy CRS mogą wahać się od łagodnych objawów grypopodobnych do poważniejszych objawów.
Komórki T są zaprojektowane do uwalniania cytokin (przekaźników chemicznych), które pomagają stymulować i kierować odpowiedzią immunologiczną. W przypadku CRS dochodzi do szybkiego i masowego uwalniania cytokin do krwioobiegu, co może powodować niebezpiecznie wysoką gorączkę i obniżenie ciśnienia krwi. Może to być również znane jako „burza cytokin”.
Objawy zespołu uwalniania cytokin
CRS zwykle pojawia się w ciągu 1 do 5 dni po ponownym podaniu pacjentowi komórek T CAR, chociaż w niektórych przypadkach może wystąpić kilka tygodni później. U większości pacjentów stan jest na tyle łagodny, że można go leczyć za pomocą terapii wspomagającej i monitorowania.
Oznaki i objawy mogą obejmować:
- Gorączka
- Zmęczenie
- Utrata apetytu
- Ból mięśni i stawów
- Nudności i wymioty
- Biegunka
- Wysypki
- Szybkie oddychanie
- Szybkie tętno
- Niskie ciśnienie krwi
- Napady
- Bół głowy
- Dezorientacja lub delirium
- Halucynacje
- Drżenie
- Utrata koordynacji
Leczenie zespołu uwalniania cytokin
U wielu pacjentów CRS można leczyć za pomocą standardowych terapii wspomagających, takich jak sterydy lub płyny dożylne. W miarę jak naukowcy zdobyli większe doświadczenie w terapii CAR T-komórkami, uczą się, jak lepiej radzić sobie z poważniejszymi przypadkami CRS.
Standardową terapią dla pacjentów w leczeniu ciężkiego CRS jest podawanie leku o nazwie tocilizumab (ActemraTM). Jest to znany wcześniej lek do leczenia innych stanów zapalnych, który jest stosowany do blokowania cytokiny zwanej IL-6. IL-6 jest cytokiną wydzielaną w dużych ilościach przez limfocyty T w odpowiedzi na stan zapalny.
Niektórzy pacjenci muszą zostać przyjęci w celu leczenia działań niepożądanych i mogą przebywać w szpitalu przez około tydzień. Niektórzy pacjenci wymagają dodatkowego wsparcia na oddziale intensywnej terapii (OIOM).
Problemy z układem nerwowym
Wiele osób leczonych terapią CAR T-komórkami może doświadczyć problemów z układem nerwowym w ciągu kilku dni leczenia, chociaż problemy mogą pojawić się do 8 tygodni po leczeniu. Problemy z układem nerwowym są zwykle łagodne i ustępują w ciągu kilku tygodni.
Najczęstsze problemy, które się rozwijają, mogą wpływać na sposób działania mózgu, a objawy mogą obejmować drżenie, bóle głowy, splątanie, utratę równowagi, problemy z mówieniem, drgawki, a czasem halucynacje. Te działania niepożądane na ogół ustępują po kilku dniach, chociaż u niektórych mogą utrzymywać się przez kilka tygodni.
Odzyskiwanie terapii CAR T-komórkowej
Powrót do zdrowia może zająć trochę czasu, ponieważ układ odpornościowy pacjenta się regeneruje. Ostra faza rekonwalescencji i ścisła obserwacja zwykle trwają 30 dni po infuzji komórek T CAR. W tym czasie pacjenci muszą przebywać w ciągu 20 minut od leczącego ośrodka onkologicznego. Przez cały czas musi być z nimi opiekun, który będzie monitorował objawy gorączki, infekcji i problemów neurologicznych. Większość pacjentów czuje się zmęczona i nie ma dużego apetytu w tym okresie.
Skutki uboczne układu odpornościowego
Ponieważ terapia komórkami T CAR wpływa na układ odpornościowy, możesz być bardziej narażony na infekcje, w tym poważne infekcje po leczeniu. Twoje białe krwinki mogą być niskie, a niektórzy ludzie mają bardzo niski poziom limfocytów B i niski poziom przeciwciał (przeciwciała to białka wytwarzane przez limfocyty B, które pomagają zwalczać infekcje). Te problemy mogą utrudniać organizmowi walkę z infekcjami. Możesz otrzymać leki zapobiegające infekcjom. Jeśli masz niski poziom przeciwciał, możesz potrzebować terapii zastępczej immunoglobulinami (wlew przeciwciał), aby wzmocnić układ odpornościowy.
Badania kliniczne w Australii
Obecnie na całym świecie prowadzi się wiele badań klinicznych dotyczących wielu różnych nowotworów krwi i nowotworów litych. Wykazano, że jest najbardziej skuteczny w przypadku niektórych chłoniaków z komórek B. Obecnie w Australii dostępne są badania kliniczne dotyczące chłoniaka z komórek B (od leczenia pierwszego rzutu) dla:
- Rozlany chłoniak z dużych komórek B.
- Chłoniak grudkowy
- Chłoniak z komórek płaszcza
- Chłoniak nieziarniczy z komórek B.
- Przewlekła białaczka limfatyczna
Aby uzyskać więcej informacji, zobacz stronę internetową „Zrozumienie badań klinicznych” lub zobacz www.clinicaltrials.gov
Międzynarodowe badania kliniczne
Na całym świecie prowadzi się wiele badań klinicznych nad terapią komórkami T CAR. Wiodące kraje w rozwoju i badaniach klinicznych znajdują się w USA i Europie. Istnieją badania kliniczne dotyczące wielu różnych chłoniaków i białaczek z terapii pierwszego rzutu oraz w warunkach nawrotu lub oporności.
Badania kliniczne nad terapią komórkami T CAR u ludzi rozpoczęły się w 2012 r. Dopiero w 2017 r. została ona zatwierdzona przez FDA (Food and Drug Administration w USA), co spowodowało szybki globalny postęp w stosowaniu terapii komórkami T CAR.
Naukowcy wciąż próbują zrozumieć, jak działa ta terapia, zmniejszając skutki uboczne i poprawiając wyniki dla pacjentów. Jest to szybko rozwijający się obszar badań i ekscytujące, jak daleko zaszedł w krótkim czasie.
Aby uzyskać więcej informacji, zobacz stronę internetową „Zrozumienie badań klinicznych” lub zobacz www.clinicaltrials.gov
W celu uzyskania dalszych informacji
- Porozmawiaj ze swoim hematologiem o tym, czy kwalifikujesz się lub jesteś odpowiedni do poddania się terapii CAR T-komórkowej. Jeśli tak, twój hematolog może umówić się na skierowanie.
- W przypadku jakichkolwiek pytań związanych z kwalifikacją pacjentów do terapii komórkami T CAR lub w jaki sposób pacjenci mogą uzyskać dostęp do tego leczenia, prosimy o kontakt e-mailowy: CAR-T.enquiry@petermac.org
- Możesz skontaktować się z linią wsparcia dla pielęgniarek chorych na chłoniaki: T 1800 953 081 lub e-mail: Nurse@lymphoma.org.au w celu uzyskania dalszych informacji lub porady.
Nagrane prezentacje, wywiady z ekspertami i zasoby
Aktualizacja dotycząca terapii komórkami T CAR w Australii – sesja edukacyjna, która odbyła się 21 listopada 2020 r
Dr Michael Dickinson, Peter MacCallum Cancer Center
Nowe terapie w leczeniu agresywnego chłoniaka i terapii komórkami T CAR
Dr Michael Dickinson, Peter MacCallum Cancer Center
Terapie CAR T-komórkowe i co to oznacza dla pacjentów
Współpraca Lymphoma Coalition i Acute Leukemia Advocates Network – 30 czerwca 2022 r.
Wywiady z ekspertami Amerykańskiego Towarzystwa Hematologicznego (ASH).
Wywiady z ekspertami Europejskiego Towarzystwa Hematologicznego
Komiks CAR T-cell – CLL Society
Kilka pytań do lekarza
Czy kwalifikuję się do terapii komórkami T CAR?
Czy w Australii dostępne są badania kliniczne terapii komórkami T CAR, do których mogę się kwalifikować?
Czy są jakieś inne metody leczenia, które są dla mnie lepsze?
Czy dostępne są dla mnie inne badania kliniczne?
Ta strona była ostatnio aktualizowana w sierpniu 2020 r
Przewodnik dla pacjenta i rodziny po terapii komórkami T CAR - Doświadczenia pacjenta
Poniższy film „Przewodnik dla pacjenta i rodziny dotyczący terapii komórkami T CAR" został opracowany przez rząd NSW. Ze względu na ich ustawienia prywatności nie możemy odtworzyć go na naszej stronie internetowej, ale jeśli ty kliknij niebieski przycisk „Oglądaj na Vimeo" możesz uzyskać dostęp do tego filmu za darmo.

