Lenfoma tedavisi görmek çoğu zaman hayat kurtarıcı bir karardır. Ancak bu aynı zamanda sizi daha sonraki yaşamınızda ikinci bir kansere yakalanma riskini de artırır. Çoğu durumda, lenfoma tedavisine başladıktan 10 yıl sonra ikinci bir kanser ortaya çıkabilir. Çok nadir durumlarda daha erken de gerçekleşebilir.
Zayıflamış bir bağışıklık sistemi, kemoterapi ve radyasyon tedavisi, başlangıçtaki lenfomadan farklı olan ikinci bir kanser riskinizi artırabilir. Diğer tedaviler de riskinizi artırabilir.
Tedavi gören herkes ikinci bir kansere yakalanmayacaktır ancak sağlığınızı yönetebilmeniz ve erkenden tıbbi tavsiye alabilmeniz için riskin farkında olmanız önemlidir. Pratisyen hekiminiz (GP), hematoloğunuz, onkologunuz veya radyasyon onkologunuzla düzenli kontroller yapmak, ikinci kanserlerin erken teşhis edilmesini ve gerektiğinde tedavi edilmesini sağlamanın önemli bir parçasıdır.
Bu sayfada nelere dikkat etmeniz gerektiği, hangi kontrolleri yaptırmanız gerektiği ve yeni belirtiler hakkında ne zaman doktora başvurmanız gerektiği konusunda bilgi verilecektir.
İkinci kanser nedir
İkinci kanser, orijinal lenfoma veya KLL tanısıyla ilgisi olmayan yeni bir kanserin gelişmesidir. Bu bir nüksetme değil veya dönüşüm Lenfoma/KLL'niz.
Tekrarlayan veya dönüşen lenfoma hakkında daha fazla bilgi için aşağıdaki bağlantılara tıklayın.
İkinci kanserler neden ortaya çıkıyor?
Bazı tedaviler bağışıklık sisteminizin çalışma şeklini değiştirerek işe yarar, bazıları ise hücrelerinizin DNA'sına doğrudan zarar verir. Bu önemlidir çünkü lenfoma hücrelerinin yok edilmesine yardımcı olur. Bununla birlikte, bağışıklık sisteminiz zayıflayabileceğinden veya DNA hasarı sonunda daha fazla haydut (hasarlı) hücrenin bağışıklık sisteminizden kaçmasına ve kansere dönüşene kadar çoğalmasına neden olabileceğinden ikinci kanser riskinizi de artırabilir.
Çoğu insan ikinci bir kansere yakalanmaz. Ancak, rutin tarama yaptırabilmeniz ve erkenden tıbbi tavsiye alabilmeniz için riskinizi bilmeniz önemlidir.
Hücreler normalde nasıl büyür?
Normalde hücreler çok sıkı bir şekilde kontrol edilen ve organize bir şekilde büyür ve çoğalır. Büyümeye ve belirli bir şekilde davranmaya, belirli zamanlarda çoğalmaya veya ölmeye programlanmışlardır.
Hücreler kendi başlarına mikroskobiktir, yani o kadar küçüktürler ki onları göremeyiz. Ancak hepsi bir araya geldiklerinde cildimiz, tırnaklarımız, kemiklerimiz, saçlarımız, lenf düğümlerimiz, kanımız ve vücut organlarımız dahil olmak üzere vücudumuzun her yerini oluştururlar.
Hücrelerin doğru şekilde gelişmesini sağlayan birçok kontrol ve denge vardır. Bunlara “bağışıklık kontrol noktaları” dahildir. Bağışıklık kontrol noktaları, hücre büyümesi sırasında, bağışıklık sistemimizin hücrenin normal, sağlıklı bir hücre olduğunu "kontrol ettiği" noktalardır.
Hücre kontrol edilir ve sağlıklı bulunursa büyümeye devam eder. Hastalıklı veya herhangi bir şekilde hasar görmüşse ya onarılır ya da yok edilir (ölür) ve lenfatik sistemimiz aracılığıyla vücudumuzdan atılır.
- Hücreler çoğaldığında buna denir hücre bölünmesi.
- Hücreler öldüğünde buna denir apoptoz.
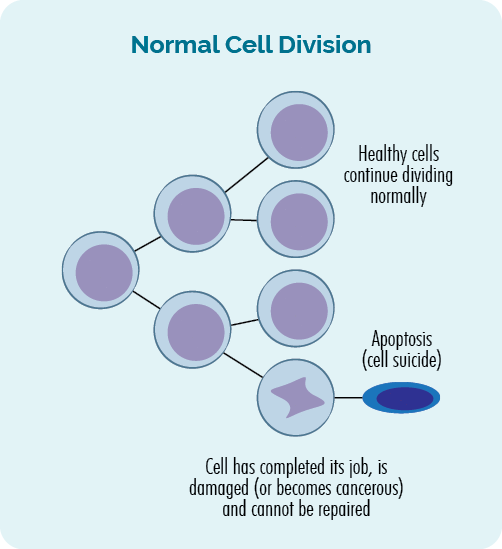
Bu hücre bölünmesi ve apoptoz süreci, DNA'mızdaki genler tarafından düzenlenir ve vücudumuzda her zaman gerçekleşir. Her gün trilyonlarca hücreyi, görevini tamamlamış ya da zarar görmüş eskilerin yerine koymak için yapıyoruz.
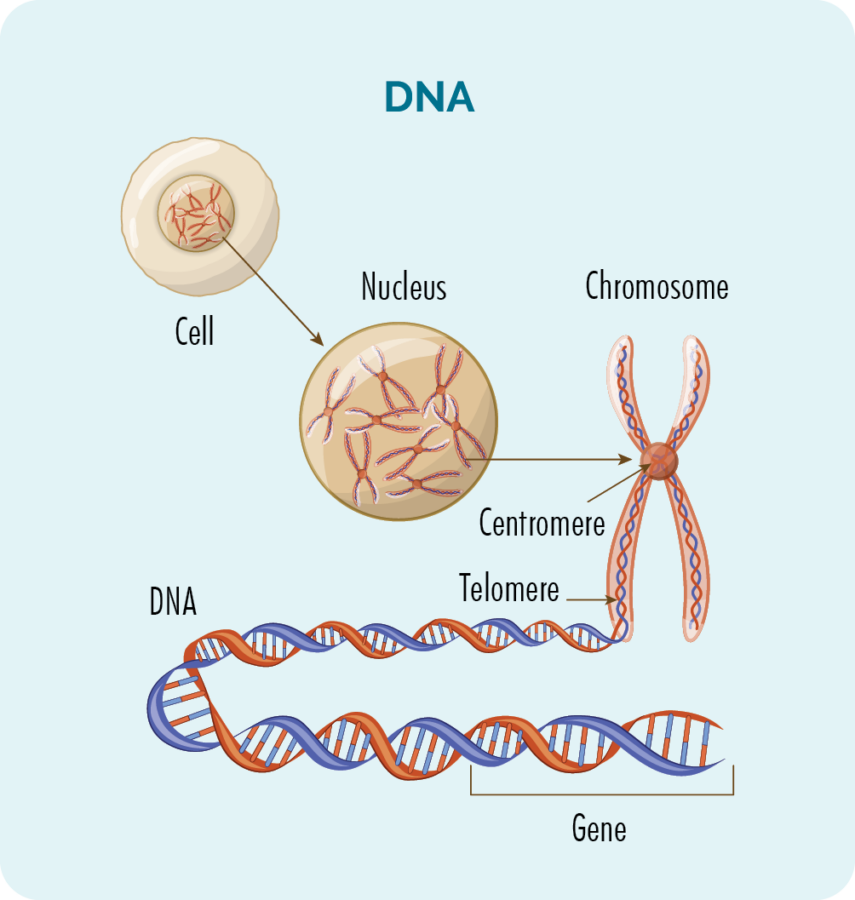
Genler ve DNA
Her hücrenin içinde (kırmızı kan hücreleri hariç), 23 çift kromozomlu bir çekirdek bulunur.
Kromozomlar DNA'mızdan oluşur ve DNA'mız, hücrelerimizin nasıl büyümesi, çoğalması, çalışması ve sonunda ölmesi gerektiğine dair "tarifi" sağlayan birçok farklı genden oluşur.
Kanser, genlerimizde hasar veya hatalar meydana geldiğinde ortaya çıkar. Lenfomaya yönelik bazı tedaviler genlerde kalıcı hasara neden olabilir.
Aşağıdaki videodan genlerimiz ve DNA'mız hasar gördüğünde neler olduğu hakkında daha fazla bilgi edinin. Tüm proteinlerin ve süreçlerin adları hakkında çok fazla endişelenmeyin, adlar ne yaptıkları kadar önemli değildir.
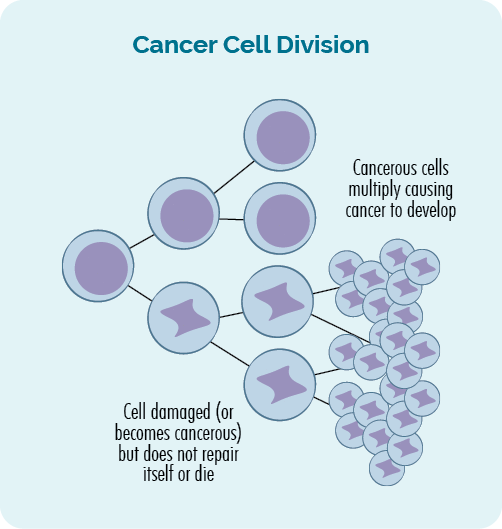
Kanser nedir?
Kanser bir gentik hastalığı. Hasar veya hatalar meydana geldiğinde ortaya çıkar. gens, hücrelerin anormal, kontrolsüz büyümesiyle sonuçlanır.
Kanser, hücrelerin kontrolsüz ve anormal büyümesinin devam etmesi ve bir tümör oluşturması veya kan veya lenfatik sisteminizdeki kanserli hücrelerin artmasıyla ortaya çıkar.
DNA'mızdaki bu değişikliklere bazen genetik mutasyonlar veya genetik varyasyonlar denir.
İkincil kanserler, ilk kanserinizin - lenfoma veya KLL'nin DNA'nızda, genlerinizde veya bağışıklık sisteminizde neden olduğu hasar tedavisi nedeniyle meydana gelir.
Ne tür ikincil kanser ortaya çıkabilir?
Lenfoma tedavisi görmek sizi her türlü kansere karşı biraz daha yüksek risk altına sokabilir. Bununla birlikte, bazı ikinci kanserlerin riski, uyguladığınız tedavinin türüne ve tedavi edilen lenfomanın konumuna bağlı olarak daha yüksek olabilir.
Kemoterapi tedavisi ikinci bir riskinizi artırabilir kan kanseri miyelom veya lösemi gibi veya daha önce Hodgkin Lenfoma geçirdiyseniz Hodgkin Dışı Lenfomanın bir alt tipini geliştirebilirsiniz. Araba T hücresi tedavisi, T hücreli lenfoma, lösemi veya cilt kanserine yakalanma riskinizi artırabilir, ancak riskin küçük olduğuna inanılmaktadır.
Radyasyon tedavisinden sonra ikinci bir kanser riski, vücudunuzda radyasyon tedavisinin hedeflendiği bölgeyle ilgilidir.
Daha sık görülen ikinci kanser türlerinin riski hakkında daha fazla bilgi edinmek için aşağıdaki başlıklara tıklayın.
Cilt kanserleri şunlar olabilir:
- Bazal hücreli karsinomlar
- Skuamöz hücre karsinoması
- Melanom
- Merkel hücreli karsinomlar.
Meme kanseri kadınlarda erkeklere göre daha sık görülür, ancak erkekler de yine de meme kanserine yakalanabilir. Eğer göğsünüze radyasyon uygulanmışsa, yaşamınızın ilerleyen dönemlerinde meme kanserine yakalanma riskiniz yüksek olabilir.
Hangisi önce gelirse, 30 yaşından itibaren veya lenfoma/KLL tedavisine başladıktan 8 yıl sonra mamografi ve ultrason gibi yıllık kontrollere başlamalısınız.
Eğer 30 yaşın altındayken göğsünüze radyasyon uygulanmışsa, lenfoma tedavinizin uzun vadeli etkisi olarak meme kanserine yakalanma riskiniz daha yüksektir.
Pratisyen hekiminizden (yerel doktor) göğüslerinizde kitle olup olmadığını nasıl kontrol edeceğinizi size göstermesini isteyin. Aylık olarak kitleleri kontrol edin ve değişiklikleri doktorunuza bildirin.
İkinci ve ilgisiz bir lenfoma geliştirebilirsiniz. Bu relaps veya transforme lenfomadan farklı.
Örneğin daha önce Hodgkin Lenfoma tedavisi gördüyseniz, Hodgkin Dışı Lenfomanın (NHL) bir alt tipi olan ikinci bir lenfoma geliştirebilirsiniz. Geçmişte NHL geçirdiyseniz farklı bir NHL veya Hodgkin Lenfoma türü geliştirebilirsiniz.
Bazı kişilerde B hücreli lenfoma için CAR T hücresi tedavisinden sonra T hücreli lenfoma gelişmiştir.
Tıkla burada daha fazla bilgiden Lenfoma belirtileri ve ne zaman doktorunuza başvurmanız gerektiği hakkında.
Aldığınız tedavinin türüne bağlı olarak Akut Miyeloid Lösemi (AML) adı verilen lösemi tipine yakalanma riskiniz yüksek olabilir. AML'nin belirtileri şunları içerir:
- Kanama veya morarmanın normalden daha kolay olması veya mor veya kırmızımsı sivilceli döküntü.
- Yorgunluk ve genel halsizlik
- İştah kaybıyla birlikte veya iştah kaybı olmadan kilo kaybı
- Beklendiği gibi iyileşmeyen yaralar
- Ateş ve/veya titreme
- Sürekli geri gelen veya gitmeyen enfeksiyonlar
- Nefes almada zorluk, nefes darlığı veya göğüs ağrısı
- Kan testlerinizde değişiklikler.
AML geliştirme riskinizin yüksek olup olmadığını ve hangi takibe ihtiyacınız olabileceğini doktorunuza sorun.
Göğsünüze radyasyon uygulanmışsa, yaşamınızın ilerleyen dönemlerinde akciğer kanserine yakalanma riskinizde hafif bir artış olabilir. Sigara içiyorsanız bu risk artar, ancak sigara içmeyenlerde bile bu risk oluşabilir.
Radyasyon tedavisindeki daha yeni teknikler tedaviyi daha güvenli hale getiriyor ve riski azaltıyor ancak iki haftadan uzun süren herhangi bir solunum yolu semptomunu doktorunuza bildirmelisiniz. Bunlar şunları içerir:
- Hiçbir neden yokken nefes darlığı hissi
- Egzersiz yaparken beklenenden daha kısa sürede yorgun hissetmek veya nefes nefese kalmak
- Göğsünüzde ağrı
- Nefes alırken rahatsızlık
- Balgamlı veya balgamsız öksürük
- Kan tükürme.
Boynunuza veya boğazınıza radyasyon maruz kaldıysanız, tiroid kanserine yakalanma riskiniz yüksek olabilir.
Tiroid kanserinin belirtileri şunlardır:
- Boynunuzun ön kısmında kulaklarınıza kadar gidebilecek boğaz ağrısı veya ağrı
- Boğazınızın önünde bir yumru
- Boynunuzdaki şişlik
- Yutma veya nefes almada zorluk
- Sesinizdeki değişiklikler
- Bir türlü geçmeyen öksürük.
Bu belirtilerden herhangi biri şiddetliyse veya 2 haftadan uzun sürerse yerel doktorunuza (GP) başvurun.
Karnınıza veya bağırsaklarınıza uygulanan radyasyon, daha sonraki yaşamınızda bağırsak kanserine yakalanma riskinizi artırabilir. Tüm değişiklikleri gözden geçirilmek üzere doktorunuza bildirin. Alabileceğiniz değişiklikler şunları içerir:
- Ishal veya kabızlık
- Karnınızda ve karnınızda şişkinlik veya ağrı
- Tuvalete gittiğinizde kan – bu parlak kırmızı kan veya koyu, yapışkan siyah kaka gibi görünebilir
- Tokluk hissi nedeniyle yemek yemede zorluk
- Mide bulantısı ve kusma
- Denemeden kilo verme.
Karnınıza veya pelvik bölgenize radyasyon maruz kaldıysanız veya kemoterapi, hedefe yönelik veya immünoterapiler gibi başka türde kanser önleyici ilaçlar aldıysanız, prostat kanseri riskinizde artış olabilir.
Doktorunuzla düzenli prostat kontrolleri yaptırın ve aşağıdaki gibi değişiklikleri bildirin:
- idrar akışında zorluk (weeing) veya normalden daha fazla idrara çıkma ihtiyacı
- meninizde ereksiyon veya kan görülmesinde değişiklikler
- karnınızda ağrı, şişkinlik veya rahatsızlık.
Hangi ikinci kanserlere yakalanma riskiniz var ve hangi takip testlerini ve taramaları yaptırmanız gerekiyor? Doktorunuz bu testlerin düzenlenmesine yardımcı olacaktır.
Tedavi olma riskine değer mi?
Bu çok kişisel bir karar. İkinci bir kansere yakalanma riski, lenfoma tedavisi görmemiş kişilere göre daha yüksek olsa da hala düşüktür.
Şimdi tedavi görerek, mevcut lenfomanızdan iyileşme ve hatta iyileşme elde edebileceğinizi umarız. Bu muhtemelen size daha uzun yıllar kaliteli bir yaşam sağlayabilir.
İkinci bir kanser riskinin olduğunu bilmek kaygıya neden olabilir, ancak aynı zamanda hangi belirtilere dikkat etmeniz gerektiğini ve ne zaman doktora başvurmanız gerektiğini de bildiğiniz anlamına gelir. Bu aynı zamanda yakından takip edileceğiniz ve herhangi bir potansiyel ikinci kanseri erken tespit etmek için taramalar veya testler yaptıracağınız anlamına da gelir. Bu size başarılı bir şekilde tedavi edilmesi için en iyi şansı verecektir.
Ancak sağlığınızla ilgili hangi riskleri almak istediğinize yalnızca siz karar verebilirsiniz. Hematologunuza, önerdikleri tedaviyi yaptırmamanın riskleri hakkında sorular sorun. Onlara ikinci bir kanser riskinizi ve hangi takip testlerini yaptırmanız gerektiğini sorun.
Daha sonra gerekirse sevdiklerinizle veya bir psikologla konuşun. Kararınızı size verilen bilgilere ve sizin için doğru olana göre verin. Yeterli bilgiye sahip olmadığınızı düşünüyorsanız tedavinizle ilgili ikinci bir görüş de isteyebilirsiniz. Hematologunuz veya doktorunuz ikinci bir görüş ayarlamanıza yardımcı olabilir.
Hangi takip testlerini yaptırmalıyım?
Tedaviden sonra ikinci kanserler için takip testi yapılmasına yönelik özel bir protokol yoktur. Bunun nedeni, ihtiyacınız olan şeyin sahip olduğunuz lenfomanın türüne, aldığınız tedavilere ve vücudunuzun etkilenen bölgelerine bağlı olmasıdır.
Yaptırmanız gereken takip testleri türleri hakkında hematoloğunuz veya onkoloğunuzla konuşun. Ancak aşağıda dikkate almanız gerekenler hakkında kılavuz bulunmaktadır.
- Onkoloğunuz veya hematoloğunuz tarafından önerildiği şekilde düzenli kan testleri.
- Aylık kendi kendine meme kontrolleri (değişiklikleri mümkün olan en kısa sürede doktorunuza bildirin) ve doktorunuzun önerdiği şekilde mamografi ve/veya ultrason.
- 30 yaşından önce yıllık mamografi ve ultrason veya tedavi 8 yaşından önce yapılmışsa, göğsünüze radyasyon uygulandıktan 30 yıl sonra.
- Doktorunuzun önerdiği şekilde Pap smear testi yapın.
- Yıllık cilt kontrolleri – doktorunuzun tavsiyesi halinde daha sık.
- 50 yaşından itibaren her iki yılda bir ve doktorunuzun tavsiyesi halinde daha önce de bağırsak taraması yaptırın.
- Prostat kontrolü 50 yaşından itibaren her yıl ve doktorunuzun tavsiye etmesi halinde daha önce de yapılabilir.
- Doktorunuzun önerdiği aşılar.
Özet
- Lenfoma tedavileri hayat kurtarıcı olabilir, ancak her türlü tedavi sizi daha sonraki yaşamınızda ikinci bir kansere yakalanma riskini de artırır.
- İkinci kanserler orijinal lenfomanın nüksetmesi veya dönüşümü değildir. Lenfomanızla ilgisi olmayan farklı bir kanser türüdür.
- Radyoterapi ile tedavi, sizi radyasyonun yönlendirildiği bölgede ikinci bir kanser riskiyle karşı karşıya bırakabilir.
- Kemoterapi ikinci bir kan kanseri veya diğer katı tümör türlerine yakalanma riskinizi artırabilir.
- Cilt kanserleri en sık görülen ikinci kanserdir. Yıllık cilt kontrolleri önemlidir.
- Kadınlarda daha yaygın olmasına rağmen hem erkekler hem de kadınlar meme kanserine yakalanabilir. Göğsünüze radyasyon geldiyse aylık kendi kontrollerinizi yapmaya başlayın ve tüm değişiklikleri doktorunuza bildirin.
- Önerilen tüm tarama testleri, taramalar ve aşılarla ilgili güncel bilgileri takip edin.
- Hematologunuza, onkoloğunuza veya radyasyon onkoloğunuza ikinci kanser risklerinizi sorun ve onlarla takip bakımı için bir plan yapın.
- Zaten güvendiğiniz bir doktorunuz yoksa, bir tane arayın ve onlara tedavileriniz ve devam eden riskler hakkında bilgi verin. Devam eden takip bakımı konusunda rehberlik için hematoloğunuz, onkoloğunuz veya radyasyon onkoloğunuzla irtibat kurmalarını isteyin.

