Ændringer i dine lunger kan ske under eller efter behandling for lymfom. Ændringer i dine lunger som følge af en bivirkning af behandlingen kaldes pulmonal toksicitet. Disse ændringer kan påvirke din kondition og åndedrætskapacitet. Du kan opleve, at du bliver lettere forpustet, end du gjorde før behandlingen, eller at din kondition ikke er, som den plejede at være.
Denne webside vil give information om, hvilke ændringer der kan ske, hvorfor de sker, og hvordan de kan administreres.
Hvad gør vores lunger?
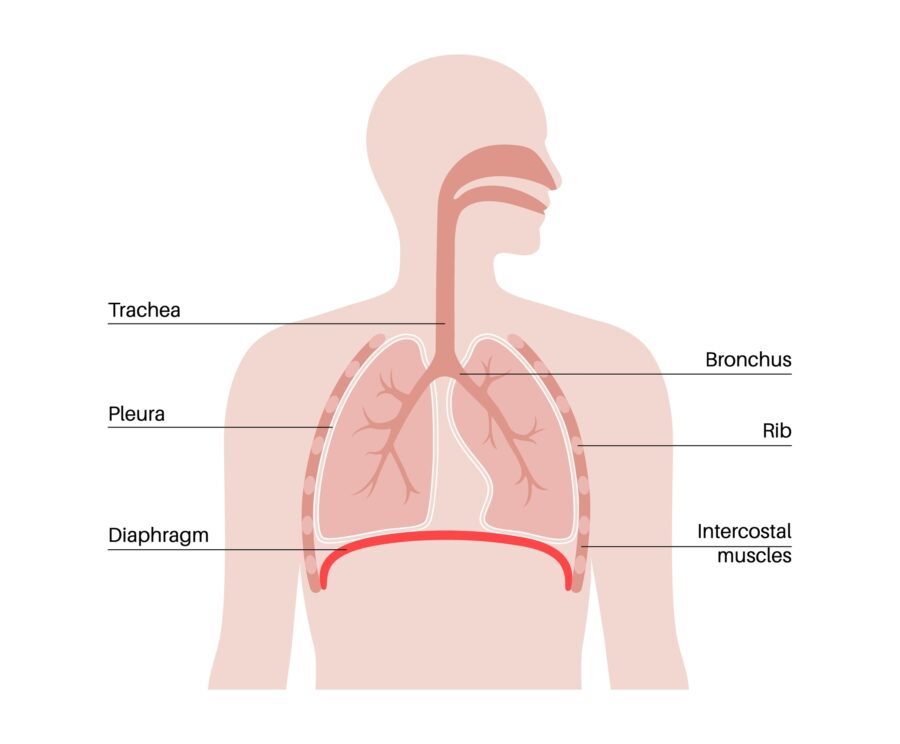
Vores lunger er organer, der hjælper os med at trække vejret. De udvider sig, når vi trækker vejret ind, og trækker sig sammen, når vi ånder ud. Det er i vores lunger, at hæmoglobinet på vores røde blodlegemer optager ilt til at levere til resten af vores krop, og hvor de røde blodlegemer afgiver affaldsstoffer som kuldioxid, så vi kan ånde ud.
Vi har to lunger, en på højre side og en på venstre side af vores bryst. Fordi vores hjerte også er på venstre side af vores bryst, er venstre lunge en smule mindre end den til højre. Vores højre lunge har 3 segmenter (kaldet lapper) og venstre lunge har kun 2 lapper.
Andre funktioner i vores lunger
Luftstrømmen fra vores lunger er nødvendig for, at vi kan tale og regulere vores stemme.
Vores lunger spiller en vigtig rolle i at beskytte os mod bakterier, der skaber infektion og sygdom. B-celle lymfocytter i vores lunger producerer et antistof kaldet Immunoglobulin A, som hjælper med at bekæmpe luftvejsinfektioner.
Vores lunger producerer også en type slim, der fanger og dræber bakterier for at forhindre dem i at forårsage infektion.
Ved at fjerne kuldioxid, når vi ånder ud, hjælper vores lunger med at stoppe vores krop fra at blive for sur. På kort sigt, hvis vores kroppe bliver for sure, kan vi have:
- hurtig hjerterytme
- træthed og svaghed
- svimmelhed
- forvirring
- kvalme og opkastning eller tab af appetit.
Men hvis vores kroppe forbliver for sure på lang sigt, kan vi have større risiko for visse tilstande og sygdomme, herunder:
- tandfald
- kræft
- hjertesygdom
- allergi
- skader på vores hals eller mave
- fedme
- problemer med vores nervesystem, hjerte eller muskler.
Hvad forårsager lungeforandringer?
Nogle lymfomer og behandlinger for lymfom kan forårsage ændringer i dine lunger.
Lymfom
Primært mediastinalt lymfom starter i midten af dit bryst (mediastinum) og kan påvirke dine lunger. Mange mennesker med Hodgkin-lymfom kan også få det til at starte i deres mediastinum. Og andre kan have lymfom, der spreder sig til brystet eller lægger pres på dine lunger. Nogle lymfomer kan endda starte i dine lunger.
Disse lymfomer kan alle påvirke dine lunger, hvis de er store nok til at lægge pres på dem, og forhindre dem i at udvide sig helt, når du trækker vejret ind, eller trække sig sammen, når du trækker vejret ud. Hvis dit lymfom er i dine lunger, kan det påvirke den måde, de fungerer på.
Behandlinger, der kan forårsage lungetoksicitet
Selvom kemoterapi er meget effektiv til at bekæmpe mange lymfomer, kan nogle kemoterapilægemidler tilfælde af lungetoksicitet.
bleomycin
Bleomycin er en kemoterapi, der almindeligvis anvendes til behandling af Hodgkin-lymfom og kan sjældent forårsage lungeforandringer. Imidlertid er risikoen for lungetoksicitet relateret til bleomycin øget, hvis du:
- over 40 år gammel
- røg
- har andre lungesygdomme
- har problemer med dine nyrer.
Højdosis oxygen bruges ofte på hospitaler eller under dykning. Hvis der er behov for ilt på hospitalet, kan du blive tilbudt medicinsk luft i stedet for højdosis ilt. Vær sikker på at du Lad altid dine læger og sygeplejersker vide, at du har haft bleomycin, selvom du havde det for år siden. De vil sandsynligvis angive ilt som en allergi for at sikre, at du ikke får højdosis ilt.
Det er en god idé at bære et kort eller have et armbånd eller et armbånd for at lade folk vide, at du ikke kan få højdosis ilt, hvis du nogensinde er i en situation, hvor du ikke selv kan kommunikere det.
Bleomycin er almindeligt anvendt i kemoterapiprotokollerne ABVD og eBEACOPP.
Andre kemoterapier
Andre kemoterapier, der kan forårsage lungetoksicitet, er anført nedenfor. Det er dog vigtigt at huske, at disse bivirkninger er sjældne, og de fleste mennesker, der modtager behandlinger, vil ikke udvikle lungetoksicitet.
- methotrexat
- gemcitabin
- busulfan
- carmustin
- melphalan
- cyclophosphamid
- klorambucil
- cytarabin
- platinbaserede kemoer såsom cisplatin eller carboplatin.
I modsætning til bleomycin, hvis din lungetoksicitet er forårsaget af en anden type kemoterapi, vil du stadig være i stand til at bruge højdosis ilt, hvis det er nødvendigt uden yderligere risiko.
Strålebehandling kan øge din risiko for lungetoksicitet, hvis strålingen er til dit bryst, mediastinum eller lunger. Risikoen er højere, hvis du også har haft eller også får kemoterapi.
Nogle immunterapier kan også forårsage lungetoksicitet. Disse omfatter monoklonale antistoffer, der almindeligvis anvendes til behandling af lymfom, såsom rituximab, obinutuzumab og brentuximab vedotin.
Immune checkpoint-hæmmere såsom pembrolizumab og nivolumab kan forårsage en immunreaktion i dine lunger, der resulterer i, at dit immunsystem ikke genkender cellerne i dine lunger som værende kunst for dig. Så i stedet kan dit immunsystem se disse celler som en kim og kan angribe dem. Disse slags reaktioner skal behandles anderledes end lungetoksicitet forårsaget af andre behandlinger og inkluderer normalt steroider for at stoppe immunreaktionen.
Symptomer på lungeforandringer
Du skal indberette alle nye eller forværrede symptomer til din læge eller sygeplejerske, så de kan vurdere dig. I mange tilfælde behøver du måske ikke nogen behandling, men hvis du gør det, kan det hurtigt blive meget alvorligt at udskyde behandlingen. Mange lungetoksiciteter kan være midlertidige og behøver ingen eller kun kortvarig behandling. Sjældent har lungetoksicitet varige virkninger, der vil blive en permanent helbredstilstand.
Symptomer du kan opleve med pulmonal toksicitet omfatter:
- åndedrætsbesvær
- åndenød uden grund
- hvæsende vejrtrækning eller støjende vejrtrækning
- ændringer i din stemme eller talebesvær
- svimmelhed eller forvirring
- prikken under huden
- hoste
- brystsmerter
- en blålig farve omkring dine læber, fingre eller tæer
- forværring af eksisterende lungetilstande såsom astma eller kronisk obstruktiv lungesygdom (KOL).
Hvornår skal jeg kontakte din læge
Kontakt din læge for en gennemgang, hvis du får nogle af ovenstående symptomer. Hvis du ser din praktiserende læge (lokal læge) eller en anden læge end din hæmatolog eller onkolog, så lad dem vide hvad:
- symptomer du får, hvornår de startede, og hvis de er blevet værre,
- hvilken behandling du får, og hvornår du sidst har haft den.
Ring til en ambulance eller kom til din nærmeste akutmodtagelse, hvis du har en temperatur på 38 grader eller mere, hvis du har smerter i brystet, hvis du bliver meget åndenød, eller hvis du bliver meget utilpas.
Hvordan diagnosticeres lungeforandringer?
Din læge vil foretage en fysisk undersøgelse og lytte til dine lunger. De vil så se andre ting ud, som hvornår du sidst har været i behandling, og hvilken behandling du har haft, nylige blodprøver og anden medicin, du måske tager. Når de har det fulde billede, vil de afgøre, hvilke ekstra tests du kan få brug for. Disse kan omfatte:
- røntgenbillede af brystet
- CT eller MR af dit bryst
- sputum test
- lungefunktionstest
- bronkoskopi
- blodprøver.
Behandling af lungeforandringer
Behandling for lungetoksicitet og andre lungeforandringer vil afhænge af den type behandling, du har fået, sværhedsgraden af dine symptomer og typen af lungeforandringer, der er sket.
Pulmonal toksicitet fra behandlinger
Når lungeforandringer opstår som følge af lungetoksicitet forårsaget af dine behandlinger, kan du blive tilbudt:
- Medicin såsom steroider, antihistaminer, ventolin eller sulbutamol. Medicin kan bestilles til at have som en tablet, intravenøst (i din vene), som en puffer eller forstøver (til indånding).
- Antibiotika, svampedræbende eller antiviral medicin, hvis du har eller er i risiko for at få en lungeinfektion.
- Brystfysioterapi og øvelser
- Ekstra tid før næste behandlinger.
Lungeforandringer fra lymfom
Lungeforandringer, der sker som følge af lymfom i dit bryst eller lunger, vil blive håndteret anderledes end lungetoksicitet. Når lymfomet er årsag til dine lungeforandringer, vil behandlingen være at skrumpe lymfomet for at forhindre trykket på eller i dine lunger. Det betyder, at du får brug for behandling såsom kemoterapi, stråling eller operation for at fjerne eller formindske lymfomet.
Efterhånden som lymfomet bliver mindre eller fjernes, bør dine lunger begynde at fungere ordentligt igen, hvilket forbedrer dine symptomer.
At leve med lungeforandringer
Når lungeforandringer bliver permanente, kan det påvirke mange områder af dit liv. Det kan tage lidt tid at komme sig og lære, hvad din nye kapacitet er, og hvordan du kan leve inden for dine grænser. Du kan have ny medicin, du skal tage, eller ekstra aftaler på hospitalet.
Ting du kan gøre for at forbedre din livskvalitet med lungeforandringer inkluderer:
- Få en mental sundhedsplan fra din praktiserende læge for at hjælpe med at håndtere frygt, angst eller ekstra stress, du har på grund af disse ændringer.
- Få en plan for lægebehandling med din lokale læge. Disse planer kan give dig 5 allierede sundhedsaftaler uden eller meget små omkostninger for dig. Det kan være diætist, træningsfysiolog, fysioterapeut, ergoterapeut med mere.
- Oprethold en sund vægt til din højde. En diætist kan hjælpe med dette, hvis du er under eller overvægtig, eller ønsker at lære mere om sund kost.
- Træn regelmæssigt – en træningsfysiolog kan hjælpe dig med at udarbejde en træningsrutine, som du nyder og kan styre.
- Se en fysioterapeut for lungestyrkende øvelser.
- Få en ergoterapeut til at gennemgå dit hjem og aktiviteter for at se, hvordan de kan hjælpe dig med at styre dine daglige aktiviteter med mindre stress på dine lunger.
Resumé
- Lungeforandringer kan ske som et symptom på dit lymfom eller som en bivirkning af behandlingen.
- Lungeforandringer forårsaget af dine behandlinger kaldes lungetoksicitet.
- Pulmonal toksicitet er sjælden og kan være midlertidig eller permanent.
- Rapporter alle nye eller forværrede symptomer til din læge. Fortæl dem, hvilken behandling du har fået, hvornår du sidst har haft den, og ALTID fortæl det til dine læger og sygeplejersker, hvis du har NOGENSINDE havde bleomycin eller en immun checkpoint-hæmmer såsom pembrolizumab eller nivolumab.
- Ring til en ambulance, hvis du har en temperatur på 38° grader eller mere, har brystsmerter, bliver meget åndenød eller er meget utilpas.
- Du skal muligvis se en anden læge kaldet en luftvejslæge for at håndtere dine lungeforandringer.
- Behandlingen vil afhænge af den type forandringer, du har, dine symptomer og den behandling, du har fået.
- Få din praktiserende læge til at lave en mental sundhedsplan og en lægebehandlingsplan, hvis du har langsigtede ændringer i lungerne eller gerne vil have ekstra hjælp, selvom dine lungeforandringer er midlertidige.
- Ring til vores lymfomsygeplejersker, hvis du gerne vil tale om dine symptomer eller ønsker mere information. Klik på kontakt os knappen nederst på skærmen for kontaktoplysninger.

