Nuestra sangre está compuesta por un líquido llamado plasma, glóbulos rojos, glóbulos blancos y plaquetas. Nuestros glóbulos blancos son parte de nuestro sistema inmunológico y combaten infecciones y enfermedades.
Tenemos diferentes tipos de glóbulos blancos, cada uno encargado de combatir diferentes tipos de infecciones. Los neutrófilos son los glóbulos blancos que más tenemos. Son los primeros en reconocer y combatir las infecciones.
La neutropenia es un término médico que se usa cuando no tiene suficientes neutrófilos, lo que lo pone en riesgo de infección.
Lo que necesitas saber sobre los neutrófilos
Los neutrófilos constituyen la mayoría de nuestros glóbulos blancos. Un poco más de la mitad de todos nuestros glóbulos blancos son neutrófilos.
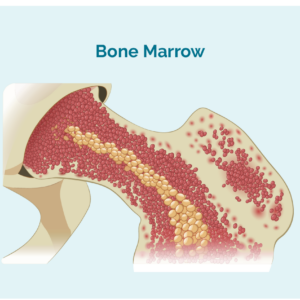
Los neutrófilos se producen en nuestra médula ósea, la parte media esponjosa de nuestros huesos. Pasan unos 14 días en nuestra médula ósea antes de ser liberados en nuestro torrente sanguíneo.
Pueden salir de nuestro torrente sanguíneo si necesitan combatir una infección en una parte diferente de nuestro cuerpo.
Los neutrófilos son las primeras células que reconocen y combaten los gérmenes, las infecciones y las enfermedades.
Los gérmenes, la infección y la enfermedad son patógenos Los patógenos son cualquier cosa que no forma parte de nosotros, que tiene el potencial de enfermarnos. Un patógeno también puede ser una de nuestras propias células que se ha desarrollado de una manera que es dañina para nosotros, como una célula que se ha vuelto cancerosa.
Los niveles de neutrófilos en nuestra sangre pueden fluctuar (cambiar) a lo largo del día a medida que se producen nuevos y otros mueren.
¡Nuestro cuerpo produce alrededor de 100 mil millones de neutrófilos todos los días! (Eso es alrededor de 1 millón cada segundo). Pero cada uno solo vive de 8 a 10 horas una vez que ingresa a nuestro torrente sanguíneo. Algunos pueden vivir hasta un día.
A diferencia de otros glóbulos blancos que combaten patógenos específicos, los neutrófilos no son específicos. Esto significa que pueden combatir cualquier patógeno. Sin embargo, por sí solos no siempre pueden eliminar el patógeno.
Los neutrófilos producen sustancias químicas llamadas citoquinas cuando luchan contra los patógenos. Estas citocinas envían mensajes a otros glóbulos blancos para informarles que hay un patógeno que debe eliminarse. Los glóbulos blancos más específicos diseñados para combatir ese patógeno específico entran en acción y lo eliminan.
¡Nuestros cuerpos entran en contacto con patógenos todo el tiempo! Nuestros neutrófilos son la razón por la que no nos enfermamos todo el tiempo.
Nuestros neutrófilos activar nuestro sistema inmunológico para eliminar el patógeno, a menudo incluso antes de que tenga la oportunidad de enfermarnos.
Esta página se centra en la neutropenia: niveles bajos de neutrófilos. Sin embargo, a veces puede tener niveles altos de neutrófilos sobre los que puede tener preguntas. Los neutrófilos altos pueden ser causados por:
- esteroides (como dexametasona o prednisolona)
- medicamento de factor de crecimiento (como GCSF, filgrastim, pegfilgrastim)
- infección
- inflamación
- enfermedades como la leucemia.
Su nivel normal de neutrófilos depende de varios factores. Estos pueden incluir:
- su edad (bebés, niños, adolescentes, adultos y adultos mayores tendrán diferentes niveles “normales”).
- tratamientos que está recibiendo: algunos medicamentos causarán niveles más altos y otros pueden causar niveles más bajos.
- ya sea que esté luchando contra una infección o una inflamación.
- el equipo utilizado en patología y métodos de notificación.
YTiene derecho a solicitar una copia impresa de sus resultados de sangre. En la mayoría de los casos, el informe mostrará su nivel de neutrófilos y luego entre paréntesis (….) mostrará el rango normal. Esto le ayudará a determinar si sus resultados son normales o no. Sin embargo, necesitará que su médico le explique esto, porque el patólogo que informa no conoce sus circunstancias individuales. Su médico podrá informarle si los niveles son normales para su situación individual.
Puede notar que el resultado no aparece dentro de los límites normales. Esto puede causar ansiedad y preocupación, y luego ser confuso cuando su médico no parece preocupado. Es importante recordar que su análisis de sangre es solo una pequeña pieza de un rompecabezas mucho más grande que es USTED.. Su médico analizará sus análisis de sangre junto con toda la demás información que tenga sobre usted, antes de tomar decisiones sobre si el análisis de sangre es motivo de preocupación.
Pídale a su médico que le explique los resultados, en función de sus circunstancias clínicas individuales.
Lo que necesitas saber sobre la Neutropenia
La neutropenia es un efecto secundario muy común de los tratamientos para el linfoma. Muchos tratamientos funcionan atacando las células de crecimiento rápido. ¿Recuerdas que dijimos anteriormente, nuestro cuerpo produce 100 mil millones de neutrófilos todos los días? Esto significa que también pueden ser el objetivo de los tratamientos que combaten el linfoma.
La neutropenia es cuando los niveles de neutrófilos son demasiado bajos. Si tiene neutropenia, está neutropénico. Ser neutropénico lo pone en mayor riesgo de infecciones.
Ser neutropénico no es en sí mismo una amenaza para la vida. Sin embargo, si contrae una infección mientras está neutropénico, estas infecciones pueden convertirse rápidamente en una amenaza para la vida. Necesita obtener apoyo médico de inmediato. Más información sobre esto se encuentra más abajo en la página bajo Neutropenia febril.
Es más probable que tenga neutropenia entre 7 y 14 días después de haber recibido quimioterapia. Sin embargo, la neutropenia puede ocurrir en cualquier momento durante sus tratamientos para el linfoma. Si sus neutrófilos son demasiado bajos, es posible que deba retrasar su próximo tratamiento hasta que alcancen un nivel más seguro. Cuando esté recibiendo tratamiento para el linfoma, un nivel seguro para el tratamiento aún puede ser un nivel más bajo que el nivel normal.
La neutropenia también puede ser un efecto secundario tardío de algunos anticuerpos monoclonales como rituximab y obinutuzumab. Los efectos secundarios tardíos pueden ocurrir meses o años después de terminar el tratamiento.
Si es probable que su tratamiento le provoque neutropenia, su hematólogo u oncólogo puede indicarle algún medicamento profiláctico. Profiláctico significa preventivo. Estos se administran incluso si no tiene una infección, para tratar de evitar que se enferme más tarde.
Algunos tipos de medicamentos con los que podría comenzar incluyen:
- Medicamentos antimicóticos como fluconazol o posaconazol. Estos previenen o tratan infecciones fúngicas como la candidiasis bucal, que puede contraerse en la boca o los genitales.
- Medicamentos antivirales como valaciclovir. Estos previenen un brote o tratan infecciones virales como el virus del herpes simple (HSV), que causa herpes labial en la boca o llagas en los genitales.
- Medicamentos antibacterianos como trimetoprima. Estos previenen ciertas infecciones bacterianas como la neumonía bacteriana.
- Factores de crecimiento para aumentar sus glóbulos blancos como GCSF, pegfilgrastim o filgrastim para ayudar a que sus glóbulos blancos se recuperen más rápido después de la quimioterapia.
En muchos casos, la neutropenia no se puede prevenir durante el tratamiento. Sin embargo, hay algunas cosas que puede hacer para disminuir el impacto que tiene sobre usted.
- Tome sus medicamentos profilácticos (preventivos) de la forma en que su médico se los recetó.
- Distanciamiento social. Mantenga una distancia de 1 a 1.5 metros entre usted y otras personas cuando esté en público. Use una máscara si no puede distanciarse socialmente.
- Mantenga desinfectante de manos en su bolso o automóvil, o lávese las manos con agua y jabón. Lávese las manos antes y después de comer, o de tocar cualquier cosa sucia o usada por muchas personas, como carritos de compras, interruptores de luz y manijas de puertas, y después de ir al baño o cambiar pañales.
- Use una buena crema hidratante en las manos y la piel secas para evitar las grietas que pueden permitir que los gérmenes entren en su cuerpo.
- Si va de compras, hágalo a una hora más tranquila del día cuando haya menos gente alrededor.
- Evite a las personas si recientemente han recibido una vacuna viva, como muchas vacunas infantiles y vacunas contra la culebrilla.
- Dígales a sus amigos y familiares que no lo visiten si tienen algún síntoma de enfermedad, como secreción nasal, tos, fiebre, sarpullido o, en general, se sienten mal y fatigados. Pida a los visitantes que se laven las manos cuando lleguen.
- Evite las cajas de arena para animales o los desechos. Lávese o desinfecte sus manos después de tocar animales.
- Sostenga cualquier corte bajo agua corriente durante 30 a 60 segundos para eliminar los gérmenes, use un antiséptico una vez que esté limpio y seco, y coloque una tirita u otro vendaje estéril sobre el corte hasta que cicatrice.
- Si tiene una línea central como un PICC, un puerto implantado o HICKMANS, asegúrese de que los vendajes se mantengan limpios y secos, y que no se levanten de la piel. Informe cualquier dolor o flujo a su enfermera de inmediato. Si el vendaje sobre la línea central se ensucia o no se adhiere a la piel, infórmele a su enfermera de inmediato.
- Consuma una dieta saludable rica en proteínas. Su cuerpo necesita energía adicional para reemplazar las células sanas, incluidos los neutrófilos, dañados o destruidos por su tratamiento. Se necesita proteína para producir estas células.
- Lave las frutas y verduras antes de comerlas o cocinarlas. Coma solo alimentos recién preparados o congelados inmediatamente después de cocinarlos. Vuelva a calentar para que la comida esté completamente caliente. Evite los buffets y los restaurantes de todo lo que pueda comer.
- Coma alimentos con menor probabilidad de causar infección. Consulte la tabla a continuación.
Dieta neutropénica | |
Comer | EVITA |
Leche pasteurizada yogur pasteurizado Quesos duros helado duro jalea Pan fresco (sin trocitos mohosos) Cereal granos enteros Papas fritas Pasta cocinada Huevos - cocidos Carne – cocida a bien hecha Carnes enlatadas Agua Café y té instantáneo o preparado Frutas y verduras recién lavadas. | Leche y yogur sin pasteurizar Quesos blandos y quesos con moho (como brie, feta, cottage, blue cheese, camembert) Helado suave huevos que moquean Ponche de huevo o batidos con huevos crudos Carnes poco cocidas – Carne con sangre o trozos crudos Carnes frias Carnes ahumadas Sushi Pescado crudo Mariscos Frutas secas Buffets y barras de ensaladas Ensaladas no recién hechas Sobras sidra de manzana Probióticos y cultivos vivos. |
Manipulación de alimentos
- Siempre lávese bien las manos antes de comer.
- Lávese siempre las manos antes y después de preparar los alimentos.
- Utilice siempre tablas de cortar separadas para la carne, las aves y el pescado.
- Mantenga la carne cruda, los mariscos y los huevos lejos de los alimentos listos para comer. Evite las carnes o aves crudas o poco cocinadas. No coma alimentos que contengan huevo crudo. No coma carnes o pescados ahumados.
- Deseche las esponjas y lave los paños de cocina regularmente.
- Cocine bien los alimentos a las temperaturas adecuadas.
- Envuelva y refrigere las sobras o congele dentro de una hora de preparación para limitar el crecimiento de bacterias.
- Asegúrese de que la miel y los productos lácteos estén pasteurizados. Evite los quesos madurados con moho, los quesos azules y los quesos blandos.
- No coma alimentos que hayan pasado las fechas de caducidad.
- No compre ni use alimentos en latas que estén abolladas o dañadas.
- Evite los alimentos de los mostradores de delicatessen.
Infección y neutropenia
Las infecciones pueden comenzar en cualquier parte de su cuerpo cuando tiene neutropenia. Las infecciones más comunes que puede contraer incluyen infecciones en su:
- vías respiratorias, como influenza (gripe), resfriados, neumonía y COVID
- sistema digestivo, como intoxicación alimentaria u otros insectos que pueden causar diarrea o vómitos
- infecciones de la vejiga o del tracto urinario
- líneas centrales u otras heridas.
Ser neutropénico significa que su cuerpo no puede combatir la infección como lo haría normalmente. Muchos de los síntomas que tenemos cuando tenemos una infección se deben a la respuesta inmunitaria a la infección y no a la infección en sí. Es posible que no tenga todos los mismos signos de infecciones que normalmente tendría.
Signos normales de infección
La respuesta inmunitaria normal a la infección libera citocinas y otras sustancias químicas de nuestras células inmunitarias y de los patógenos destruidos. Este proceso, así como la eliminación de las células destruidas, es lo que causa muchos de nuestros síntomas. Los síntomas normales de este proceso incluyen:
- enrojecimiento e hinchazón.
- pus – una secreción espesa amarillenta o blanca.
- dolor.
- fiebre (temperatura alta): la temperatura normal es de 36 a 37.2 grados. Algunas fluctuaciones son normales. Pero si tu temperatura es 38 grados o más, notifique a su médico o enfermera inmediatamente.
- fiebre baja menos de 35.5 grados también puede indicar infección.
- mal olor.
Neutropenia febril
 La neutropenia febril asociada con una infección es una Emergencia médica. La neutropenia febril significa que usted es neutropénico y tiene una temperatura de más de 38 grados. Sin embargo, tener una temperatura de menos de 35.5 grados también puede indicar una infección y puede poner en peligro la vida.
La neutropenia febril asociada con una infección es una Emergencia médica. La neutropenia febril significa que usted es neutropénico y tiene una temperatura de más de 38 grados. Sin embargo, tener una temperatura de menos de 35.5 grados también puede indicar una infección y puede poner en peligro la vida.
Informe a su enfermera o médico si tiene una temperatura de 38 grados o más, o si su temperatura es inferior a 36 grados.
Sin embargo, no todos los casos de neutropenia febril se deben a infecciones. En algunos casos, puede tener fiebre de más de 38 grados, incluso si no tiene una infección. Si esto sucede mientras tiene neutropenia, se tratará como si tuviera una infección hasta que se descarte la infección. Algunos medicamentos, como la citarabina de quimioterapia, pueden provocar un aumento de la temperatura, incluso sin infección.
Cuándo acudir a la sala de emergencias
Como se mencionó anteriormente, la neutropenia febril es una emergencia médica. No dude en llamar a una ambulancia o pedirle a alguien que lo lleve a la sala de emergencias del hospital más cercano si ha recibido tratamiento para su linfoma y tiene alguno de los siguientes síntomas:
- fiebre de 38 grados o más – incluso si se ha reducido desde la última vez que lo comprobó
- tu temperatura es menos de 36 grados
- tu temperatura ha cambiado más de 1 grados de lo que normalmente es, por ejemplo, si su temperatura es normalmente de 36.2 grados y ahora es de 37.3 grados. O si normalmente es de 37.1 grados y ahora es de 35.9 grados
- escalofríos – (temblores) o escalofríos
- mareos o cambios en su visión: esto podría indicar que su presión arterial está bajando, lo que puede ser un signo de infección
- cambios en los latidos de su corazón, o sentir que su corazón late más de lo normal
- diarrea, náuseas o vómitos
- tos, dificultad para respirar o sibilancias
- cualquier signo de infección como se indica arriba
- generalmente te sientes muy mal
- tener la sensación de que algo anda mal.
Qué esperar cuando vaya al hospital
Cuando llame a una ambulancia o llegue al departamento de emergencias, infórmeles:
- Tiene linfoma (y el subtipo)
- Qué tratamientos ha tenido y cuándo
- Usted puede ser neutropénico
- Tienes fiebre
- Cualquier otro síntoma que tenga.
Es probable que le hagan un análisis de sangre para comprobar sus niveles de neutrófilos y un examen séptico.
Una pantalla séptica es un término usado para un grupo de pruebas para detectar infecciones. Estos incluyen lo siguiente:
- Exámenes de sangre llamados “cultivos de sangre”. Es probable que se extraigan de todos los lúmenes de su línea central, si tiene uno, así como directamente de su brazo con una aguja.
- Radiografía de pecho.
- Muestra de orina.
- Muestra de heces (poo) si tiene diarrea.
- Hisopos de cualquier llaga en su cuerpo o en su boca.
- Frote alrededor de su vía central si parece que está infectada.
- Hisopos respiratorios si tiene síntomas de COVID, resfriado, gripe o neumonía.
Si se sospecha una infección, comenzará con antibióticos incluso antes de que lleguen los resultados. Comenzará con un antibiótico de amplio espectro que es efectivo para tratar muchos tipos diferentes de infecciones. Es posible que tenga más de un tipo de antibiótico.
Usted será ingresado en el hospital para que los antibióticos puedan administrarse por vía intravenosa (en el torrente sanguíneo a través de una cánula o línea central) para que surtan efecto más rápido.
Una vez que lleguen los resultados de sus hisopos, análisis de sangre y otras muestras, su médico puede cambiar sus antibióticos. Esto se debe a que una vez que saben qué germen te está enfermando, pueden elegir un antibiótico diferente que sea más efectivo para combatir ese germen en particular. Sin embargo, estos resultados pueden tardar varios días en llegar, por lo que permanecerá con los antibióticos de amplio espectro durante este tiempo.
Resumen
- La neutropenia es un efecto secundario muy común de los tratamientos para el linfoma.
- Es más probable que tenga neutropenia de 7 a 14 días después de la quimioterapia; sin embargo, la neutropenia también puede ser un efecto secundario tardío de algunos tratamientos, que comienza meses o incluso años después del tratamiento.
- Es más probable que contraiga infecciones cuando tiene neutropenia.
- Tome todos sus medicamentos profilácticos según las instrucciones y tome precauciones para evitar infecciones.
- Si tiene neutropenia, evite los alimentos más propensos a portar gérmenes.
- Las infecciones mientras está neutropénico pueden convertirse rápidamente en una amenaza para la vida.
- Si ha recibido tratamiento para el linfoma o sabe que tiene neutropenia, busque atención médica inmediata si tiene algún signo de infección. Llame a una ambulancia o acuda al servicio de urgencias más cercano
- Es posible que no tenga síntomas normales de infección mientras esté neutropénico.
- Si tiene neutropenia febril, será ingresado en el hospital para recibir antibióticos por vía intravenosa.
- Si no está seguro o tiene alguna pregunta, no dude en comunicarse con nuestras enfermeras de atención de linfomas de lunes a viernes, hora estándar del este.