An allogen stamcelletransplantasjon er en intensiv behandling hvor du får transplantert donor (en annens) stamceller. Dette er annerledes enn når en pasient mottar sine egne celler tilbake, som kalles en autolog stamcelletransplantasjon. Dette er omtalt på en annen side.
Oversikt over allogene stamcelletransplantasjoner?
Dr Amit Khot, hematolog og benmargstransplantasjonslege
Peter MacCallum Cancer Center og Royal Melbourne Hospital
Allogen stamcelletransplantasjon bruker stamceller samlet inn fra en donor (en annen) for å erstatte dine egne stamceller. Dette gjøres for å behandle lymfom som er refraktær (reagerer ikke på behandling) eller tilbakefall (lymfom som stadig kommer tilbake. De fleste med lymfom trenger ikke en stamcelletransplantasjon. Ved lymfom er allogene (donor) transplantasjoner mye sjeldnere enn autologe ( selv) transplantasjoner.
Lymfom er en kreft i lymfocytter. Lymfocytter er en type hvite blodlegemer som utvikler seg fra stamceller. Målet med kjemoterapi er å utrydde lymfomcellene og alle stamcellene som potensielt kan vokse opp til lymfom. Når de dårlige cellene er utryddet, kan nye celler vokse tilbake som forhåpentligvis ikke er kreftfremkallende.
Når det gjelder personer som har residiverende eller refraktær lymfom, fungerer ikke dette - mer lymfom fortsetter å vokse til tross for behandlingen. Derfor kan det å utrydde stamcellene med svært høye doser kjemoterapi, og deretter erstatte den personens stamceller med en annens, resultere i et nytt immunsystem der donorstamcellene tar over rollen som å produsere blodceller som ikke blir til lymfom.
Målet med en stamcelletransplantasjon
Det er en rekke grunner til at lymfompasienter kan trenge en stamcelletransplantasjon som inkluderer:
- For å behandle lymfompasienter som er i remisjon, men de har en "høy risiko" for at lymfomene deres kommer tilbake
- Lymfomene har kommet tilbake etter innledende standard førstelinjebehandling, så mer intens (sterkere) kjemoterapi brukes for å få dem tilbake i remisjon (ingen påvisbar sykdom)
- Lymfomet er refraktært (har ikke respondert fullstendig) på standard førstelinjebehandling med sikte på å oppnå en remisjon
Den allogene stamcelletransplantasjonen kan gi to funksjoner
- De svært høye dosene av kjemoterapi eliminerer lymfomene og de nye donorcellene gir en måte for immunsystemet å komme seg på, noe som reduserer tiden immunsystemet er ute av funksjon. De nye donorcellene overtar rollen til immunsystemets funksjon og produksjon av friske blodceller, som lymfocytter. Donorstamcellene erstatter de dysfunksjonelle stamcellene til pasienten.
- Graft versus lymfom effekt. Dette er når donorstamcellene (kalt graft) gjenkjenner eventuelle gjenværende lymfomceller og angriper dem og ødelegger lymfomet. Dette er en positiv effekt der donorstamcellene er med på å behandle lymfomet. Det er viktig å merke seg at denne graft versus lymfom-effekten ikke alltid skjer slik. Lymfomet kan være resistent mot donorstamcellene, eller mottakerens kropp (kalt verten) kan kjempe mot donorcellene (kalt graft) som resulterer i graft versus host sykdom (en komplikasjon av allogen transplantasjon).
Prosessen med en allogen stamcelletransplantasjon har fem stadier
Dr Amit Khot, hematolog og benmargstransplantasjonslege
Peter MacCallum Cancer Center og Royal Melbourne Hospital
- Forberedelse: dette inkluderer blodprøver for å bestemme hvilken type celler du trenger. Noen ganger må folk ha "redde" kjemoterapi for å prøve å minimere lymfomet før transplantasjon.
- Stamcellesamling: dette er prosessen med å høste stamceller, fordi en allogen transplantasjon er fra en donor, må det medisinske teamet finne en match for transplantasjonen.
- Kondisjonsbehandling: dette er kjemoterapi, målterapi og immunterapi som administreres i svært høye doser for å eliminere alle lymfomer
- Reinfusjon av stamceller: når høydosebehandlingene har blitt administrert, administreres stamcellene som tidligere ble samlet inn fra giveren.
- Engraftment: dette er prosessen der donorstamcellene setter seg inn i kroppen og overtar immunsystemets funksjon.
Forberedelse til behandling
Det vil kreves mye forberedelse i forkant av en stamcelletransplantasjon. Hver transplantasjon er forskjellig og transplantasjonsteamet bør organisere alt for pasienten. Noen av forberedelsene du kan forvente kan omfatte:
Innsetting av en sentral linje
Dersom pasienten ikke allerede har en sentrallinje, vil en settes inn før transplantasjonen. En sentral linje kan enten være et PICC (perifert innsatt sentralkateter). Det kan være en CVL (sentral venelinje). Legen vil avgjøre hvilken sentrallinje som er best for pasienten.
Sentrallinjen gir en måte å motta mange forskjellige medisiner samtidig. Pasienter trenger generelt mange forskjellige medisiner og blodprøver under transplantasjon, og en sentral linje hjelper sykepleierne bedre å håndtere omsorgen for pasienten.
kjemoterapi
Høydose kjemoterapi administreres alltid som en del av transplantasjonsprosessen. Høydose kjemoterapi kalles kondisjonsterapi. Utenom høydose-kjemoterapi trenger noen pasienter bergingskjemoterapi. Bergingsterapi er når lymfomet er aggressivt og må reduseres før resten av transplantasjonsprosessen kan fortsette. Navnet berge kommer fra forsøk på å redde kroppen fra lymfomet.
Omplassering for behandling
Bare enkelte sykehus i Australia er i stand til å utføre allogen stamcelletransplantasjon. På grunn av dette kan det hende de må flytte fra hjemmet til et område nærmere sykehuset. De fleste transplantasjonssykehus har pasientboliger som pasienten og en pleier kan bo i. Snakk med sosialarbeideren på behandlingssenteret ditt for å finne ut om overnattingsmuligheter.
Bevarelse av fruktbarhet
Stamcelletransplantasjon vil påvirke pasientens evne til å få barn. Det er viktig at alternativer som er tilgjengelige for å bevare fruktbarheten diskuteres.
Praktiske tips
Å ha en stamcelletransplantasjon innebærer vanligvis et langt sykehusopphold. Det kan være nyttig å pakke noen av disse tingene:
- Flere par myke, behagelige klær eller pyjamas og mye undertøy.
- Tannbørste (myk), tannkrem, såpe, skånsom fuktighetskrem, skånsom deodorant
- Din egen pute (varmvask putevaren og eventuelle personlige tepper/kasttepper før sykehusinnleggelse – varmvask dem for å redusere bakterier da immunsystemet ditt vil være svært sårbart).
- Tøfler eller komfortable sko og mange par sokker
- Personlige gjenstander for å lyse opp sykehusrommet ditt (et bilde av dine kjære)
- Underholdningsartikler som bøker, blader, kryssord, iPad/bærbar PC/nettbrett. Sykehuset kan være veldig kjedelig hvis du ikke har noe å gjøre.
- En kalender for å holde styr på datoen, lange sykehusinnleggelser kan gjøre alle dagene uskarpe.
HLA og vevstyping
Ved en allogen (donor) stamcelletransplantasjon organiserer transplantasjonskoordinatoren et søk etter en passende stamcelledonor. En allogen stamcelletransplantasjon er mest sannsynlig vellykket hvis donorens celler samsvarer tett med pasienten. For å sjekke dette vil pasienten få tatt en blodprøve vevstyping som ser på forskjellige proteiner på overflaten av cellene som kalles humane leukocyttantigener (HLA).
Alles celler lager HLA-proteiner for å hjelpe immunsystemet til å gjenkjenne celler som hører hjemme i kroppen og gjenkjenne celler som ikke hører hjemme.
Det finnes mange forskjellige typer HLA og det medisinske teamet prøver å finne en donor hvis HLA-typer matcher eieren så nært som mulig.
Om mulig prøver de også å sørge for at pasienten og giveren har blitt eksponert for de samme virusene, selv om dette er mindre viktig enn HLA-matching.
Brødre eller søstre har mest sannsynlig HLA-proteiner som ligner på pasienten. Rundt 1 av 3 personer har en bror eller søster som passer godt. Hvis en pasient ikke har noen brødre eller søstre, eller hvis de ikke er en god match, vil det medisinske teamet søke etter en frivillig donor hvis HLA-type samsvarer så godt med pasientene som mulig. Dette er kjent som en matchet urelatert donor (MUD) og millioner av frivillige er registrert i de nasjonale og globale stamcelleregistrene.
Hvis en matchet urelatert donor (MUD) ikke blir funnet for pasienten, kan det være mulig å bruke andre kilder til stamceller. Disse inkluderer:
- En slektning hvis HLA-type halvparten samsvarer med din: dette er kjent som en 'haploidentisk' donor
- Navlestrengsblod fra en ikke-relatert donor: navlestrengsblod trenger ikke å være like tett tilpasset din HLA-type som andre kilder til stamceller. Det er mer sannsynlig at det brukes til barn enn voksne fordi det inneholder færre stamceller enn andre kilder. Register over lagret navlestrengsblod er tilgjengelig.
Samling av stamceller
Det er to måter en donor kan donere stamceller.
- Innsamling av perifer blodstamceller
- Benmargsblod stamcelledonasjon
Perifer blodstamcelledonasjon
Perifere stamceller samles fra den perifere blodstrømmen. I forkant av perifer stamcelleinnsamling får de fleste injeksjoner med vekstfaktor. Vekstfaktorer stimulerer produksjonen av stamceller. Dette hjelper stamceller med å bevege seg fra benmargen, inn i blodet, klare for innsamling.
Innsamlingen skjer ved å skille stamceller fra resten av blodet og prosessen bruker en aferesemaskin. En aferesemaskin kan skille forskjellige komponenter i blodet og kan skille ut stamcellene. Når blodet har reist gjennom cellesamlingsfasen, går det tilbake til kroppen. Denne prosessen tar flere timer (omtrent 2 – 4 timer). Donoren kan gå hjem etter prosedyren, men det kan være nødvendig å returnere neste dag hvis det ikke ble samlet inn nok celler.
Aferese er mindre invasiv enn benmargssamling, og dette er delvis grunnen til at det er den foretrukne metoden for stamcelleinnsamling.
Ved allogene (donor) transplantasjoner gjennomgår giveren aferese for mottakeren og denne innsamlingen skjer så nær transplantasjonsdagen som mulig. Fordi disse stamcellene vil bli levert ferske til mottakeren på transplantasjonsdagen.
Donasjon av stamceller fra benmarg
Den mindre vanlige tilnærmingen til å samle stamceller er en benmargshøst. Det er her stamcellene trekkes ut av benmargen under generell anestesi. Leger setter inn en nål i et bein i bekkenområdet, kalt hoftekammen. Benmargen trekkes ut av bekkenet, gjennom nålen, og denne benmargen blir deretter filtrert og lagret til transplantasjonsdagen.
Ledningsblod donasjonen er fra den offentlige ledningsbanken hvor en donasjon av stamceller fra blodet som ligger igjen i navlestrengen og morkaken etter at en baby er født er blitt donert og lagret.
Hvordan aferese fungerer
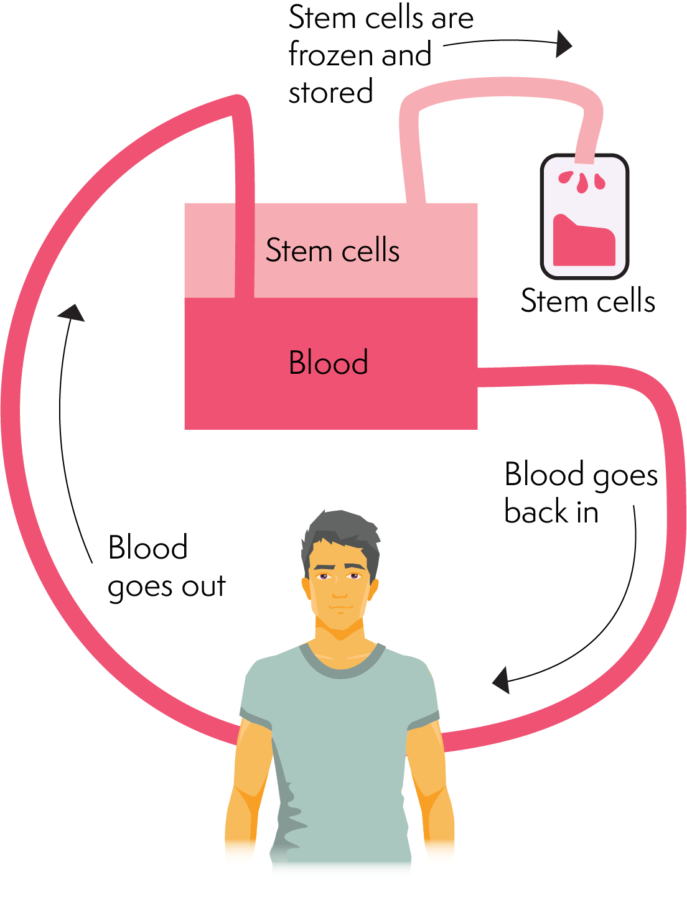
Bearbeide/bevare stamcellene eller benmargen
Stamceller samlet inn for allogen (donor) transplantasjon, samles rett før bruk og lagres ikke over lengre tid.
Stamceller som samles inn for autolog (selv)transplantasjon, blir vanligvis bevart og lagret i en fryser til de er klare til bruk.
Condition
Pasienter som gjennomgår en transplantasjon får først behandling kalt kondisjoneringsregimet. Dette er høydosebehandling som gis dagene før stamcellene infunderes. Kondisjonsbehandling kan omfatte kjemoterapi og noen ganger strålebehandling. De to målene med kondisjoneringsterapi er:
- For å drepe så mye lymfom som mulig
- Reduser stamcellepopulasjonen
Det finnes mange forskjellige kombinasjoner av kjemoterapi, strålebehandling og immunterapi som kan brukes i kondisjoneringsregimer. Det er forskjellige intensiteter av kondisjoneringsbehandling, de er:
- Full intensitet myeloablativ kondisjonering
- Ikke myeloablativ kondisjonering
- Redusert intensitetskondisjonering
I alle regimer er behandlingen intensiv og som et resultat dør mange friske celler sammen med lymfomet. Valget av kur vil avhenge av typen lymfom, behandlingshistorie og andre individuelle faktorer som alder, generell helse og kondisjon. Det behandlende teamet vil diskutere med pasienten hvilket kondisjoneringsregime som er passende for pasienten.
Ved allogen transplantasjon kan pasienter legges inn på sykehus så tidlig som 14 dager før transplantasjonen. Hvert pasienttilfelle er forskjellig, og legen din vil informere deg om når du blir innlagt. Pasienter forblir på sykehus alt fra 3 – 6 uker etter transplantasjon. Dette er en retningslinje; hver transplantasjon er forskjellig, og noen mennesker trenger mer medisinsk behandling i mer enn 6 uker.
Hvis du har en allogen stamcelletransplantasjon ved bruk av stamceller fra en ikke-relatert eller ikke-tilpasset donor, kan du trenge kondisjoneringsbehandling med høyere intensitet.
Du kan ha en annen kondisjoneringsbehandling hvis du har en allogen transplantasjon ved bruk av stamceller fra navlestrengsblod eller fra en halv-matchet slektning.
Du kan få tilgang til detaljert informasjon om kondisjoneringsregimer på Eviqs nettsted.
Reinfundering av stamceller
Etter at den intensive kondisjoneringskjemoterapien er ferdig, blir stamcellene reinfundert. Disse stamcellene begynner sakte å produsere nye, sunne blodceller. Til slutt vil de produsere nok friske celler til å repopulere hele benmargen, og fylle opp alle blod- og immunceller.
Å få stamcellene reinfundert er en enkel prosedyre. Det ligner på en blodoverføring. Cellene er gitt gjennom en linje inn i sentrallinjen. Dagen stamcellene blir reinfundert omtales som "Day Zero".
Ved enhver medisinsk prosedyre er det en risiko for å få en reaksjon på stamcelleinfusjonen. For de fleste er det ingen reaksjon, men andre kan oppleve:
- Føle seg syk eller være syk
- Dårlig smak eller brennende følelse i munnen
- Høyt blodtrykk
- Allergisk reaksjon
- Infeksjon
I allogene stamcelletransplantasjoner, da disse donerte cellene tar tak (eller transplanterer) i mottakeren (pasienten). De begynner å fungere som en del av immunsystemet og kan angripe lymfomcellene. Dette kalles graft-versus lymfom-effekt.
I noen tilfeller, etter allogen transplantasjon, angriper donorcellene også pasientens friske celler. Dette kalles graft-versus-host-sykdom (GVHD).
Engraftment av stamcellene dine
Engraftment er når de nye stamcellene gradvis begynner å ta over som primære stamceller. Dette skjer vanligvis rundt 2 – 3 uker etter infusjon av stamceller, men kan ta lengre tid, spesielt hvis de nye stamcellene kommer fra navlestrengsblod.
Mens de nye stamcellene transplanterer, har du en svært høy risiko for å få en infeksjon. Folk må generelt forbli på sykehus i denne perioden, fordi de kan bli syke og trenger å kunne få behandling med en gang.
Mens du venter på at blodtellingen skal bli bedre, kan du ha noen av følgende behandlinger for å støtte restitusjonen din:
- Blodoverføringer - for lavt antall røde blodlegemer (anemi)
- Blodplatetransfusjoner - for lave blodplatenivåer (trombocytopeni)
- Antibiotika – mot bakterielle infeksjoner
- Antivirale medisiner - for virusinfeksjoner
- Antisoppmedisin – mot soppinfeksjoner
Engraftment syndrom
Etter å ha mottatt de nye stamcellene, utvikler noen mennesker følgende symptomer 2-3 uker senere, vanligvis rundt tidspunktet for celletransplantasjon:
- Feber: høy temperatur på 38 grader eller over
- Et rødt utslett
- Diaré
- Væskeretensjon
Dette kalles "engraftment syndrome". Det er mer vanlig etter en selv (autolog) stamcelletransplantasjon enn en donor (allogen) stamcelletransplantasjon.
Det er en vanlig bivirkning ved transplantasjon og behandles med steroider. Disse symptomene kan også være forårsaket av andre faktorer, inkludert kjemoterapi, og er kanskje ikke et tegn på engraftment syndrom.
Noen vanlige sykehusprotokoller under en transplantasjon inkluderer:
- Du bor vanligvis på et sykehusrom på egen hånd under hele oppholdet
- Sykehuset rengjøres jevnlig og laken og putevar skiftes hver dag
- Du kan ikke ha levende planter eller blomster på rommet ditt
- Sykehuspersonell og besøkende må vaske hendene før de går inn på rommet ditt
- Noen ganger kan besøkende og sykehuspersonale trenge å bruke hansker, kjoler eller forklær og ansiktsmasker når de besøker deg
Folk bør ikke besøke deg hvis de er uvel - Barn under en viss alder får kanskje ikke besøk i det hele tatt – selv om noen sykehus tillater det hvis barna har det bra
Når blodtellingen har kommet seg og pasienten er frisk nok, kan de reise hjem. Etter dette tidspunktet vil de bli fulgt opp tett av legeteamet.
Komplikasjoner fra stamcelletransplantasjon
Graft Versus Host Disease (GvHD)
Graft-versus-host-sykdom (GvHD) er en vanlig komplikasjon ved en allogen stamcelletransplantasjon. Det skjer når:
- Donor-T-cellene (også kalt "transplantatet") gjenkjenner antigener på andre celler i mottakerens kropp (kalt "verten") som fremmede
- Etter å ha gjenkjent disse antigenene, angriper donor-T-cellene cellene til deres nye vert.
Denne effekten kan være nyttig når de nye donor-T-cellene angriper de gjenværende lymfomcellene (kalt graft versus lymfom-effekten). Dessverre kan donor-T-cellene også angripe sunt vev. Dette kan forårsake alvorlige bivirkninger.
Mesteparten av tiden forårsaker GvHD milde til moderate symptomer, men noen ganger kan det være alvorlig og til og med livstruende. Før og etter transplantasjonen gis pasientene behandling for å redusere risikoen for å utvikle GvHD. Transplantasjonsteamet overvåker pasienten nøye for eventuelle tegn på GvHD, slik at de kan behandle det så tidlig som mulig hvis det utvikler seg.
GvHD er klassifisert som 'akutt' eller 'kronisk' avhengig av tegn og symptomer.
Risiko for infeksjon
Etter en stamcelletransplantasjon vil de høye dosene av kjemoterapi ha eliminert mange hvite blodceller, inkludert en hvit blodcelle kalt nøytrofiler. Et lavt nivå av nøytrofiler er kjent som nøytropeni. Langvarig nøytropeni setter noen i en svært høy risiko for å utvikle en infeksjon. Infeksjonene kan behandles, men hvis de ikke fanges tidlig og behandles umiddelbart, kan de være livstruende.
Mens de er på sykehus, umiddelbart etter stamcelletransplantasjonen, vil det behandlende teamet ta forholdsregler for å forhindre at infeksjoner utvikles, samt overvåke nøye etter tegn på infeksjon. Selv om det tas mange forholdsregler for å redusere risikoen for å få en infeksjon, vil de fleste pasienter som har en allogen stamcelletransplantasjon få en infeksjon.
I de første ukene etter transplantasjonen har pasientene størst risiko for å utvikle en bakteriell infeksjon. Slike infeksjoner inkluderer blodstrøminfeksjoner, lungebetennelse, infeksjoner i fordøyelsessystemet eller hudinfeksjoner.
I løpet av de neste månedene er pasientene mest utsatt for å utvikle virusinfeksjoner, og dette kan være virus som lå i dvale i kroppen før transplantasjonen og kan blusse opp når immunsystemet er lavt. De gir ikke alltid symptomer. Regelmessige blodprøver etter transplantasjonen vil bli tatt for å sikre at en oppblussing av en virusinfeksjon kalt cytomegalovirus (CMV) oppdages tidlig. Hvis en blodprøve viser at CMV er tilstede – selv om uten symptomer – vil pasienten få behandling med antivirale legemidler. Mer enn ett behandlingskur kan være nødvendig, og denne behandlingen kan forlenge sykehusoppholdet.
Blodtellingen begynner å stige mellom 2 til 4 uker etter en allogen stamcelletransplantasjon. Det kan imidlertid ta mange måneder, eller noen ganger til og med år, før immunsystemet kommer seg helt tilbake.
Ved utskrivning fra sykehuset bør det medisinske teamet gi råd om hvilke tegn på infeksjon man bør se etter og hvem man skal kontakte hvis det er en mulig infeksjon eller noe annet som kan være til bekymring for pasienten.
Bivirkninger av svært høy dose kjemoterapi
Pasienter vil sannsynligvis oppleve bivirkninger fra høydose anti-kreftbehandling. Følgende bivirkninger kan være vanlige og mer informasjon finnes i bivirkninger seksjon
- Munnslimhinnebetennelse (sår i munnen)
- Anemi (lavt antall røde blodlegemer)
- Trombocytopeni (lavt antall blodplater)
- Kvalme og oppkast
- Problemer med fordøyelseskanalen (diaré eller forstoppelse)
Podesvikt
Graftsvikt oppstår hvis de transplanterte stamcellene ikke klarer å sette seg i benmargen og lage nye blodceller. Dette betyr at blodtellingen ikke gjenopprettes, eller at de begynner å komme seg, men så går ned igjen.
Graftsvikt er alvorlig, men det er sjeldent etter en allogen stamcelletransplantasjon, spesielt hvis giveren er en god match.
Det medisinske teamet vil overvåke blodtellinger nøye, og hvis den nye stamcellen begynner å svikte, kan pasienten i utgangspunktet bli behandlet med vekstfaktorhormoner. Disse kan oppmuntre stamcellene i benmargen til å produsere flere celler.
Hvis donorstamcellene ikke transplanteres, kan pasienten trenge en ny stamcelletransplantasjon. Denne andre transplantasjonen kan enten være fra samme stamcelledonor eller en annen.
Sene effekter
Seneffekter er helseproblemer som kan utvikle seg måneder eller år etter lymfombehandlingen. De fleste transplantasjonssentre har dedikerte senfølgetjenester som tilbyr screeningprogrammer for å oppdage senfølger så tidlig som mulig. Dette gir pasienten den beste sjansen for å bli vellykket behandlet dersom de utvikler noen seneffekter.
Pasienter kan også ha risiko for å utvikle post-transplantasjon lymfoproliferativ lidelse (PTLD) - lymfomer som kan utvikle seg hos personer som tar immunsuppressive legemidler etter en transplantasjon. Imidlertid er PTLD sjelden. De fleste pasienter som har hatt transplantasjoner utvikler ikke PTLD.
Oppfølgingsbehandling
Etter en stamcelletransplantasjon vil det ha faste (ukentlige) avtaler med legen. Oppfølgingen vil fortsette i måneder og år etter behandling, men sjeldnere og sjeldnere etter hvert som tiden går. Etter hvert vil transplantasjonslegene kunne overlate oppfølgingsbehandlingen til pasientens fastlege.
Omtrent 3 måneder etter en transplantasjon, a PET-skanning, CT skann og / eller benmargsaspirat (BMA) kan planlegges for å vurdere hvordan utvinningen går.
Det er vanlig å måtte tilbake til sykehus for behandling i ukene og månedene etter en transplantasjon, men etter hvert som tiden går, reduseres risikoen for alvorlige komplikasjoner.
Pasienter vil sannsynligvis også oppleve bivirkninger av høydosebehandlingen og kan føle seg uvel og veldig slitne. Imidlertid tar det vanligvis rundt et år å komme seg etter en stamcelletransplantasjon.
DET medisinske teamet bør gi råd om andre faktorer å vurdere under restitusjonsperioden. Lymphoma Australia har en privat nettbasert Facebook-side, Lymphoma Down Under, hvor du kan stille spørsmål og få støtte fra andre personer som er rammet av lymfom eller en stamcelletransplantasjon.
Hva skjer etter en stamcelletransplantasjon?
Avsluttende behandling kan være en utfordrende tid for mange pasienter, ettersom de vender seg tilbake til livet etter transplantasjon. Noen av de vanlige bekymringene kan være relatert til:
- Fysisk
- Psykisk velvære
- Emosjonell helse
- Relasjoner
- Arbeid, studier og sosiale aktiviteter
Mer informasjon
Steve ble diagnostisert med mantelcellelymfom i 2010. Steve har overlevd både en autolog og en allogen stamcelletransplantasjon. Dette er Steves historie.
Dr Nada Hamad, hematolog og benmargstransplantasjonslege
St Vincent's Hospital, Sydney
Dr Amit Khot, hematolog og benmargstransplantasjonslege
Peter MacCallum Cancer Center og Royal Melbourne Hospital
Dr Amit Khot, hematolog og benmargstransplantasjonslege
Peter MacCallum Cancer Center og Royal Melbourne Hospital
Dr Amit Khot, hematolog og benmargstransplantasjonslege
Peter MacCallum Cancer Center og Royal Melbourne Hospital
Dr Amit Khot, hematolog og benmargstransplantasjonslege
Peter MacCallum Cancer Center og Royal Melbourne Hospital

