Rawatan untuk limfoma selalunya merupakan keputusan yang menyelamatkan nyawa. Walau bagaimanapun, ia juga meletakkan anda pada risiko yang lebih besar untuk mendapat kanser kedua di kemudian hari. Dalam kebanyakan kes, kanser kedua mungkin berlaku lebih daripada 10 tahun selepas anda memulakan rawatan limfoma anda. Dalam kes yang jarang berlaku, ia mungkin berlaku lebih awal.
Sistem imun yang lemah, kemoterapi dan terapi sinaran semuanya boleh meningkatkan risiko kanser kedua yang berbeza dengan limfoma awal anda. Rawatan lain juga boleh meningkatkan risiko anda.
Tidak semua orang yang telah menjalani rawatan akan mendapat kanser kedua, tetapi penting untuk mengetahui risikonya supaya anda boleh menguruskan kesihatan anda dan mendapatkan nasihat perubatan lebih awal. Melakukan pemeriksaan berkala dengan pengamal am (GP), pakar hematologi, pakar onkologi atau pakar onkologi sinaran adalah bahagian penting untuk memastikan sebarang kanser kedua diambil lebih awal dan dirawat apabila diperlukan.
Halaman ini akan memberikan maklumat tentang perkara yang perlu dicari, apakah pemeriksaan yang perlu anda lakukan, dan bila untuk berjumpa doktor tentang gejala baharu.
Apakah kanser kedua
Kanser kedua ialah perkembangan kanser baru yang tidak berkaitan dengan limfoma asal anda atau diagnosis CLL. Ia adalah bukan berulang atau transformasi limfoma/CLL anda.
Untuk maklumat lanjut tentang limfoma berulang atau berubah, klik pautan di bawah.
Mengapa kanser kedua berlaku?
Sesetengah rawatan berfungsi dengan mengubah cara sistem imun anda berfungsi, manakala yang lain menyebabkan kerosakan langsung kepada DNA sel anda. Ini penting kerana ia membantu memusnahkan sel limfoma. Walau bagaimanapun, ia juga boleh meningkatkan risiko kanser kedua kerana sistem imun anda mungkin lemah, atau kerosakan DNA akhirnya boleh mengakibatkan lebih banyak sel penyangak (rosak) melarikan diri dari sistem imun anda dan membiak sehingga menjadi kanser.
Kebanyakan orang tidak mendapat kanser kedua. Walau bagaimanapun, adalah penting untuk mengetahui risiko anda supaya anda boleh menjalani pemeriksaan rutin dan mendapatkan nasihat perubatan awal.
Bagaimanakah sel biasanya berkembang?
Biasanya sel-sel membesar dan membiak dengan cara yang sangat dikawal dan teratur. Mereka diprogramkan untuk berkembang dan berkelakuan dengan cara tertentu, dan membiak atau mati pada masa tertentu.
Sel sendiri adalah mikroskopik - bermakna ia sangat kecil sehingga kita tidak dapat melihatnya. Tetapi, apabila mereka semua bergabung bersama mereka membentuk setiap bahagian badan kita termasuk kulit, kuku, tulang, rambut, nodus limfa, darah dan organ badan kita.
Terdapat banyak semakan dan imbangan yang berlaku untuk memastikan sel berkembang dengan cara yang betul. Ini termasuk "pusat pemeriksaan imun". Pusat pemeriksaan imun ialah titik semasa pertumbuhan sel di mana sistem imun kita "menyemak" bahawa sel itu adalah sel yang normal dan sihat.
Jika sel diperiksa dan didapati sihat, ia terus membesar. Jika ia berpenyakit, atau rosak dalam beberapa cara, ia sama ada dibaiki atau dimusnahkan (mati), dan dikeluarkan dari badan kita melalui sistem limfa kita.
- Apabila sel membiak, ia dipanggil bahagian sel.
- Apabila sel mati ia dipanggil apoptosis.
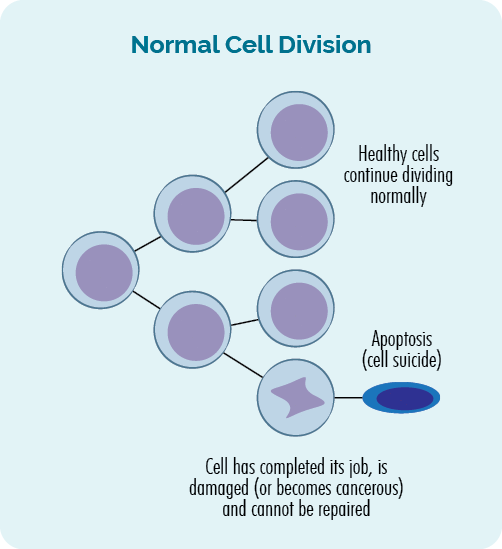
Proses pembahagian sel dan apoptosis ini dikawal oleh gen dalam DNA kita, dan berlaku dalam badan kita sepanjang masa. Kami membuat trilion sel setiap hari untuk menggantikan sel lama yang telah menyelesaikan tugasnya atau menjadi rosak.
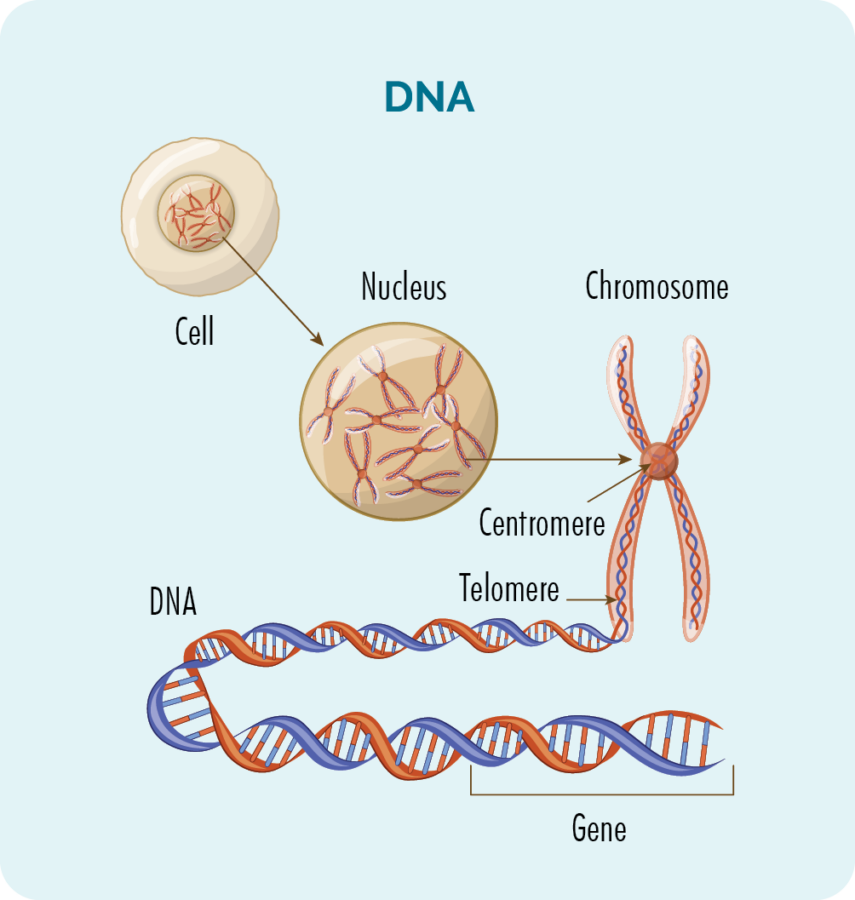
Gen dan DNA
Di dalam setiap sel (kecuali sel darah merah) terdapat nukleus dengan 23 pasang kromosom.
Kromosom terdiri daripada DNA kita, dan DNA kita terdiri daripada banyak gen berbeza yang menyediakan "resipi" untuk bagaimana sel kita harus berkembang, membiak, berfungsi dan akhirnya mati.
Kanser berlaku apabila kerosakan atau kesilapan berlaku pada gen kita. Sesetengah rawatan untuk limfoma boleh menyebabkan beberapa kerosakan berkekalan pada gen.
Ketahui lebih lanjut tentang perkara yang berlaku apabila gen dan DNA kita rosak dalam video di bawah. Jangan terlalu risau tentang semua nama protein dan proses, nama itu tidak sepenting apa yang mereka lakukan.
Apa itu barah?
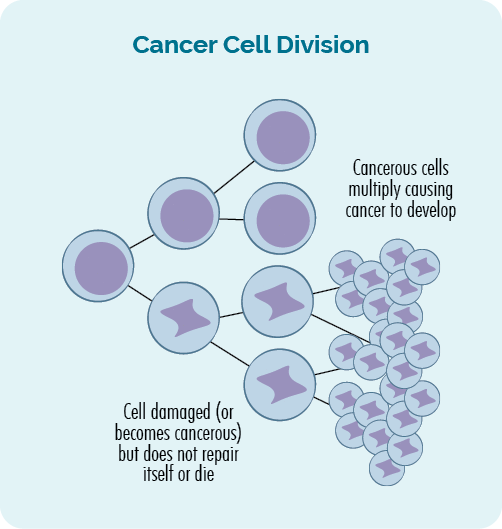
Kanser adalah a genpenyakit tic. Ia berlaku apabila kerosakan atau kesilapan berlaku dalam diri kita gens, mengakibatkan pertumbuhan sel yang tidak normal dan tidak terkawal.
Kanser berlaku apabila pertumbuhan sel yang tidak terkawal dan tidak normal berterusan dan membentuk tumor, atau peningkatan sel kanser dalam darah atau sistem limfa anda.
Perubahan pada DNA kita ini kadangkala dipanggil mutasi genetik atau variasi genetik.
Kanser sekunder berlaku kerana rawatan kerosakan untuk kanser pertama anda - limfoma atau CLL yang menyebabkan DNA, gen atau sistem imun anda.
Apakah jenis kanser sekunder yang boleh berlaku?
Mendapat rawatan untuk limfoma boleh meletakkan anda pada risiko yang lebih tinggi sedikit daripada sebarang jenis kanser. Walau bagaimanapun, risiko kanser kedua tertentu mungkin lebih tinggi bergantung pada jenis rawatan yang anda miliki, dan lokasi limfoma yang dirawat.
Rawatan dengan kemoterapi boleh meningkatkan risiko anda sesaat kanser darah seperti myeloma atau leukemia atau, jika anda menghidapi Limfoma Hodgkin, anda mungkin mengalami subjenis Limfoma Bukan Hodgkin. Terapi sel T kereta boleh meningkatkan risiko anda mendapat limfoma sel T, leukemia atau kanser kulit, walaupun risikonya dipercayai kecil.
Risiko kanser kedua selepas rawatan sinaran berkaitan dengan kawasan badan anda yang disasarkan oleh rawatan sinaran.
Klik pada tajuk di bawah untuk mengetahui lebih lanjut tentang risiko jenis kanser kedua yang lebih biasa.
Kanser kulit boleh menjadi:
- Karsinoma sel basal
- Karsinoma sel kquamous
- Melanomas
- Karsinoma sel Merkel.
Kanser payudara adalah lebih biasa pada wanita berbanding lelaki, tetapi lelaki masih boleh mendapat kanser payudara. Jika anda mengalami radiasi pada dada anda, anda mungkin berisiko tinggi untuk mendapat kanser payudara di kemudian hari.
Anda harus mula menjalani pemeriksaan tahunan seperti mamogram dan ultrasound dari umur 30 tahun, atau 8 tahun selepas anda memulakan rawatan untuk limfoma/CLL – yang mana lebih dahulu.
Risiko anda mendapat kanser payudara sebagai kesan jangka panjang rawatan limfoma anda adalah lebih tinggi jika anda mengalami radiasi ke dada anda semasa anda berumur kurang daripada 30 tahun.
Tanya GP anda (doktor tempatan) untuk menunjukkan kepada anda cara memeriksa payudara anda untuk ketulan. Semak ketulan setiap bulan dan laporkan sebarang perubahan kepada GP anda.
Anda mungkin mengalami limfoma kedua dan tidak berkaitan. Ini adalah berbeza dengan limfoma yang berulang atau berubah.
Sebagai contoh, jika anda pernah menjalani rawatan untuk Limfoma Hodgkin sebelum ini, anda mungkin mengalami limfoma kedua yang merupakan subjenis Limfoma Bukan Hodgkin (NHL). Jika anda pernah menghidapi NHL pada masa lalu, anda mungkin mengalami jenis NHL atau Limfoma Hodgkin yang berbeza.
Sesetengah orang telah membangunkan limfoma sel T selepas terapi sel T CAR untuk limfoma sel B.
Klik di sini daripada maklumat lanjut mengenai gejala limfoma dan bila hendak berjumpa doktor anda.
Bergantung pada jenis rawatan yang anda lakukan, anda mungkin berisiko lebih tinggi untuk menghidapi jenis leukemia yang dipanggil Acute Myeloid Leukemia (AML). Gejala AML termasuk:
- Pendarahan atau lebam lebih mudah daripada biasa, atau ruam berbintik ungu atau kemerahan.
- Keletihan dan kelemahan umum
- Penurunan berat badan dengan atau tanpa kehilangan selera makan
- Luka yang tidak sembuh seperti yang diharapkan
- Demam dan/atau menggigil
- Jangkitan yang berulang atau tidak hilang
- Kesukaran bernafas, sesak nafas atau sakit dada
- Perubahan dalam ujian darah anda.
Tanya doktor anda jika anda berisiko tinggi untuk mendapat AML dan tindakan susulan yang mungkin anda perlukan.
Anda mungkin mengalami sedikit peningkatan risiko untuk menghidap kanser paru-paru di kemudian hari jika anda mengalami radiasi ke dada anda. Risiko ini meningkat jika anda merokok, walau bagaimanapun bukan perokok mungkin mendapatnya.
Teknik yang lebih baru dalam rawatan sinaran menjadikannya lebih selamat dan mengurangkan risiko, tetapi anda harus melaporkan sebarang gejala pernafasan kepada doktor anda jika ia bertahan lebih daripada dua minggu. Ini termasuk:
- Rasa sesak nafas tanpa sebab
- Rasa letih atau sesak nafas lebih cepat daripada yang dijangkakan apabila anda bersenam
- Sakit di dada anda
- Ketidakselesaan apabila anda bernafas
- Batuk dengan atau tanpa kahak
- Batuk darah.
Anda mungkin berisiko lebih tinggi untuk menghidap kanser tiroid jika anda mengalami radiasi pada leher atau tekak anda.
Gejala kanser tiroid termasuk:
- Sakit tekak atau sakit di bahagian hadapan leher anda yang mungkin menjalar ke telinga anda
- Ketulan di hadapan tekak anda
- Bengkak di leher anda
- Kesukaran menelan atau bernafas
- Perubahan pada suara anda
- Batuk yang tidak hilang.
Lihat doktor tempatan anda (GP) jika mana-mana gejala ini teruk, atau jika ia bertahan lebih daripada 2 minggu.
Sinaran ke perut atau usus anda boleh meningkatkan risiko anda mendapat kanser usus di kemudian hari. Laporkan semua perubahan kepada doktor anda untuk semakan. Perubahan yang mungkin anda perolehi termasuk:
- Cirit birit atau sembelit
- Kembung atau sakit di perut dan perut anda
- Darah apabila anda pergi ke tandas - ini mungkin kelihatan seperti darah merah terang atau tahi hitam melekit gelap
- Sukar makan kerana rasa kenyang
- Loya and muntah-muntah
- Berat badan turun tanpa mencuba.
Anda mungkin menghadapi peningkatan risiko kanser prostat jika anda mengalami radiasi pada perut atau kawasan pelvis anda, atau mempunyai jenis ubat anti-kanser lain seperti kemo, sasaran atau imunoterapi.
Lakukan pemeriksaan prostat secara berkala dengan doktor anda dan laporkan sebarang perubahan seperti:
- kesukaran mengalirkan air kencing (menangis) atau perlu keluar lebih daripada biasa
- perubahan dalam mendapatkan ereksi atau darah dalam air mani anda
- sakit, kembung perut atau ketidakselesaan di perut anda.
Apakah kanser kedua yang anda mungkin berisiko, dan apakah ujian susulan dan imbasan yang perlu anda miliki. GP anda akan dapat membantu untuk mengatur ujian ini.
Adakah ia berbaloi dengan risiko mendapat rawatan?
Ini adalah keputusan yang sangat peribadi. Risiko untuk mendapat kanser kedua, walaupun lebih tinggi daripada mereka yang belum menjalani rawatan untuk limfoma, masih rendah.
Dengan menjalani rawatan sekarang, anda diharapkan dapat mencapai pengampunan atau sembuh daripada limfoma semasa anda. Ini mungkin boleh memberi anda lebih banyak tahun kehidupan berkualiti yang baik.
Mengetahui terdapat risiko kanser kedua boleh menyebabkan kebimbangan, tetapi juga bermakna anda tahu gejala yang perlu diberi perhatian dan bila untuk berjumpa doktor. Ini juga bermakna anda akan diikuti dengan teliti dan menjalani imbasan atau ujian untuk mengesan sebarang kanser kedua yang berpotensi lebih awal. Ini diharapkan akan memberi anda peluang terbaik untuk merawatnya dengan jayanya.
Walau bagaimanapun, hanya anda yang boleh memutuskan risiko yang anda sanggup ambil dengan kesihatan anda. Tanya soalan pakar hematologi anda tentang risiko tidak mendapat rawatan yang mereka cadangkan. Tanya mereka tentang risiko kanser kedua anda dan apakah ujian susulan yang perlu anda miliki.
Kemudian, berbincang dengan orang yang anda sayangi atau pakar psikologi jika anda perlu. Buat keputusan anda berdasarkan maklumat yang telah anda berikan, dan apa yang sesuai untuk anda. Jika anda rasa anda tidak mendapat maklumat yang mencukupi, anda juga boleh meminta pendapat kedua tentang rawatan anda. Pakar hematologi atau GP anda boleh membantu anda mengatur pendapat kedua.
Apakah ujian susulan yang perlu saya miliki?
Tiada protokol khusus untuk melakukan ujian susulan untuk kanser kedua selepas rawatan. Ini kerana apa yang anda perlukan bergantung pada jenis limfoma yang anda alami, rawatan yang anda alami dan kawasan badan anda yang terjejas.
Bercakap dengan pakar hematologi atau onkologi anda tentang jenis ujian susulan yang perlu anda miliki. Walau bagaimanapun, di bawah adalah panduan kepada perkara yang perlu anda pertimbangkan.
- Ujian darah tetap seperti yang disyorkan oleh pakar onkologi atau hematologi anda.
- Pemeriksaan payudara sendiri bulanan (laporkan perubahan kepada GP anda secepat mungkin), dan mamogram dan/atau ultrasound seperti yang disyorkan oleh doktor anda.
- Mamogram dan ultrasound tahunan dari umur 30 tahun atau 8 tahun selepas sinaran ke dada anda jika rawatan sebelum umur 30 tahun.
- Pap smear seperti yang disyorkan oleh doktor anda.
- Pemeriksaan kulit tahunan - lebih kerap jika disyorkan oleh doktor anda.
- Pemeriksaan usus setiap tahun kedua dari umur 50 tahun, dan lebih awal jika disyorkan oleh doktor anda.
- Pemeriksaan prostat setiap tahun dari umur 50 tahun, dan lebih awal jika disyorkan oleh doktor anda.
- Vaksinasi seperti yang disyorkan oleh doktor anda.
Ringkasan
- Rawatan limfoma boleh menyelamatkan nyawa, tetapi semua jenis rawatan juga meletakkan anda pada risiko yang lebih tinggi untuk mendapat kanser kedua di kemudian hari.
- Kanser kedua bukanlah kambuh atau transformasi limfoma asal anda. Ia adalah jenis kanser yang berbeza yang tidak berkaitan dengan limfoma anda.
- Rawatan dengan radioterapi boleh meletakkan anda lebih berisiko mendapat kanser kedua di kawasan di mana sinaran diarahkan.
- Kemoterapi boleh meningkatkan risiko kanser darah kedua, atau jenis tumor pepejal lain.
- Kanser kulit adalah kanser kedua yang paling biasa. Pemeriksaan kulit tahunan adalah penting.
- Lelaki dan wanita kedua-duanya boleh mendapat kanser payudara walaupun ia lebih biasa di kalangan wanita. Jika anda mengalami radiasi pada dada anda, mulakan melakukan pemeriksaan sendiri bulanan, dan laporkan semua perubahan kepada doktor anda.
- Ikuti perkembangan terkini dengan semua ujian saringan, imbasan dan vaksinasi yang disyorkan anda.
- Tanya pakar hematologi, onkologi atau onkologi radiasi anda tentang risiko kanser kedua anda dan buat rancangan dengan mereka untuk penjagaan susulan.
- Jika anda belum mempunyai GP yang anda percayai, cari satu dan beritahu mereka tentang rawatan anda dan risiko berterusan. Minta mereka berhubung dengan pakar hematologi, onkologi atau pakar onkologi sinaran anda untuk mendapatkan panduan tentang penjagaan susulan yang berterusan.

