در این صفحه ما در مورد درمان با سلول T با گیرنده آنتی ژن کایمریک (CAR) صحبت خواهیم کرد.
بررسی اجمالی
درک درمان با سلول T CAR در لنفوم
دکتر مایکل دیکنسون، مرکز سرطان پیتر مک کالوم
درمان با سلول های T با گیرنده آنتی ژن کایمریک (CAR) نوعی ایمونوتراپی است که از سیستم ایمنی بدن خود فرد برای از بین بردن سلول های لنفوم استفاده می کند.
سیستم ایمنی به طور معمول از ما محافظت می کند و دفاع بدن در برابر عفونت و بیماری از جمله سرطان است. از شبکه ای از اندام ها و گلبول های سفید تخصصی به نام لنفوسیت ها تشکیل شده است. سه نوع لنفوسیت وجود دارد که عبارتند از:
- لنفوسیت های B (سلول های B) - که برای مبارزه با عفونت آنتی بادی می سازد
- لنفوسیت های T (سلول های T) - کمک به سلول های B برای ساخت آنتی بادی برای شناسایی سلول های عفونی، مبارزه با عفونت و کشتن مستقیم سلول های عفونی یا سرطانی در بدن
- سلول های کشنده طبیعی (NK) - همچنین به سلول های سرطانی، سلول های آلوده و کشتن ویروس ها حمله می کند
هنگامی که لنفوسیت ها تغییرات ژنتیکی خاصی را به دست می آورند، تقسیم می شوند و به طور غیرقابل کنترلی رشد می کنند و منجر به لنفوم می شود. این باعث میشود که سیستم ایمنی قادر به تشخیص سلولهای سرطانی غیرطبیعی یا از بین بردن آنها نباشد. سلول های سرطانی همچنین می توانند راه هایی برای جلوگیری از حمله سیستم ایمنی به آنها ایجاد کنند. به عنوان مثال، برخی از سلولهای سرطانی پروتئینهای خاصی را روی سطح خود میسازند که به سلولهای T میگویند به آنها حمله نکنند.
شیمی درمانی و پرتودرمانی روش های سنتی درمان سرطان بوده اند. ایمونوتراپی نوعی درمان است که با استفاده از سیستم ایمنی بدن، توانایی بدن در شناسایی و حمله به سلول های سرطانی را بهبود می بخشد.
این یک منطقه فعال از تحقیقات بالینی است و درمان های ایمونوتراپی اثبات شده وجود دارد. اینها شامل درمان با آنتی بادی مونوکلونال (rituximab یا obinutuzumab)، سایر درمان های هدفمند (مانند پمبرولیزوماب در لنفوم هوچکین و لنفوم سلول B اولیه مدیاستن)، و اخیراً درمان با سلول T با گیرنده آنتی ژن کایمریک (CAR) است.
CAR T-cell درمانی چیست؟
درمان با سلول T CAR نوع جدیدی از ایمونوتراپی است که از سلول های T خود بیمار برای شناسایی و حمله به سلول های سرطانی استفاده می کند. درمان با سلولهای T CAR از سلولهای T تغییر یافته ویژه برای هدف قرار دادن مستقیم و دقیق برخی سرطانها، از جمله برخی زیرگروههای لنفوم سلول B استفاده میکند. سلول های T دوباره برنامه ریزی شده سیستم ایمنی را برای حمله و کشتن سلول های لنفوم تقویت می کنند.
کسری از سلول های T خود بیمار با استفاده از روشی به نام آفرزیس از خون جمع آوری می شود. این سلول ها به صورت ژنتیکی در یک آزمایشگاه ویژه بازسازی می شوند، بنابراین اکنون ساختارهای خاصی به نام گیرنده های آنتی ژن کایمریک (CAR) را بر روی سطح خود حمل می کنند. CAR ها پروتئین هایی هستند که برای اتصال به یک هدف خاص روی سلول های سرطانی طراحی شده اند. برای محصولات تایید شده فعلی، آن پروتئین CD19 نامیده می شود که در سطح سلول های B طبیعی و سرطانی یافت می شود.
سلول های T ساخته شده CAR سپس دوباره به بیمار تزریق می شوند (مانند تزریق خون). هنگامی که آنها به گیرنده هدف خود متصل می شوند، به سرعت تکثیر می شوند و سلول های هدف را که در این مورد لنفوم سلول B و لنفوسیت B طبیعی است، می کشند. آنها به تکثیر و حمله به سلول های سرطانی ادامه می دهند تا زمانی که همه آنها از بین بروند.
در برخی موارد، تصور میشود که سلولهای T CAR در بدن به حیات خود ادامه میدهند (به نام پایداری) و میتوانند از لنفوم یا لوسمی جلوگیری کنند. به همین دلیل است که بسیاری از سلول های T CAR به عنوان یک "داروی زنده" فکر می کنند.
چه کسانی واجد شرایط درمان با CAR T-cell هستند؟
درمان با سلول T CAR به طور عمومی در استرالیا برای افرادی که معیارهای واجد شرایط بودن را دارند که توسط یک هیئت پزشکی متخصص دنبال می شود، تأمین مالی می شود. بیمارانی که با یکی از بیماری های سلول B لیست شده تشخیص داده شده اند، که پس از حداقل 2 درمان قبلی عود کرده اند یا مقاوم هستند (به شیمی درمانی پاسخ نداده اند) و از نظر پزشکی مناسب هستند، ممکن است واجد شرایط درمان با سلول T CAR باشند. درمان با سلول T CAR می تواند عوارض جانبی جدی داشته باشد و برای همه مناسب نیست.
اکثر بیماران معمولاً پس از دریافت درمان خط اول استاندارد فعلی که معمولاً شامل شیمیدرمانی و آنتیبادی مونوکلونال است، بهبود مییابند. درمان با سلول T CAR بسیار گران است و برای هر بیمار بیش از 500,000 دلار هزینه دارد. هزینه بالا به دلیل فرآیند ساخت تخصصی است که برای ایجاد سلول های T CAR درگیر است. فقط مراکز سرطان خاصی برای تزریق سلول درمانی CAR T و مدیریت مراقبت از بیمار آموزش خواهند دید.
زیرگروه های لنفوم زیر ممکن است واجد شرایط باشند:
- لنفوم سلول B بزرگ منتشر
- لنفوم فولیکولی تبدیل شده
- لنفوم فولیکولار درجه 3b
- لنفوم سلول B اولیه مدیاستن
- لنفوم لنفوبلاستیک حاد سلول B (B-ALL) برای افراد زیر 26 سال
- لنفوم سلول گوشته.
درمان با سلول T CAR در استرالیا
در استرالیا، دو محصول وجود دارد که توصیه مثبت کمیته مشاوره خدمات پزشکی (MSAC) داشته اند و هر دو به زودی به صورت عمومی تامین خواهند شد. این محصولات عبارتند از:
- کیمریاTM (tisagenlecleucel) یک محصول Novartis است و بودجه عمومی آن در استرالیا تامین می شود
- یسکارتاTM (axicabtagene ciloleucel) یک محصول Gilead است و بودجه عمومی آن در استرالیا تامین می شود
- تکارتوسTM (brexucabtagene autoeucel) یک محصول Gilead که بودجه عمومی آن در استرالیا تامین می شود.
همه ارجاعات توسط کارشناسان پزشکی در یک جلسه ملی هفتگی CAR T-cell مورد بحث قرار می گیرد. برای اطلاعات بیشتر با هماتولوژیست یا لنفوم استرالیا صحبت کنید.
از کجا می توانم CAR T-cell درمان کنم؟
بزرگسالان | فرزندان |
استرالیای غربی بیمارستان فیونا استنلی نیو ساوت ولز بیمارستان سلطنتی پرنس آلفرد بیمارستان Westmead ویکتوریا مرکز سرطان پیتر مک کلوم کوئینزلند بیمارستان رویال بریزبن و زنان | کوئینزلند بیمارستان کودکان کوئینزلند نیو ساوت ولز بیمارستان کودکان سیدنی ویکتوریا بیمارستان رویال کودکان بیمارستان آلفرد |
فرآیند CAR T-cell
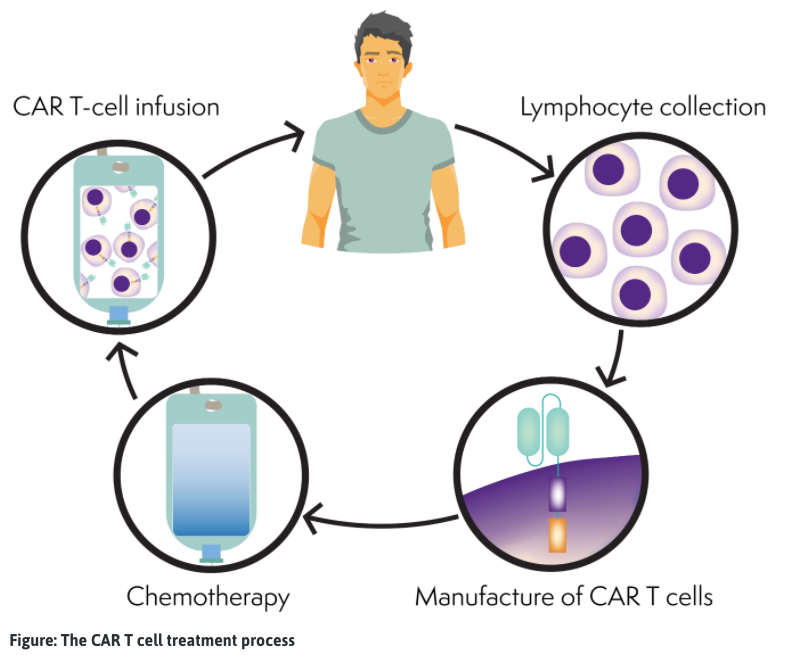
سلول های T CAR به صورت جداگانه برای هر فرد ساخته می شوند. ممکن است درمانهای دیگری مانند شیمیدرمانی (برجدرمانی)، برای تحت کنترل نگه داشتن لنفوم خود در حین ساخت سلولهای T CAR (3 تا 6 هفته) دریافت کنید.
- مجموعه سلول های T: از بیمار خون گرفته می شود. گلبولهای سفید، که شامل سلولهای T میشود، جدا میشوند و بقیه خون از طریق آفرزیس (مشابه جمعآوری سلولهای بنیادی) به جریان خون بیمار بازگردانده میشود. سلول های T بیمار برای ساخت به آزمایشگاه فرستاده می شود.
- ساخت سلول های T CAR: سلول های T اصلاح شده یا مهندسی ژنتیکی (تغییر شده) می شوند تا بتوانند سلول های سرطانی را پیدا کرده و از بین ببرند. سلول های T مهندسی شده اکنون سلول های T CAR نامیده می شوند. سلولهای T CAR بیمار تا زمانی که میلیونها عدد وجود داشته باشد، تکثیر میشوند و سپس منجمد میشوند. سلول های T CAR سپس به بیمارستان بیمار بازگردانده می شوند. این روند می تواند چندین هفته طول بکشد.
- شیمی درمانی: بیمار شیمی درمانی (تخلیه لنفاوی) دریافت می کند تا تعداد سلول های T طبیعی در بدن را کاهش دهد تا فضایی برای سلول های T CAR ایجاد شود، بنابراین آنها می توانند پس از تجویز گسترش یابند (تکثیر شوند). به طور معمول، این شیمی درمانی فلودارابین و سیکلوفسفامید است.
- تزریق سلول T CAR: سلولهای T CAR بیمار ذوب میشوند و دوباره به جریان خون بیمار بازگردانده میشوند، مشابه دریافت انتقال خون یا سلولهای بنیادی.
- در بدن بیمار: سلول های T CAR به سرعت در جریان خون بیمار تکثیر می شوند. سلول T CAR سلول های لنفوم را پیدا کرده و می کشد. در صورت بازگشت لنفوم، سلول های T CAR ممکن است در جریان خون باقی بمانند تا حمله کنند.
- بهبود: بیمار در طول درمان و پس از آن به دقت تحت نظر خواهد بود. بیمارانی که تحت درمان با CAR T-cell قرار می گیرند، دوره بهبودی تقریباً 2-3 ماه دارند. در این دوره، بیماران از نظر عوارض جانبی و پاسخ درمانی مورد ارزیابی قرار خواهند گرفت. حداقل در طول 30 روز اول پس از ترخیص از بیمارستان، بیماران باید برای پیگیری منظم یا مراقبت های فوری در صورت نیاز (در عرض 20 دقیقه) به بیمارستان تحت درمان خود نزدیک شوند.
عوارض جانبی احتمالی درمان با سلول T CAR
همه داروها و درمان های سرطان می توانند عوارض جانبی ایجاد کنند. درمان با سلول T CAR نوع جدیدی از درمان است و همانطور که محققان درمان را بهتر درک می کنند، مدیریت این عوارض جانبی نیز بهتر است. درمان با سلول T CAR می تواند عوارض جانبی جدی ایجاد کند و درمان فقط در بیمارستان هایی با امکانات و کارکنان متخصص برای مدیریت موثر این عوارض انجام می شود.
توجه به این نکته مهم است که همه بیماران نمی توانند برخی از عوارض جانبی احتمالی را تحمل کنند و بنابراین وضعیت پزشکی و سلامت هر بیمار قبل از انجام درمان با سلول T CAR نیاز به بررسی دقیق دارد.
برخی از عوارض جانبی رایج ممکن است بر بخش قابل توجهی از بیماران تأثیر بگذارد و منجر به بستری طولانی مدت در بیمارستان شود. فراوانی این عوارض جانبی ممکن است به محصول مورد استفاده و عوامل بیمار و بیماری مرتبط باشد. این شامل:
- سندرم رهش سیتوکین
- تب و لرز
- فشار خون پایین و سطح پایین اکسیژن
- مشکلات سیستم عصبی از جمله؛ مشکلات مغزی (آنسفالوپاتی)، سردرد، لرزش یا لرزش (لرزش) یا سرگیجه
- ضربان قلب سریع (تاکی کاردی) و تغییرات در ریتم قلب (آریتمی)
- خستگی (خستگی شدید)
- سرفه کردن
- علائم گوارشی؛ حالت تهوع، استفراغ، کاهش اشتها، اسهال و یبوست
- نوتروپنی تب دار (نوتروفیل کم – سیستم ایمنی) و عفونت
سندرم آزادسازی سیتوکین (CRS) چیست؟
سندرم آزادسازی سیتوکین (CRS) یک عارضه جانبی بالقوه جدی است و با درمان با سلول های T CAR همراه است. سیتوکینها پیامرسانهای شیمیایی هستند که به سلولهای T کمک میکنند تا عملکردهای خود را انجام دهند، که وقتی سلولهای T CAR در بدن تکثیر میشوند و سلولهای سرطانی را میکشند، تولید میشوند. علائم CRS می تواند از علائم خفیف آنفولانزا تا علائم جدی تر باشد.
سلولهای T برای آزاد کردن سیتوکینها (پیامرسانهای شیمیایی) طراحی شدهاند که به تحریک و هدایت پاسخ ایمنی کمک میکنند. در مورد CRS، انتشار سریع و گسترده سیتوکین ها در جریان خون وجود دارد که می تواند باعث تب های خطرناک و کاهش فشار خون شود. این همچنین می تواند به عنوان "طوفان سیتوکین" شناخته شود.
علائم سندرم آزادسازی سیتوکین
CRS تمایل دارد ظرف 1 تا 5 روز پس از تزریق مجدد سلول های T CAR به بیمار ایجاد شود، اگرچه ممکن است در برخی موارد هفته ها بعد رخ دهد. برای اکثر بیماران، این وضعیت به اندازه کافی خفیف است که می توان آن را با درمان حمایتی و نظارت کنترل کرد.
علائم و نشانه ها می تواند شامل موارد زیر باشد:
- Febbre
- خستگی
- از دست دادن اشتها
- درد عضلانی و مفصلی
- تهوع و استفراغ
- اسهال
- بثورات
- تنفس سریع
- ضربان قلب سریع
- فشار خون پایین
- تشنج
- سردرد
- گیجی یا هذیان
- هذیان ها
- لرزش
- از دست دادن هماهنگی
درمان سندرم آزادسازی سیتوکین
برای بسیاری از بیماران، CRS را می توان با درمان های حمایتی استاندارد مانند استروئیدها یا مایعات داخل وریدی مدیریت کرد. از آنجایی که محققان تجربه بیشتری در مورد درمان با سلول های T CAR به دست آورده اند، در حال یادگیری نحوه مدیریت بهتر موارد جدی تر CRS هستند.
یک درمان استاندارد برای بیماران برای مدیریت CRS شدید، تجویز دارویی به نام توسیلیزوماب (Actemra) است.TM). این یک داروی قبلا شناخته شده برای درمان سایر شرایط التهابی است که برای مسدود کردن سیتوکینی به نام IL-6 استفاده می شود. IL-6 یک سیتوکین است که در پاسخ به التهاب در سطوح بالایی توسط سلول های T ترشح می شود.
برخی از بیماران برای مدیریت عوارض جانبی نیاز به بستری شدن دارند و می توانند یک هفته یا بیشتر در بیمارستان بستری شوند. برخی از بیماران باید برای حمایت بیشتر در بخش مراقبت های ویژه (ICU) بستری شوند.
مشکلات سیستم عصبی
بسیاری از افرادی که تحت درمان با سلولهای T CAR قرار میگیرند، ممکن است در عرض چند روز پس از درمان، مشکلات سیستم عصبی را تجربه کنند، اگرچه مشکلات ممکن است تا 8 هفته پس از درمان ایجاد شود. مشکلات سیستم عصبی معمولاً خفیف هستند و طی چند هفته بهبود می یابند.
شایعترین مشکلاتی که ایجاد میشود میتواند بر نحوه عملکرد مغز شما تأثیر بگذارد، که علائم آن ممکن است شامل لرزش، سردرد، گیجی، از دست دادن تعادل، مشکل در صحبت کردن، تشنج و گاهی اوقات توهم باشد. این عوارض معمولاً پس از چند روز فروکش میکنند، اگرچه برای برخی ممکن است هفتهها طول بکشد.
بازیابی درمان با سلول T CAR
بهبودی ممکن است زمانی طول بکشد که سیستم ایمنی بدن بیمار بهبود یابد. دوره نقاهت حاد و نظارت دقیق معمولاً 30 روز پس از تزریق سلول T CAR است. در طول این مدت، بیماران باید در فاصله 20 دقیقه از مرکز درمان سرطان باقی بمانند. آنها همچنین باید همیشه یک مراقب همراه خود داشته باشند تا علائم تب، عفونت و مشکلات عصبی را تحت نظر داشته باشند. اکثر بیماران در این دوره احساس خستگی می کنند و اشتهای زیادی ندارند.
عوارض جانبی سیستم ایمنی
از آنجایی که درمان با سلول های T CAR بر سیستم ایمنی بدن شما تأثیر می گذارد، ممکن است در معرض خطر بیشتری از عفونت، از جمله عفونت های جدی پس از درمان باشید. ممکن است گلبولهای سفید خون شما کم باشد و برخی افراد سطح سلولهای B بسیار پایین و سطح آنتیبادی پایینی دارند (آنتی بادیها پروتئینهایی هستند که سلولهای B برای کمک به مبارزه با عفونت تولید میکنند). این مشکلات می تواند بدن شما را برای مبارزه با عفونت ها دشوار کند. ممکن است برای جلوگیری از عفونت به شما دارو داده شود. اگر سطح آنتی بادی پایینی دارید، ممکن است به درمان جایگزینی ایمونوگلوبولین (تزریق آنتی بادی) برای کمک به تقویت سیستم ایمنی خود نیاز داشته باشید.
آزمایشات بالینی در استرالیا
آزمایشات بالینی زیادی در حال حاضر در سراسر جهان برای تعدادی از سرطان های مختلف خون و سرطان تومور جامد در حال انجام است. نشان داده شده است که در لنفوم های خاص سلول B بیشترین موفقیت را دارد. در حال حاضر آزمایشات بالینی برای لنفوم سلول B در سراسر استرالیا در دسترس است (از درمان خط اول) برای:
- انتشار لنفوم سلول B بزرگ
- لنفوم فولیکولار
- لنفوم سلول گوشته
- لنفوم غیر هوچکین سلول B
- لوسمی لنفوسیتی مزمن
برای اطلاعات بیشتر به صفحه وب "درک کارآزمایی های بالینی" مراجعه کنید یا ببینید www.clinicaltrials.gov
آزمایشات بالینی بین المللی
آزمایشات بالینی زیادی برای درمان با سلول T CAR در سراسر جهان وجود دارد. کشورهای پیشرو در توسعه و آزمایشات بالینی در ایالات متحده آمریکا و اروپا قرار دارند. کارآزماییهای بالینی بسیاری از لنفومها و لوسمیهای مختلف را از درمان خط مقدم، و در شرایط عودکننده یا مقاوم به درمان بررسی میکنند.
آزمایشهای بالینی برای درمان با سلولهای T CAR در انسان در سال 2012 آغاز شد. این روش تنها در سال 2017 توسط FDA (سازمان غذا و داروی ایالات متحده آمریکا) تأیید شد که از آن زمان شاهد پیشرفت سریع جهانی در استفاده از درمان با سلول T CAR بوده است.
محققان هنوز در تلاشند تا بفهمند این درمان چگونه کار می کند، عوارض جانبی را بهبود می بخشد و نتایج را برای بیماران بهبود می بخشد. این یک حوزه تحقیقاتی به سرعت در حال توسعه و هیجان انگیز است که در مدت زمان کوتاهی چقدر پیشرفت کرده است.
برای اطلاعات بیشتر به صفحه وب "درک کارآزمایی های بالینی" مراجعه کنید یا ببینید www.clinicaltrials.gov
برای اطلاعات بیشتر
- با هماتولوژیست خود در مورد اینکه آیا واجد شرایط یا مناسب برای درمان CAR T-cell هستید صحبت کنید. در این صورت، هماتولوژیست شما می تواند یک ارجاع را ترتیب دهد.
- برای هرگونه سؤال در مورد واجد شرایط بودن بیمار برای درمان با سلول T CAR یا نحوه دسترسی بیماران به این درمان، لطفاً ایمیل: CAR-T.enquiry@petermac.org
- می توانید با خط پشتیبانی پرستار لنفوم تماس بگیرید: T 1800 953 081 یا ایمیل: nurse@lymphoma.org.au برای اطلاعات بیشتر یا مشاوره
ارائه های ضبط شده، مصاحبه های کارشناسان و منابع
به روز رسانی در مورد CAR T-cell Therapy در استرالیا - جلسه آموزشی برگزار شد 21 نوامبر 2020
دکتر مایکل دیکنسون، مرکز سرطان پیتر مک کالوم
درمانهای جدید در درمان لنفوم تهاجمی و CAR T-cell
دکتر مایکل دیکنسون، مرکز سرطان پیتر مک کالوم
درمان با سلول T CAR و معنای آن برای بیماران
همکاری ائتلاف لنفوم و شبکه حامیان لوسمی حاد - 30 ژوئن 2022
مصاحبه متخصصان انجمن هماتولوژی آمریکا (ASH).
مصاحبه متخصصان انجمن هماتولوژی اروپا
کتاب کمیک CAR T-cell – انجمن CLL
چند سوال که باید از پزشک خود بپرسید
آیا من واجد شرایط درمان با سلول T CAR هستم؟
آیا کارآزماییهای بالینی CAR T-cell therapy در استرالیا موجود است که من واجد شرایط آن باشم؟
آیا درمان دیگری وجود دارد که برای من بهتر باشد؟
آیا آزمایشات بالینی دیگری برای من وجود دارد؟
این صفحه آخرین بار در آگوست 2020 به روز شد
راهنمای بیمار و خانواده برای درمان با سلول T CAR - تجربه بیمار
ویدیوی زیر”راهنمای بیمار و خانواده برای درمان با سلول T CAR" توسط دولت NSW توسعه داده شد. به دلیل تنظیمات حریم خصوصی آنها، ما نمی توانیم آن را در صفحه وب خود پخش کنیم، اما اگر شما روی دکمه آبی کلیک کنیددر Vimeo تماشا کنید" می توانید به صورت رایگان به این ویدیو دسترسی داشته باشید.

