An 自體幹細胞移植 是一種強化治療,患者接受自己的干細胞。 這與您接受他人(供體)幹細胞時不同,後者稱為 同種異體幹細胞移植。
自體幹細胞移植概述
自體幹細胞移植可以描述為 營救 治療。 自體幹細胞用於免疫系統的救援。 “自體”是來自自己的東西的正式名稱,而不是來自其他人的東西。 在自體幹細胞移植中,移植的細胞是患者自己的細胞被重新註入體內。
救援一詞可用於描述自體幹細胞移植的原因是,當淋巴瘤對治療無反應,或在治療後不斷復發時,需要採取更強有力的措施來嘗試一勞永逸地根除淋巴瘤。 這通常涉及非常高劑量的 化療.
這些非常高的劑量會殺死免疫系統(包括淋巴瘤)。 然而,如此嚴厲的治療意味著免疫系統將無法自行恢復,自體幹細胞為受損的免疫系統提供了拯救,幫助其恢復正常運作。
幹細胞移植的目的
淋巴瘤患者可能需要幹細胞移植的原因有很多,包括:
- 治療處於緩解期但淋巴瘤復發“高風險”的淋巴瘤患者
- 淋巴瘤在初始標準一線治療後復發,因此使用更強烈(更強)的化學療法使它們恢復緩解(未檢測到疾病)
- 淋巴瘤對旨在達到緩解的標準一線治療難治(尚未完全反應)
自體(自身細胞)幹細胞移植
如果不使用自體幹細胞,免疫系統將無法抵抗任何感染。 這意味著強大的免疫系統幾乎不會注意到的簡單感染可能會導致危及生命的感染並最終導致死亡。
自體幹細胞移植的過程
Amit Khot 博士,血液學家和骨髓移植醫師
Peter MacCallum 癌症中心和皇家墨爾本醫院
- 準備工作: 這包括一些減少淋巴瘤的治療(這可能包括多達 2 劑化療)。 進行其他治療以刺激骨髓產生足夠的干細胞用於收集。
- 幹細胞採集: 這是收集幹細胞的過程,通常通過單採血液分離機完成,該機有助於從循環血液中過濾出乾細胞。 幹細胞被冷凍並儲存到再輸注之日。
- 調理處理: 這是以非常高的劑量給藥以消除所有淋巴瘤的化學療法
- 幹細胞回輸: 一旦進行了高劑量治療,先前收集的患者自身的干細胞就會重新回輸到血液中。
- 植入: 這是重新註入的細胞進入體內並增強免疫系統、將其從長期中性粒細胞減少症中解救出來的過程。
幹細胞移植是一種強化治療,在澳大利亞只有部分醫院可以提供這種治療。 因此,在某些情況下,這可能意味著搬遷到移植醫院所在的大城市。
自體移植後免疫系統可能需要數月甚至數年才能完全恢復。 大多數接受自體幹細胞移植的人平均需要住院 3-6 週。 他們通常會在移植日(細胞被重新註入的那一天)前幾天入院,並留在醫院直到他們的免疫系統恢復到安全水平。
準備
在幹細胞移植之前,需要做一些準備工作。 每次移植都是不同的,您的移植團隊應該為您安排一切。 一些準備工作可以包括:
插入中心線
如果患者還沒有中心線,則將在移植前插入一根。 中心線可以是 PICC(外周插入中心導管),也可以是 CVL(中心靜脈線)。 醫生將決定哪種中心線最適合患者。
中心線為患者提供了一種同時接受多種不同藥物治療的方式。 患者在移植過程中通常需要大量不同的藥物和血液檢查,中心線幫助護士管理患者的護理。
化療
高劑量化療始終作為移植過程的一部分進行。 高劑量化療被稱為 調理療法. 除了高劑量化療外,一些患者還需要進行挽救性化療。 挽救療法是指淋巴瘤具有侵襲性並且需要在其餘移植過程繼續進行之前減少淋巴瘤。 名字 打撈 來自試圖從淋巴瘤中挽救身體。
搬遷治療
只有澳大利亞境內的某些醫院能夠進行幹細胞移植。 因此,患者可能需要從家中搬到離醫院較近的地區。 一些移植醫院提供患者和護理人員可以居住的患者住所。如果您在治療中心有社工,請與他們聯繫以了解更多關於住宿選擇的信息。
生育力保存
幹細胞移植可能會影響生育能力。 重要的是患者要討論保留生育能力的可用選擇。 如果您還沒有孩子或想延續您的家庭,最好在治療開始前與醫療團隊討論生育問題。
史蒂夫在 2010 年被診斷出患有套細胞淋巴瘤。史蒂夫在自體和同種異體幹細胞移植中都存活了下來。 這是史蒂夫的故事。
準備移植的實用技巧
進行幹細胞移植通常需要長期住院。 打包其中一些東西可能會有所幫助:
- 幾雙柔軟舒適的衣服或睡衣和大量內衣
- 牙刷(軟)、牙膏、肥皂、溫和保濕霜、溫和除臭劑
- 自己的枕頭(入院前用熱水清洗枕套和任何個人毯子/蓋毯——用熱水清洗以減少細菌,因為您的免疫系統會非常脆弱)。
- 拖鞋或舒適的鞋子和大量的襪子
- 點亮病房的個人用品(親人的照片)
- 書籍、雜誌、填字遊戲、iPad/筆記本電腦/平板電腦等娛樂項目。 如果您無事可做,醫院可能會很無聊。
- 一個記錄日期的日曆,長時間的入院時間會使所有的日子模糊在一起。
收集幹細胞
外周血幹細胞採集
外周幹細胞採集是從外周血流採集的細胞。
在收集外周幹細胞之前,大多數患者都會接受生長因子注射。 生長因子刺激幹細胞的產生。 這有助於乾細胞從骨髓轉移到血液中,為採集做好準備。
幹細胞是通過稱為單採術的過程收集的。 單採機用於收集幹細胞,然後將其與其餘血液分離。
在收集幹細胞之前,您將接受化療,以在收集前減少或消除淋巴瘤。
收集的干細胞會被冷凍和儲存,直到您準備好將它們重新輸注或移植。 . 這些幹細胞將在重新輸注前立即解凍,通常是在床邊。
單採術如何運作
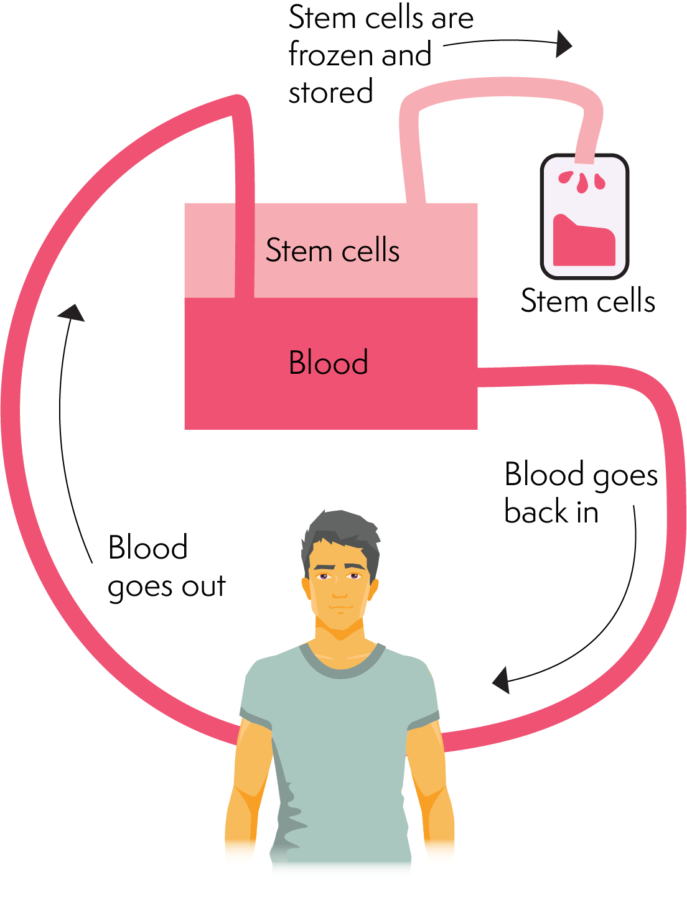
單採機分離血液的不同成分。 它通過分離移植所需的足夠幹細胞來做到這一點。 單採術涉及將插管(針頭/導管)插入手臂或血管(特殊中心線)的大靜脈中。 插管或血管有助於血液流出身體並進入單採機。
然後機器將乾細胞分離到一個收集袋中。 一旦血液經過細胞採集階段。 它返回身體。 這個過程需要幾個小時(大約 2-4 小時)。 單採術收集重複數天,直到收集到收集體積或收集到足夠的干細胞。
外周血幹細胞採集不會引起任何持續性疼痛。 插入靜脈的針頭(插管或血管)會有一些不適。 由於注射生長因子,也可能會出現一些輕微的“骨痛”。 這種疼痛通常可以通過口服撲熱息痛得到很好的控制。 單採術是當今收集幹細胞最常見的方法。
調理療法
調理療法是在移植前幾天進行的大劑量化療。 調理療法是化學療法,有時聯合放射療法。 調理療法的兩個目標是:
- 盡可能多地殺死淋巴瘤
- 減少干細胞數量
有許多不同的化學療法和放射療法組合可用於調理方案。 治療團隊將決定哪種調理方案最適合患者。 這將取決於淋巴瘤亞型、治療史和其他個體因素,如年齡、總體健康狀況和健康狀況。
患有合併症和並發症風險較高的患者通常會降低治療強度。 這被稱為“強度降低的調節機制”。 調理療法可以是高強度或低強度。 在這兩種方案中,治療都是積極的。 結果,許多健康細胞與淋巴瘤一起死亡。
入院往往從調理治療開始。 一些調理療法可以在門診診所進行,但住院將在移植前 1-2 天進行。 患者可以在任何地方住院 3-6 週。 這是一個指南,因為每次移植都是不同的,有些患者需要更多的醫療護理超過 6 週。
對於淋巴瘤,最常見的預處理方案之一是稱為 BEAM 的化療方案:
- B – BCNU® 或 BCNU 或卡莫司汀
- E – 依托泊苷
- A – Ara-C 或阿糖胞苷
- M – 馬法蘭
BEAM 在醫院進行 6 天以上,然後再返回患者自己的干細胞。 藥物通過中心線給藥。
恢復幹細胞的倒計時從調理療法開始的那一天開始。 零日始終是收到細胞的那一天。 例如,如果您收到為期 6 天的 BEAM 協議,則該協議的第一天稱為第 –6 天(負 6)。 它每天倒計時,第二天稱為第 -5 天,依此類推,直到第 0 天歸還患者的細胞。
在患者收到他們的干細胞後,日子就會向上計數。 收到細胞後的第二天稱為第 +1 天(加一),第二天稱為第 +2 天,依此類推。
再注入乾細胞
強化化療結束後,將乾細胞重新註入。 這些幹細胞慢慢開始產生新的、健康的血細胞。 最終,它們將產生足夠的健康細胞來重新填充整個骨髓,補充所有血液和免疫細胞。
重新註入乾細胞是一個簡單的過程。 它類似於輸血,細胞通過一條線進入中心線。 幹細胞重新註入的那一天是“零日”。
任何醫療程序都存在對乾細胞輸注產生反應的風險。 大多數患者沒有反應,但其他人可能會遇到:
- 感覺不舒服或生病
- 口中有難聞的味道或灼燒感
- 高血壓
- 過敏反應
- 感染
在自體(自我)移植中,幹細胞在回輸前被冷凍和儲存。 這個冷凍過程包括將細胞混合在防腐劑中。 有些患者會對這種防腐劑而不是乾細胞產生反應。 這種防腐劑的一個常見副作用是呼吸變化,它會使呼吸聞起來有甜味。
幹細胞植入
植入是指新的干細胞開始逐漸成為主要幹細胞。 這通常發生在幹細胞輸注後 2-3 週左右。
當新的干細胞植入時,患者感染的風險非常高。 患者在此期間通常必須住院,因為他們可能生病並需要立即接受治療。
幹細胞移植的並發症
調理化療的副作用
患者可能會經歷高劑量化療的副作用。 有一個單獨的部分介紹最常見的 淋巴瘤治療的副作用,包括有關如何應對一些常見問題的實用技巧:
- 口腔粘膜炎(口痛)
- 貧血(紅細胞計數低)
- 血小板減少症(低血小板計數)
- 噁心和嘔吐
- 消化道問題(腹瀉或便秘)
感染風險
幹細胞移植後,高劑量的化療會消除大量白細胞,包括一種稱為中性粒細胞的白細胞,它會導致中性粒細胞減少。 長期的中性粒細胞減少症會使患者發生感染的風險非常高。 感染可以治療,但如果不及早發現並立即治療,可能會危及生命。
在醫院期間,幹細胞移植後,治療團隊將立即採取預防措施以防止感染髮展並密切監測感染跡象。 儘管採取了許多預防措施來降低感染的風險,但大多數接受自體幹細胞移植的患者都會感染。
移植後的最初幾天是患者發生細菌感染(如血液感染、肺炎、消化系統感染或皮膚感染)的風險最高的時候。
在接下來的幾個月裡,患者最有可能發生病毒感染。 這些可能是在移植前潛伏在體內的病毒,當免疫系統低下時它們可能會爆發。 它們並不總是會引起症狀,但移植後定期進行血液檢查應該可以識別出一種叫做鉅細胞病毒 (CMV) 的病毒感染的發作。 如果血液測試顯示存在 CMV——即使沒有症狀——患者將接受抗病毒藥物治療。
自體幹細胞移植後 2 至 4 週,血細胞計數開始上升。 然而,免疫系統完全恢復可能需要數月,有時甚至數年。
當患者回家時,應告知他們要注意哪些感染跡象,以及如果存在感染的潛在風險或任何其他讓患者擔心的事情,應與誰聯繫。
遲發效應
遲發效應是指淋巴瘤治療結束後數月或數年可能出現的健康問題。 大多數移植中心都有專門的遲發效應服務,提供篩查程序以儘早發現遲發效應。 如果出現任何遲發效應,這為患者提供了成功治療的最佳機會。
移植團隊將建議患者有發生哪些晚期影響的風險,以及如何降低這些發生的風險。 有關詳細信息,請參閱“遲發效應
患者也可能有發展的風險 移植後淋巴增生性疾病(PTLD) – 在移植後服用免疫抑製藥物的患者中可能發生的淋巴瘤。 然而,PTLD 很少見,大多數接受過移植的患者不會發展為 PTLD。 移植團隊將討論任何個人風險以及需要注意的任何體徵或症狀。
後續護理
幹細胞移植後,患者將定期與他們的醫生預約。 隨著時間的流逝和恢復的發生,這些約會將減少。 隨訪將在治療後持續數月和數年,但隨著時間的推移會越來越少。 最終,移植醫生將能夠將後續護理交給您的全科醫生。
移植後大約 3 個月,可能會要求進行 PET 掃描、CT 掃描和/或骨髓抽吸 (BMA) 以評估恢復情況。
在移植後的數周和數月內必須返回醫院接受治療是很常見的,但隨著時間的推移,發生嚴重並發症的風險會降低。
移植患者也可能會因高劑量治療而出現副作用。 患者有時可能會感到不適和非常疲倦。 花時間從乾細胞移植中恢復很重要。
醫療團隊應就恢復階段要考慮的其他因素提出建議。
幹細胞移植後會發生什麼
整理處理 對許多人來說可能是一個充滿挑戰的時期,因為他們在移植後重新適應生活。 有些人在癌症治療完成後數周至數月內可能不會開始感受到其中的一些挑戰,因為他們開始反思自己的經歷或不覺得自己的康復已經完成,因為他們開始反思自己的經歷或做感覺不到他們應該盡快恢復。 一些常見問題可能與以下方面有關:
- 物理
- 心理健康
- 情緒健康
- 關係
- 工作、學習和社會活動
健康和幸福
您可能已經擁有健康的生活方式,或者您可能希望在治療後做出一些積極的生活方式改變。 進行一些小的改變,例如飲食和增強體質,可以改善您的健康和福祉,並幫助您的身體恢復。 有許多 自我照顧策略 可以幫助您從治療中恢復。

