Liečba lymfómu je často život zachraňujúce rozhodnutie. Zároveň vás však vystavuje väčšiemu riziku vzniku druhej rakoviny neskôr v živote. Vo väčšine prípadov sa druhá rakovina môže vyskytnúť po viac ako 10 rokoch od začiatku liečby lymfómu. Vo veľmi zriedkavých prípadoch sa to môže stať skôr.
Oslabený imunitný systém, chemoterapia a radiačná terapia môžu zvýšiť riziko druhej rakoviny, ktorá sa líši od pôvodného lymfómu. Iné liečby môžu tiež zvýšiť vaše riziko.
Nie každý, kto podstúpil liečbu, dostane druhú rakovinu, ale je dôležité uvedomiť si riziko, aby ste mohli zvládnuť svoje zdravie a včas získať lekársku pomoc. Pravidelné prehliadky u vášho praktického lekára, hematológa, onkológa alebo radiačného onkológa sú dôležitou súčasťou zabezpečenia včasného zachytenia akýchkoľvek druhých nádorových ochorení a ich včasnej liečby.
Táto stránka poskytne informácie o tom, čo treba hľadať, aké vyšetrenia by ste mali absolvovať a kedy navštíviť lekára o nových príznakoch.
Čo je druhá rakovina
Druhá rakovina je vývoj novej rakoviny, ktorá nesúvisí s vašou pôvodnou diagnózou lymfómu alebo CLL. to je nie recidívou alebo transformácia vášho lymfómu/CLL.
Pre viac informácií o relapse alebo transformovanom lymfóme kliknite na odkazy nižšie.
Prečo vznikajú druhé druhy rakoviny?
Niektoré liečby fungujú tak, že menia spôsob, akým funguje váš imunitný systém, zatiaľ čo iné spôsobujú priame poškodenie DNA vašich buniek. To je dôležité, pretože pomáha ničiť bunky lymfómu. Môže to však tiež zvýšiť riziko druhej rakoviny, pretože váš imunitný systém môže byť oslabený alebo poškodenie DNA môže nakoniec viesť k tomu, že viac nečestných (poškodených) buniek unikne vášmu imunitnému systému a množia sa, kým sa nestanú rakovinou.
Väčšina ľudí nedostane druhú rakovinu. Je však dôležité vedieť o svojom riziku, aby ste mohli absolvovať rutinné vyšetrenie a včas získať lekársku pomoc.
Ako bunky normálne rastú?
Bunky normálne rastú a množia sa veľmi prísne kontrolovaným a organizovaným spôsobom. Sú naprogramované tak, aby rástli a správali sa určitým spôsobom a v určitých časoch sa množili alebo umierali.
Samotné bunky sú mikroskopické – čo znamená, že sú také malé, že ich nevidíme. Ale keď sa všetky spoja, tvoria každú časť nášho tela vrátane kože, nechtov, kostí, vlasov, lymfatických uzlín, krvi a telesných orgánov.
Existuje veľa kontrol a rovnováh, ktoré zabezpečujú, aby sa bunky vyvíjali správnym spôsobom. Patria sem „imunitné kontrolné body“. Imunitné kontrolné body sú body počas bunkového rastu, kde náš imunitný systém „kontroluje“, že bunka je normálna, zdravá bunka.
Ak sa bunka skontroluje a zistí sa, že je zdravá, pokračuje v raste. Ak je chorý, alebo je nejakým spôsobom poškodený, je buď opravený, alebo zničený (odumrie) a odstránený z nášho tela cez náš lymfatický systém.
- Keď sa bunky množia, je to tzv bunkové delenie.
- Keď bunky odumierajú, je to tzv apoptóza.
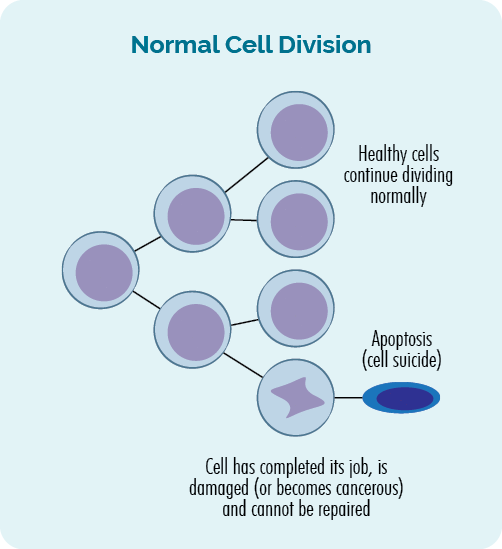
Tento proces bunkového delenia a apoptózy je regulovaný génmi v našej DNA a neustále prebieha v našom tele. Každý deň vyrábame bilióny buniek, aby sme nahradili tie staré, ktoré dokončili svoju prácu alebo sa poškodili.
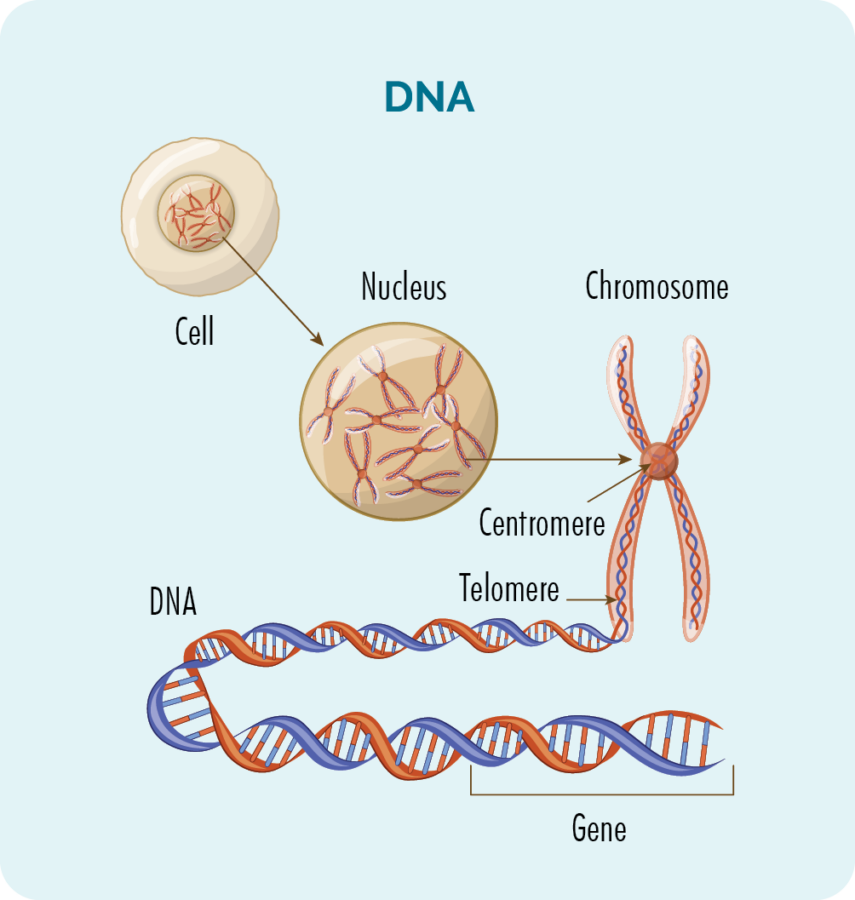
Gény a DNA
Vo vnútri každej bunky (okrem červených krviniek) je jadro s 23 pármi chromozómov.
Chromozómy sa skladajú z našej DNA a naša DNA sa skladá z mnohých rôznych génov, ktoré poskytujú „recept“ na to, ako by naše bunky mali rásť, množiť sa, pracovať a nakoniec zomrieť.
Rakovina vzniká vtedy, keď sa v našich génoch stanú poškodenia alebo chyby. Niektoré liečby lymfómu môžu spôsobiť trvalé poškodenie génov.
Viac o tom, čo sa stane, keď sa poškodia naše gény a DNA, sa dozviete vo videu nižšie. Netrápte sa príliš všetkými názvami bielkovín a procesov, názvy nie sú také dôležité ako to, čo robia.
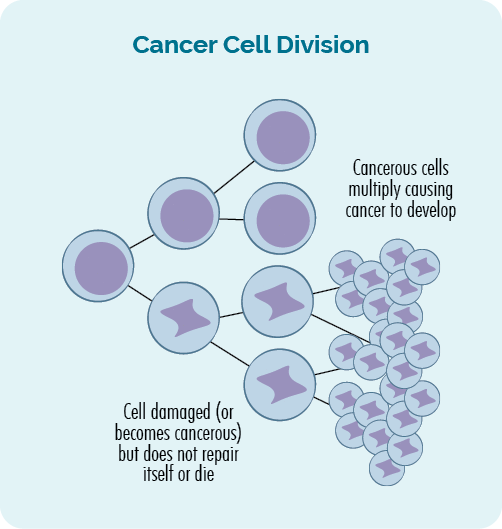
Čo je to rakovina?
Rakovina je a gentiková choroba. Vyskytuje sa vtedy, keď dôjde k poškodeniu alebo chybe v našom gens, čo vedie k abnormálnemu, nekontrolovanému rastu buniek.
K rakovine dochádza, keď nekontrolovaný a abnormálny rast buniek pokračuje a vytvára nádor alebo nárast rakovinových buniek vo vašom krvnom alebo lymfatickom systéme.
Tieto zmeny v našej DNA sa niekedy nazývajú genetické mutácie alebo genetické variácie.
Sekundárne rakoviny sa vyskytujú v dôsledku liečby poškodenia vašej prvej rakoviny – lymfóm alebo CLL, ktoré spôsobujú vašej DNA, génom alebo imunitnému systému.
Aký druh sekundárnej rakoviny sa môže vyskytnúť?
Liečba lymfómu vás môže vystaviť mierne vyššiemu riziku akéhokoľvek typu rakoviny. Riziko určitých druhých druhov rakoviny však môže byť vyššie v závislosti od typu liečby, ktorú máte, a od miesta liečeného lymfómu.
Liečba chemoterapiou môže zvýšiť vaše riziko o sekundu rakovina krvi ako je myelóm alebo leukémia, alebo ak ste mali Hodgkinov lymfóm, môže sa u vás vyvinúť podtyp non-Hodgkinovho lymfómu. Automobilová T-bunková terapia môže zvýšiť riziko vzniku T-bunkového lymfómu, leukémie alebo rakoviny kože, hoci sa predpokladá, že riziko je malé.
Riziko druhej rakoviny po liečbe ožarovaním súvisí s oblasťou tela, na ktorú bola liečba ožarovaním zameraná.
Kliknutím na nadpisy nižšie sa dozviete viac o riziku bežnejších typov druhej rakoviny.
Rakovina kože môže byť:
- Bazocelulárne karcinómy
- Spinocelulárny karcinóm
- melanómy
- karcinómy z Merkelových buniek.
Rakovina prsníka je bežnejšia u žien ako u mužov, ale muži môžu stále dostať rakovinu prsníka. Ak ste podstúpili ožiarenie hrudníka, môžete mať zvýšené riziko vzniku rakoviny prsníka neskôr v živote.
Mali by ste začať s každoročnými kontrolami, ako je mamografia a ultrazvuk, od veku 30 rokov alebo 8 rokov po začatí liečby lymfómu/CLL – podľa toho, čo nastane skôr.
Vaše riziko vzniku rakoviny prsníka ako dlhodobého účinku liečby lymfómu je vyššie, ak ste ožiarili hrudník, keď ste mali menej ako 30 rokov.
Požiadajte svojho praktického lekára (miestneho lekára), aby vám ukázal, ako skontrolovať hrudky v prsníkoch. Mesačne kontrolujte hrudky a akékoľvek zmeny hláste svojmu praktickému lekárovi.
Môžete vyvinúť druhý a nesúvisiaci lymfóm. Toto je odlišné od relapsu alebo transformovaného lymfómu.
Napríklad, ak ste sa v minulosti liečili na Hodgkinov lymfóm, môže sa u vás vyvinúť druhý lymfóm, ktorý je podtypom non-Hodgkinovho lymfómu (NHL). Ak ste v minulosti mali NHL, môže sa u vás vyvinúť iný typ NHL alebo Hodgkinov lymfóm.
Niektorí ľudia vyvinuli T-bunkový lymfóm po CAR T-bunkovej terapii B-bunkového lymfómu.
kliknite tu z viac informácií na príznaky lymfómu a kedy navštíviť svojho lekára.
V závislosti od typu liečby, ktorú ste podstúpili, môžete mať zvýšené riziko vzniku typu leukémie nazývanej akútna myeloidná leukémia (AML). Príznaky AML zahŕňajú:
- Krvácanie alebo modriny ľahšie ako zvyčajne alebo fialová alebo červenkastá škvrnitá vyrážka.
- Únava a celková slabosť
- Chudnutie so stratou chuti do jedla alebo bez nej
- Vredy, ktoré sa nehoja podľa očakávania
- Horúčka a/alebo zimnica
- Infekcie, ktoré sa stále vracajú alebo nezmiznú
- Ťažkosti s dýchaním, dýchavičnosť alebo bolesť na hrudníku
- Zmeny vo vašich krvných testoch.
Opýtajte sa svojho lekára, či máte zvýšené riziko vzniku AML a aké následné opatrenia môžete potrebovať.
Môžete mať mierne zvýšené riziko vzniku rakoviny pľúc neskôr v živote, ak ste mali ožarovanie hrudníka. Toto riziko sa zvyšuje, ak fajčíte, môžu ho však dostať aj nefajčiari.
Novšie techniky radiačnej liečby ju robia bezpečnejšou a znižujú riziko, ale mali by ste hlásiť akékoľvek respiračné príznaky svojmu lekárovi, ak trvajú dlhšie ako dva týždne. Tie obsahujú:
- Pocit nedostatku vzduchu bez dôvodu
- Pocit únavy alebo zadýchania sa pri cvičení skôr, ako sa očakávalo
- Bolesť v hrudníku
- Nepohodlie pri dýchaní
- Kašeľ s hlienom alebo bez neho
- Kašľanie krvi.
Môžete mať zvýšené riziko vzniku rakoviny štítnej žľazy, ak ste mali ožarovaný krk alebo hrdlo.
Príznaky rakoviny štítnej žľazy zahŕňajú:
- Bolesť hrdla alebo bolesť v prednej časti krku, ktorá sa môže šíriť až do uší
- Hrča v prednej časti hrdla
- Opuch v krku
- Ťažkosti s prehĺtaním alebo dýchaním
- Zmeny vášho hlasu
- Kašeľ, ktorý nezmizne.
Ak je niektorý z týchto príznakov závažný alebo ak trvá dlhšie ako 2 týždne, navštívte svojho miestneho lekára (GP).
Žiarenie do brucha alebo čriev môže zvýšiť riziko vzniku rakoviny čriev neskôr v živote. Všetky zmeny nahláste svojmu lekárovi na kontrolu. Zmeny, ktoré môžete získať, zahŕňajú:
- Hnačka alebo zápcha
- Nadúvanie alebo bolesť brucha a brucha
- Krv, keď idete na toaletu – môže to vyzerať ako jasne červená krv alebo tmavé lepkavé čierne hovínko
- Ťažkosti s jedením kvôli pocitu sýtosti
- Nevoľnosť a zvracanie
- Chudnutie bez skúšania.
Môžete mať zvýšené riziko rakoviny prostaty, ak ste podstúpili ožarovanie brucha alebo panvy alebo ste užívali iné typy protirakovinových liekov, ako je chemoterapia, cielená alebo imunoterapia.
Absolvujte pravidelné kontroly prostaty u svojho praktického lekára a hláste všetky zmeny, ako napríklad:
- ťažkosti s prietokom moču (moknutie) alebo potreba ísť viac ako zvyčajne
- zmeny v dosiahnutí erekcie alebo krvi v sperme
- bolesť, nadúvanie alebo nepríjemný pocit v bruchu.
Aké druhé druhy rakoviny vám môžu hroziť a aké následné testy a vyšetrenia by ste mali absolvovať. Váš praktický lekár vám pomôže zorganizovať tieto testy.
Stojí za to riskovať liečbu?
Toto je veľmi osobné rozhodnutie. Riziko vzniku druhej rakoviny, aj keď je vyššie ako u tých, ktorí nepodstúpili liečbu lymfómu, je stále nízke.
Ak máte liečbu teraz, môžete dúfajme dosiahnuť remisiu alebo dokonca vyliečenie svojho súčasného lymfómu. To vám môže poskytnúť mnoho ďalších rokov kvalitného života.
Vedieť, že existuje riziko druhej rakoviny, môže spôsobiť úzkosť, ale tiež to znamená, že viete, na aké príznaky si dávať pozor a kedy navštíviť lekára. Znamená to tiež, že vás budú pozorne sledovať a budete mať urobené skeny alebo testy, aby ste včas odhalili akúkoľvek potenciálnu druhú rakovinu. Dúfajme, že vám to poskytne najlepšiu šancu na úspešnú liečbu.
Iba vy však môžete rozhodnúť, aké riziká ste ochotní podstúpiť so svojím zdravím. Opýtajte sa svojho hematológa na riziká spojené s nedodržaním odporúčanej liečby. Opýtajte sa ich na vaše riziká druhej rakoviny a aké následné testy by ste mali absolvovať.
Potom sa porozprávajte so svojimi blízkymi alebo s psychológom, ak potrebujete. Rozhodnite sa na základe informácií, ktoré ste dostali, a na základe toho, čo je pre vás správne. Ak máte pocit, že nemáte dostatok informácií, môžete tiež požiadať o druhý názor na vašu liečbu. Váš hematológ alebo praktický lekár vám môže pomôcť zabezpečiť druhý názor.
Aké následné testy by som mal absolvovať?
Neexistuje žiadny špecifický protokol na vykonanie následného testovania na druhú rakovinu po liečbe. Je to preto, že to, čo potrebujete, bude závisieť od typu lymfómu, ktorý ste mali, aké liečby ste podstúpili a od postihnutých oblastí vášho tela.
Porozprávajte sa so svojím hematológom alebo onkológom o typoch kontrolných testov, ktoré by ste mali absolvovať. Nižšie je však uvedený návod na to, čo musíte zvážiť.
- Pravidelné krvné testy podľa odporúčania vášho onkológa alebo hematológa.
- Mesačné samokontroly prsníkov (oznámte zmeny čo najskôr svojmu praktickému lekárovi) a mamografiu a/alebo ultrazvuk podľa odporúčania lekára.
- Ročné mamografia a ultrazvuk od veku 30 rokov alebo 8 rokov po ožiarení hrudníka, ak liečba bola pred dosiahnutím veku 30 rokov.
- Pap stery podľa odporúčania lekára.
- Každoročné kožné kontroly – častejšie, ak vám to odporučí váš lekár.
- Skríning čriev každý druhý rok od veku 50 rokov a skôr, ak vám to odporučí váš lekár.
- Kontroly prostaty každoročne od veku 50 rokov a skôr, ak to odporučí váš lekár.
- Očkovanie podľa odporúčania lekára.
zhrnutie
- Liečba lymfómu môže byť život zachraňujúca, ale všetky typy liečby vás vystavujú vyššiemu riziku, že neskôr v živote dostanete druhú rakovinu.
- Druhé rakoviny nie sú recidívou alebo transformáciou vášho pôvodného lymfómu. Ide o iný typ rakoviny, ktorý nesúvisí s vaším lymfómom.
- Liečba rádioterapiou vás môže vystaviť väčšiemu riziku vzniku druhej rakoviny v oblasti, kam bolo žiarenie nasmerované.
- Chemoterapia môže zvýšiť riziko druhej rakoviny krvi alebo iných typov solídnych nádorov.
- Rakovina kože je najčastejšou druhou rakovinou. Dôležité sú každoročné kontroly kože.
- Muži aj ženy môžu dostať rakovinu prsníka, hoci je častejšia u žien. Ak ste mali ožiarený hrudník, začnite vykonávať mesačné sebakontroly a oznámte všetky zmeny svojmu lekárovi.
- Majte prehľad o všetkých odporúčaných skríningových testoch, skenoch a očkovaniach.
- Opýtajte sa svojho hematológa, onkológa alebo radiačného onkológa na vaše riziká druhej rakoviny a vytvorte si s nimi plán následnej starostlivosti.
- Ak ešte nemáte svojho praktického lekára, ktorému dôverujete, vyhľadajte ho a dajte mu vedieť o svojej liečbe a pretrvávajúcich rizikách. Požiadajte ich, aby sa spojili s vaším hematológom, onkológom alebo radiačným onkológom, ktorý vám poskytne pokyny k ďalšej následnej starostlivosti.

