Лікування лімфоми часто рятує життя. Однак це також піддає вас більшому ризику розвитку другого раку пізніше в житті. У більшості випадків другий рак може виникнути більше ніж через 10 років після початку лікування лімфоми. У дуже рідкісних випадках це може статися раніше.
Ослаблена імунна система, хіміотерапія та променева терапія можуть збільшити ризик повторного раку, який відрізняється від початкової лімфоми. Інші методи лікування також можуть збільшити ризик.
Не кожен, хто пройшов курс лікування, захворіє на другий рак, але важливо знати про ризик, щоб мати можливість контролювати своє здоров’я та отримати медичну консультацію вчасно. Регулярні огляди у лікаря загальної практики (GP), гематолога, онколога або радіаційного онколога є важливою частиною забезпечення своєчасного виявлення будь-якого другого раку та лікування, коли це необхідно.
На цій сторінці буде надано інформацію про те, на що звернути увагу, які огляди вам слід пройти та коли звернутися до лікаря щодо нових симптомів.
Що таке другий рак
Другий рак — це розвиток нового раку, не пов’язаного з вашим початковим діагнозом лімфома або ХЛЛ. Це є не рецидив або перетворення вашої лімфоми/ХЛЛ.
Для отримання додаткової інформації про рецидив або трансформовану лімфому клацніть посилання нижче.
Чому виникають вторинні раки?
Деякі методи лікування діють, змінюючи спосіб роботи вашої імунної системи, тоді як інші завдають прямого пошкодження ДНК ваших клітин. Це важливо, оскільки допомагає знищити клітини лімфоми. Однак це також може збільшити ризик вторинного раку, оскільки ваша імунна система може бути ослаблена, або пошкодження ДНК може врешті-решт призвести до того, що більше хибних (пошкоджених) клітин втече від імунної системи та розмножиться, поки не стане раком.
Більшість людей не хворіють другим раком. Однак важливо знати про свій ризик, щоб ви могли проходити плановий скринінг і отримати медичну консультацію вчасно.
Як клітини зазвичай ростуть?
Зазвичай клітини ростуть і розмножуються дуже жорстко контрольованим і організованим способом. Вони запрограмовані рости та поводитися певним чином, а також розмножуватися або вмирати в певний час.
Клітини самі по собі мікроскопічні, тобто вони настільки малі, що ми їх не можемо побачити. Але коли всі вони з’єднуються разом, вони утворюють кожну частину нашого тіла, включаючи нашу шкіру, нігті, кістки, волосся, лімфатичні вузли, кров і органи тіла.
Існує багато систем стримувань і противаг, які забезпечують правильний розвиток клітин. До них належать «імунні контрольні точки». Імунні контрольні точки — це точки під час росту клітини, де наша імунна система «перевіряє», чи є клітина нормальною, здоровою.
Якщо клітину перевірити та визнати здоровою, вона продовжує рости. Якщо він хворий або якимось чином пошкоджений, він або відновлюється, або руйнується (вмирає) і видаляється з нашого тіла через нашу лімфатичну систему.
- Коли клітини розмножуються, це називається поділ клітин.
- Коли клітини гинуть, це називається апоптоз.
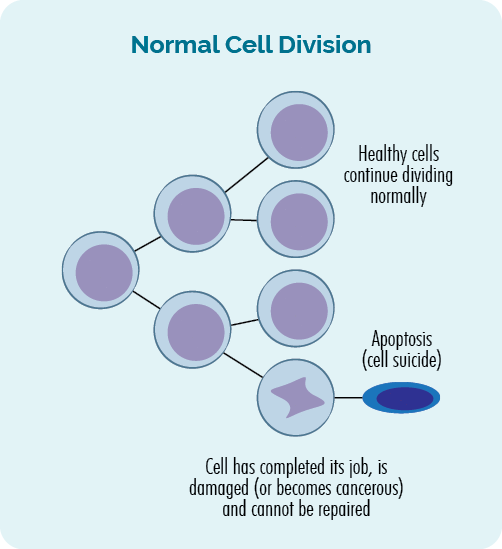
Цей процес поділу клітин і апоптозу регулюється генами в нашій ДНК і відбувається в нашому тілі постійно. Щодня ми створюємо трильйони клітин, щоб замінити старі, які відпрацювали або були пошкоджені.
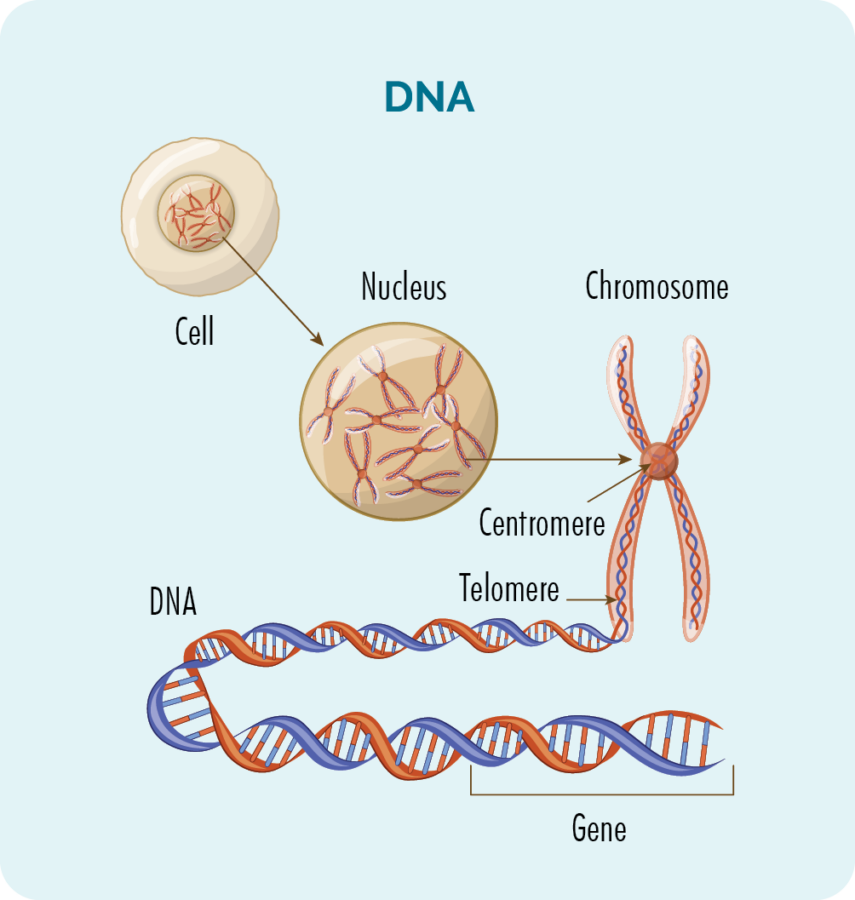
Гени і ДНК
Усередині кожної клітини (крім еритроцитів) є ядро з 23 парами хромосом.
Хромосоми складаються з нашої ДНК, а наша ДНК складається з багатьох різних генів, які забезпечують «рецепт» того, як наші клітини повинні рости, розмножуватися, працювати і зрештою вмирати.
Рак виникає, коли в наших генах відбуваються пошкодження або помилки. Деякі методи лікування лімфоми можуть призвести до довгострокового пошкодження генів.
Дізнайтеся більше про те, що відбувається, коли наші гени та ДНК пошкоджуються, у відео нижче. Не турбуйтеся надто про всі назви білків і процесів, назви не так важливі, як те, що вони роблять.
Що таке рак?
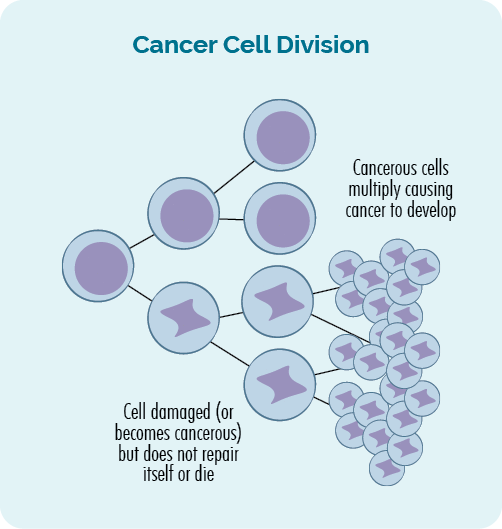
Рак - це гентикова хвороба. Це трапляється, коли в нашій системі виникають пошкодження або помилки генs, що призводить до аномального, неконтрольованого росту клітин.
Рак виникає, коли неконтрольоване та ненормальне зростання клітин продовжується та утворює пухлину, або збільшення кількості ракових клітин у вашій крові чи лімфатичній системі.
Ці зміни в нашій ДНК іноді називають генетичними мутаціями або генетичними варіаціями.
Вторинний рак виникає через те, що лікування вашого першого раку – лімфома або ХЛЛ – спричинює пошкодження вашої ДНК, генів або імунної системи.
Який тип вторинного раку може виникнути?
Лікування лімфоми може підвищити ризик будь-якого типу раку. Однак ризик певних вторинних видів раку може бути вищим залежно від типу лікування, яке ви проводите, і розташування лімфоми, яку лікуєте.
Лікування хіміотерапією може підвищити ваш ризик ще раз рак крові такі як мієлома чи лейкемія або, якщо у вас була лімфома Ходжкіна, у вас може розвинутися підтип неходжкінської лімфоми. Т-клітинна терапія автомобіля може збільшити ризик розвитку Т-клітинної лімфоми, лейкемії або раку шкіри, хоча вважається, що ризик невеликий.
Ризик повторного раку після променевої терапії пов’язаний з ділянкою вашого тіла, на яку була спрямована променева терапія.
Клацніть на заголовки нижче, щоб дізнатися більше про ризик більш поширених типів вторинного раку.
Рак шкіри може бути:
- Базаліома
- Плоскоклітинний рак
- Меланоми
- Клітинний рак Меркеля.
Рак молочної залози частіше зустрічається у жінок, ніж у чоловіків, але чоловіки все ще можуть хворіти на рак молочної залози. Якщо ви пройшли опромінення грудей, у вас може бути підвищений ризик розвитку раку молочної залози пізніше в житті.
Ви повинні починати проходити щорічні перевірки, наприклад мамографію та УЗД, починаючи з 30 років або через 8 років після початку лікування лімфоми/ХЛЛ – залежно від того, що настане раніше.
Ризик розвитку раку молочної залози як довгострокового ефекту лікування лімфоми вищий, якщо вам було опромінення грудної клітини, коли вам було менше 30 років.
Попросіть свого сімейного лікаря (місцевого лікаря) показати вам, як перевірити груди на наявність ущільнень. Щомісяця перевіряйте наявність грудок і повідомляйте про будь-які зміни своєму лікарю загальної практики.
У вас може розвинутися друга непов’язана лімфома. Це відрізняється від рецидиву або трансформованої лімфоми.
Наприклад, якщо ви раніше проходили лікування лімфоми Ходжкіна, у вас може розвинутися друга лімфома, яка є підтипом неходжкінської лімфоми (НХЛ). Якщо у вас раніше була НХЛ, у Вас може розвинутися інший тип НХЛ або лімфома Ходжкіна.
У деяких людей розвинулася Т-клітинна лімфома після лікування В-клітинної лімфоми CAR Т-клітинами.
Натисніть тут з додатковою інформацією на симптоми лімфоми та коли звернутися до лікаря.
Залежно від типу лікування, яке ви проходили, у вас може бути підвищений ризик розвитку типу лейкемії, який називається гострим мієлоїдним лейкозом (ГМЛ). Симптоми AML включають:
- Кровотеча або синці легші, ніж зазвичай, або фіолетовий або червонуватий плямистий висип.
- Втома і загальна слабкість
- Втрата ваги з або без втрати апетиту
- Виразки, які не заживають належним чином
- Лихоманка та/або озноб
- Інфекції, які постійно повертаються або не зникають
- Утруднене дихання, задишка або біль у грудях
- Зміни в аналізах крові.
Поцікавтеся у свого лікаря, чи є у вас підвищений ризик розвитку ГМЛ і яке подальше спостереження вам може знадобитися.
У вас може бути дещо підвищений ризик розвитку раку легенів пізніше в житті, якщо ви пройшли опромінення грудей. Цей ризик підвищується, якщо ви курите, однак навіть некурящі люди можуть отримати його.
Нові методи променевого лікування роблять його безпечнішим і знижують ризик, але ви повинні повідомити лікаря про будь-які респіраторні симптоми, якщо вони тривають довше двох тижнів. До них належать:
- Відчуття задишки без причини
- Відчуття втоми або задишки раніше, ніж очікувалося, під час тренування
- Біль у грудях
- Дискомфорт при диханні
- Кашель з мокротою або без неї
- Кашель із кров’ю.
У вас може бути підвищений ризик розвитку раку щитовидної залози, якщо ви пройшли опромінення шиї або горла.
Симптоми раку щитовидної залози включають:
- Біль у горлі або біль у передній частині шиї, який може поширюватися до вух
- Ком у передній частині горла
- Набряк на шиї
- Утруднене ковтання або дихання
- Зміни вашого голосу
- Кашель, який не проходить.
Зверніться до місцевого лікаря (GP), якщо будь-який із цих симптомів є серйозним або якщо вони тривають більше 2 тижнів.
Опромінення черевної порожнини або кишківника може збільшити ризик розвитку раку кишечника в подальшому житті. Повідомте про всі зміни свого лікаря для перевірки. Зміни, які ви можете отримати, включають:
- Діарея або запор
- Здуття або біль у животі та животі
- Кров, коли ви йдете в туалет – це може виглядати як яскраво-червона кров або темний липкий чорний кал
- Труднощі з прийомом їжі через відчуття ситості
- Нудота і блювота
- Втрата ваги без спроб.
У вас може бути підвищений ризик розвитку раку передміхурової залози, якщо ви проходили опромінення черевної порожнини чи області таза або отримували інші види протипухлинних препаратів, наприклад хіміотерапію, таргетну або імунотерапію.
Проходьте регулярні перевірки простати у свого лікаря загальної практики та повідомляйте про будь-які зміни, такі як:
- труднощі з відтоком сечі (мокріння) або потреба йти більше, ніж зазвичай
- зміни в ерекції або кров у вашій спермі
- біль, здуття або дискомфорт у животі.
Який другий рак у вас може бути ризикованим, і які подальші тести та сканування вам слід пройти. Ваш лікар загальної практики зможе допомогти організувати ці тести.
Чи варто ризикувати лікуванням?
Це дуже особисте рішення. Ризик розвитку другого раку, хоча і вищий, ніж у тих, хто не проходив лікування лімфоми, все ще низький.
Сподіваюся, пройшовши лікування зараз, ви можете досягти ремісії або навіть вилікувати поточну лімфому. Це може дати вам ще багато років якісного життя.
Знання про ризик другого раку може викликати занепокоєння, але також означає, що ви знаєте, на які симптоми слід звернути увагу та коли звернутися до лікаря. Це також означає, що за вами будуть уважно стежити, вам будуть проводити сканування або аналізи, щоб завчасно виявити будь-який потенційний другий рак. Сподіваюся, це дасть вам найкращі шанси на успішне лікування.
Однак тільки ви можете вирішити, на який ризик ви готові піти своїм здоров'ям. Запитайте свого гематолога про ризики відсутності рекомендованого лікування. Запитайте їх про ваші ризики другого раку та про те, які подальші тести вам слід пройти.
Потім поговоріть зі своїми близькими або, якщо потрібно, з психологом. Прийміть рішення на основі інформації, яку вам надали, і того, що вам підходить. Якщо ви вважаєте, що у вас недостатньо інформації, ви також можете попросити іншу думку щодо свого лікування. Ваш гематолог або лікар загальної практики може допомогти вам організувати повторну думку.
Які подальші тести мені потрібно пройти?
Не існує спеціального протоколу для подальшого тестування на другий рак після лікування. Це пов’язано з тим, що те, що вам потрібно, залежатиме від типу лімфоми, яку ви мали, лікування, яке ви проходили, і ділянок вашого тіла, які уражені.
Поговоріть зі своїм гематологом або онкологом про типи подальших тестів, які вам слід пройти. Однак нижче наведено посібник щодо того, що вам потрібно враховувати.
- Регулярні аналізи крові за рекомендацією онколога або гематолога.
- Щомісячні самостійні перевірки грудей (якнайшвидше повідомте про зміни свого лікаря), а також мамографію та/або ультразвукове дослідження за рекомендацією лікаря.
- Щорічна мамографія та УЗД у віці від 30 років або через 8 років після опромінення вашої грудної клітки, якщо лікування проводилося до 30 років.
- Мазки Папаніколау згідно з рекомендаціями лікаря.
- Щорічні перевірки шкіри – частіше за рекомендацією лікаря.
- Скринінг кишечника кожні два роки у віці від 50 років і раніше за рекомендацією лікаря.
- Обстеження передміхурової залози щорічно починаючи з 50 років і раніше за рекомендацією лікаря.
- Щеплення за рекомендацією лікаря.
Підсумки
- Лікування лімфоми може врятувати життя, але всі види лікування також підвищують ризик захворіти на другий рак пізніше в житті.
- Другий рак не є рецидивом або трансформацією вашої початкової лімфоми. Це інший тип раку, не пов’язаний з вашою лімфомою.
- Лікування променевою терапією може підвищити ризик другого раку в області, куди було спрямоване випромінювання.
- Хіміотерапія може збільшити ризик повторного раку крові або інших типів солідних пухлин.
- Рак шкіри є найпоширенішим другим раком. Щорічні перевірки шкіри важливі.
- І чоловіки, і жінки можуть захворіти на рак молочної залози, хоча він частіше зустрічається у жінок. Якщо ви перенесли опромінення грудей, почніть щомісяця проводити самоконтроль і повідомляйте про всі зміни свого лікаря.
- Будьте в курсі всіх рекомендованих скринінгових тестів, сканувань і щеплень.
- Запитайте свого гематолога, онколога чи радіаційного онколога про ризик повторного раку та складіть з ними план подальшого лікування.
- Якщо у вас ще немає лікаря загальної практики, якому ви довіряєте, знайдіть його та повідомте йому про своє лікування та поточні ризики. Попросіть їх зв’язатися з вашим гематологом, онкологом або радіаційними онкологами для отримання вказівок щодо подальшого спостереження.

