An allogreffe de cellules souches est un traitement intensif où vous recevez une greffe de cellules souches d'un donneur (de quelqu'un d'autre). Ceci est différent du cas où un patient récupère ses propres cellules, ce qui s'appelle un greffe autologue de cellules souches. Ceci est discuté sur une autre page.
Panorama des allogreffes de cellules souches ?
Dr Amit Khot, hématologue et médecin spécialiste de la greffe de moelle osseuse
Centre de cancérologie Peter MacCallum et hôpital royal de Melbourne
La greffe allogénique de cellules souches utilise des cellules souches prélevées auprès d'un donneur (quelqu'un d'autre) pour remplacer vos propres cellules souches. Ceci est fait pour traiter un lymphome réfractaire (ne répondant pas au traitement) ou récurrent (lymphome qui revient sans cesse. La plupart des personnes atteintes de lymphome n'ont pas besoin d'une greffe de cellules souches. Dans le lymphome, les greffes allogéniques (donneur) sont beaucoup plus rares que les greffes autologues ( auto) greffes.
Le lymphome est un cancer des lymphocytes. Les lymphocytes sont un type de globule blanc qui se développe à partir des cellules souches. L'objectif de chimiothérapie est d'éradiquer les cellules du lymphome et toutes les cellules souches susceptibles de se transformer en lymphome. Une fois que les mauvaises cellules sont éradiquées, de nouvelles cellules peuvent repousser qui, espérons-le, ne sont pas cancéreuses.
Dans le cas des personnes atteintes d'un lymphome récidivant ou réfractaire, cela ne fonctionne pas - davantage de lymphomes continuent de croître malgré le traitement. Par conséquent, éradiquer les cellules souches avec de très fortes doses de chimiothérapie, puis remplacer les cellules souches de cette personne par celles de quelqu'un d'autre peut entraîner la création d'un nouveau système immunitaire dans lequel les cellules souches du donneur assument le rôle de produire des cellules sanguines qui ne se transforment pas en lymphome.
Le but d'une greffe de cellules souches
Il existe un certain nombre de raisons pour lesquelles les patients atteints de lymphome peuvent avoir besoin d'une greffe de cellules souches, notamment :
- Pour traiter les patients atteints d'un lymphome qui sont en rémission, mais qui présentent un «risque élevé» de récidive de leur lymphome
- Le lymphome est réapparu après le traitement initial standard de première ligne, donc une chimiothérapie plus intense (plus forte) est utilisée pour les remettre en rémission (pas de maladie détectable)
- Le lymphome est réfractaire (n'a pas complètement répondu) au traitement standard de première intention dans le but d'obtenir une rémission
La greffe allogénique de cellules souches peut avoir deux fonctions
- Les doses très élevées de chimiothérapie éliminent le lymphome et les nouvelles cellules donneuses permettent au système immunitaire de récupérer, réduisant ainsi le temps pendant lequel le système immunitaire est hors d'action. Les nouvelles cellules donneuses assument le rôle de la fonction du système immunitaire et de la production de cellules sanguines saines, telles que les lymphocytes. Les cellules souches du donneur remplacent les cellules souches dysfonctionnelles du patient.
- Effet greffe contre lymphome. C'est à ce moment que les cellules souches du donneur (appelées le greffon) reconnaissent les cellules de lymphome restantes et les attaquent, détruisant le lymphome. Il s'agit d'un effet positif lorsque les cellules souches du donneur aident à traiter le lymphome. Il est important de noter que cet effet greffon contre lymphome ne se produit pas toujours de la sorte. Le lymphome peut être résistant aux cellules souches du donneur, ou le corps du receveur (appelé l'hôte) peut lutter contre les cellules du donneur (appelées le greffon), ce qui entraîne maladie du greffon contre l'hôte (une complication de la greffe allogénique).
Le processus d'une allogreffe de cellules souches comporte cinq étapes
Dr Amit Khot, hématologue et médecin spécialiste de la greffe de moelle osseuse
Centre de cancérologie Peter MacCallum et hôpital royal de Melbourne
- Préparation : cela comprend des tests sanguins pour déterminer le type de cellules dont vous avez besoin. Parfois, les gens ont besoin d'une chimiothérapie « de sauvetage » pour essayer de minimiser le lymphome avant la greffe.
- Collecte de cellules souches : c'est le processus de récolte des cellules souches, car une greffe allogénique provient d'un donneur, l'équipe médicale doit trouver une compatibilité pour la greffe.
- Traitement de conditionnement : c'est la chimiothérapie, la thérapie ciblée et l'immunothérapie qui est administrée à très fortes doses pour éliminer la totalité du lymphome
- Réinfusion de cellules souches : une fois les traitements à forte dose administrés, les cellules souches préalablement prélevées chez le donneur sont administrées.
- Greffe : c'est le processus par lequel les cellules souches du donneur s'installent dans le corps et prennent en charge le fonctionnement du système immunitaire.
Préparation au traitement
Il y aura beaucoup de préparation nécessaire avant une greffe de cellules souches. Chaque greffe est différente et l'équipe de greffe doit tout organiser pour le patient. Certaines des préparations à prévoir peuvent inclure :
L'insertion d'une ligne centrale
Si le patient n'a pas encore de cathéter central, un cathéter sera inséré avant la greffe. Un cathéter central peut être soit un PICC (cathéter central à insertion périphérique). Il pourrait s'agir d'un CVL (voie veineuse centrale). Le médecin décidera quel cathéter central convient le mieux au patient.
Le cathéter central permet de recevoir plusieurs médicaments différents en même temps. Les patients ont généralement besoin de beaucoup de médicaments et de tests sanguins différents pendant la greffe et une ligne centrale aide les infirmières à mieux gérer les soins du patient.
Chimiothérapie
Une chimiothérapie à haute dose est toujours administrée dans le cadre du processus de transplantation. La chimiothérapie à haute dose est appelée thérapie de conditionnement. En dehors de la chimiothérapie à haute dose, certains patients ont besoin d'une chimiothérapie de rattrapage. La thérapie de sauvetage se produit lorsque le lymphome est agressif et doit être réduit avant que le reste du processus de greffe puisse se poursuivre. Le nom sauver vient d'essayer de sauver le corps du lymphome.
Déménagement pour traitement
Seuls certains hôpitaux en Australie sont en mesure de procéder à une allogreffe de cellules souches. Pour cette raison, il peut être nécessaire de déménager de son domicile vers une zone plus proche de l'hôpital. La plupart des hôpitaux de transplantation disposent d'un logement pour les patients dans lequel le patient et un soignant peuvent vivre. Parlez au travailleur social de votre centre de traitement pour connaître les options d'hébergement.
Préservation de la fertilité
La greffe de cellules souches aura un impact sur la capacité du patient à avoir des enfants. Il est important que les options disponibles pour préserver la fertilité soient discutées.
Conseils pratiques
Une greffe de cellules souches implique généralement un long séjour à l'hôpital. Il peut être utile d'emporter certaines de ces choses :
- Plusieurs paires de vêtements ou pyjamas doux et confortables et beaucoup de sous-vêtements.
- Brosse à dents (souple), dentifrice, savon, crème hydratante douce, déodorant doux
- Votre propre oreiller (lavez à chaud votre taie d'oreiller et vos couvertures/tapis personnels avant l'admission à l'hôpital - lavez-les à chaud pour réduire les bactéries car votre système immunitaire sera très vulnérable).
- Des pantoufles ou des chaussures confortables et beaucoup de paires de chaussettes
- Des objets personnels pour égayer votre chambre d'hôpital (une photo de vos proches)
- Articles de divertissement tels que livres, magazines, mots croisés, iPad/ordinateur portable/tablette. L'hôpital peut être très ennuyeux si vous n'avez rien à faire.
- Un calendrier pour garder une trace de la date, les longues admissions à l'hôpital peuvent brouiller tous les jours ensemble.
HLA et typage tissulaire
Lors d'une allogreffe de cellules souches (donneur), le coordinateur de la greffe organise une recherche d'un donneur de cellules souches approprié. Une allogreffe de cellules souches a plus de chances de réussir si les cellules du donneur correspondent étroitement à celles du patient. Pour vérifier cela, le patient subira une analyse de sang appelée typage tissulaire qui examine différentes protéines à la surface des cellules appelées les antigènes leucocytaires humains (HLA).
Les cellules de tout le monde fabriquent des protéines HLA pour aider le système immunitaire à reconnaître les cellules qui appartiennent au corps et à reconnaître les cellules qui n'en font pas partie.
Il existe de nombreux types de HLA différents et l'équipe médicale essaie de trouver un donneur dont les types HLA correspondent le plus possible au sien.
Si possible, ils essaient également de s'assurer que le patient et le donneur ont été exposés aux mêmes virus, bien que cela soit moins important que l'appariement HLA.
Les frères ou sœurs sont les plus susceptibles d'avoir des protéines HLA similaires au patient. Environ 1 personne sur 3 a un frère ou une sœur qui lui correspond. Si un patient n'a pas de frères ou de sœurs, ou s'ils ne sont pas compatibles, l'équipe médicale recherchera un donneur volontaire dont le type HLA correspond le plus possible aux patients. C'est ce qu'on appelle un donneur non apparenté compatible (MUD) et des millions de volontaires sont enregistrés auprès des registres nationaux et mondiaux de cellules souches.
Si un donneur non apparenté compatible (MUD) n'est pas trouvé pour le patient, il pourrait être possible d'utiliser d'autres sources de cellules souches. Ceux-ci inclus:
- Un parent dont le type HLA correspond à moitié au vôtre : c'est ce qu'on appelle un donneur « haploidentique »
- Sang de cordon ombilical provenant d'un donneur non apparenté : le sang de cordon ombilical n'a pas besoin d'être aussi proche de votre type HLA que d'autres sources de cellules souches. Il est plus susceptible d'être utilisé pour les enfants que pour les adultes car il contient moins de cellules souches que les autres sources. Des registres de sang de cordon ombilical stocké sont disponibles.
Collection de cellules souches
Un donneur peut donner des cellules souches de deux manières.
- Collecte de cellules souches du sang périphérique
- Don de cellules souches sanguines de moelle osseuse
Don de cellules souches du sang périphérique
Les cellules souches périphériques sont collectées à partir du flux sanguin périphérique. Avant la collecte de cellules souches périphériques, la plupart des gens reçoivent des injections de facteur de croissance. Les facteurs de croissance stimulent la production de cellules souches. Cela aide les cellules souches à passer de la moelle osseuse à la circulation sanguine, prêtes à être collectées.
La collecte se produit en séparant les cellules souches du reste du sang et le processus utilise une machine d'aphérèse. Une machine d'aphérèse peut séparer différents composants du sang et peut séparer les cellules souches. Une fois que le sang a traversé la phase de collecte des cellules, il retourne dans le corps. Ce processus prend plusieurs heures (environ 2 à 4 heures). Le donneur peut rentrer chez lui après l'intervention, mais devra peut-être revenir le lendemain s'il n'a pas collecté suffisamment de cellules.
L'aphérèse est moins invasive que la collecte de moelle osseuse et c'est en partie pourquoi c'est la méthode préférée de collecte de cellules souches.
Dans les greffes allogéniques (donneur), le donneur subit une aphérèse pour le receveur et cette collecte a lieu le plus près possible du jour de la greffe. Parce que ces cellules souches seront livrées fraîches au receveur le jour de la greffe.
Don de cellules souches sanguines de moelle osseuse
L'approche la moins courante pour collecter des cellules souches est une récolte de moelle osseuse. C'est là que les cellules souches sont extraites de la moelle osseuse sous anesthésie générale. Les médecins insèrent une aiguille dans un os de la région pelvienne, appelée crête iliaque. La moelle osseuse est prélevée du bassin, par l'aiguille et cette moelle osseuse est ensuite filtrée et stockée jusqu'au jour de la greffe.
Sang de cordon le don provient de la banque publique de cordon ombilical où un don de cellules souches du sang laissé dans le cordon ombilical et le placenta après la naissance d'un bébé a été donné et stocké.
Comment fonctionne l'aphérèse
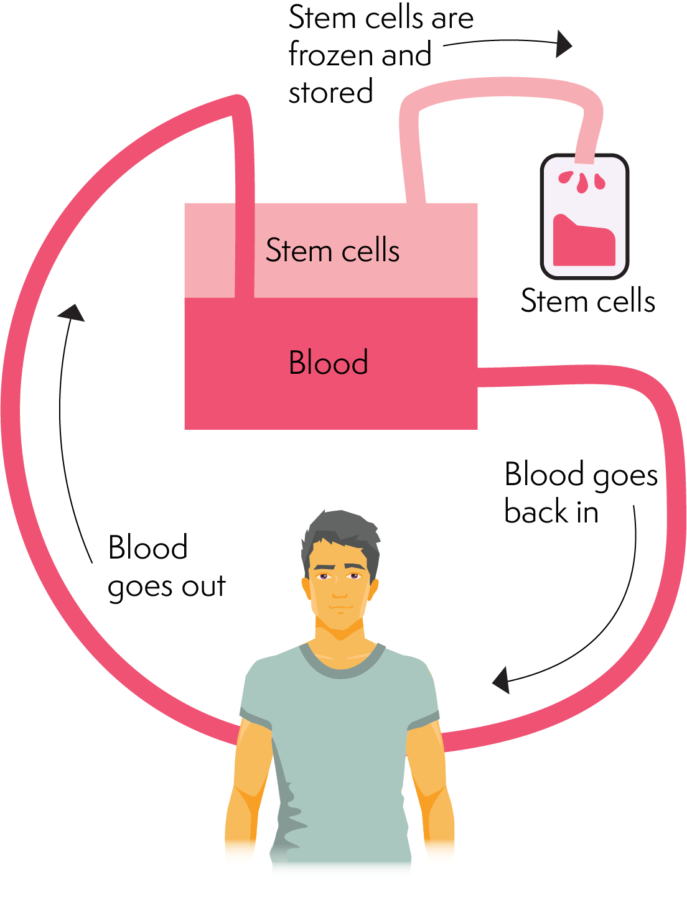
Traitement/conservation des cellules souches ou de la moelle osseuse
Les cellules souches collectées pour une greffe allogénique (donneur) sont collectées immédiatement avant utilisation et ne sont pas stockées pendant une durée quelconque.
Les cellules souches collectées pour une (auto)greffe autologue sont généralement conservées et stockées dans un congélateur jusqu'à ce qu'elles soient prêtes à l'emploi.
Conditionnement
Les patients subissant une greffe reçoivent d'abord un traitement appelé régime de conditionnement. Il s'agit d'un traitement à haute dose administré dans les jours précédant la perfusion des cellules souches. La thérapie de conditionnement peut inclure la chimiothérapie et parfois la radiothérapie. Les deux objectifs de la thérapie de conditionnement sont :
- Pour tuer autant de lymphomes que possible
- Réduire la population de cellules souches
Il existe de nombreuses combinaisons différentes de chimiothérapie, de radiothérapie et d'immunothérapie qui peuvent être utilisées dans les régimes de conditionnement. Il existe différentes intensités de traitement de conditionnement, ce sont :
- Conditionnement myéloablatif à pleine intensité
- Conditionnement non myéloablatif
- Conditionnement à intensité réduite
Dans tous les régimes, le traitement est intensif et, par conséquent, de nombreuses cellules saines meurent avec le lymphome. Le choix du régime dépendra du type de lymphome, des antécédents de traitement et d'autres facteurs individuels tels que l'âge, l'état de santé général et la forme physique. L'équipe soignante discutera avec le patient du régime de conditionnement qui lui convient.
Dans une greffe allogénique, les patients peuvent être admis à l'hôpital dès 14 jours avant la greffe. Chaque cas de patient est différent et votre médecin vous informera de la date de votre admission. Les patients restent à l'hôpital entre 3 et 6 semaines après la greffe. Ceci est une ligne directrice; chaque greffe est différente et certaines personnes ont besoin de plus de soins médicaux pendant plus de 6 semaines.
Si vous subissez une allogreffe de cellules souches utilisant des cellules souches provenant d'un donneur non apparenté ou d'un donneur non concordant majeur, vous pourriez avoir besoin d'un traitement de conditionnement d'intensité plus élevée.
Vous pourriez avoir un traitement de conditionnement différent si vous subissez une greffe allogénique utilisant des cellules souches provenant du sang du cordon ombilical ou d'un parent à moitié compatible.
Vous pouvez accéder à des informations détaillées sur les régimes de conditionnement sur le Site Web d'Eviq.
Réinjecter des cellules souches
Une fois la chimiothérapie de conditionnement intensive terminée, les cellules souches sont réinfusées. Ces cellules souches commencent lentement à produire de nouvelles cellules sanguines saines. Finalement, ils produiront suffisamment de cellules saines pour repeupler toute la moelle osseuse, reconstituant toutes les cellules sanguines et immunitaires.
La réinjection des cellules souches est une procédure simple. C'est comme une transfusion sanguine. Les cellules sont données par une ligne dans la ligne centrale. Le jour où les cellules souches sont réinjectées est appelé « jour zéro ».
Avec toute intervention médicale, il existe un risque de réaction à la perfusion de cellules souches. Pour la plupart des gens, il n'y a pas de réaction, mais d'autres peuvent éprouver :
- Se sentir malade ou être malade
- Mauvais goût ou sensation de brûlure dans la bouche
- Hypertension
- Réaction allergique
- Infection
Dans les greffes de cellules souches allogéniques, lorsque ces cellules données s'installent (ou se greffent) chez le receveur (patient). Ils commencent à fonctionner dans le cadre du système immunitaire et peuvent attaquer les cellules du lymphome. Ceci est appelé effet greffon contre lymphome.
Dans certains cas, suite à une greffe allogénique, les cellules du donneur attaquent également les cellules saines du patient. C'est appelé maladie du greffon contre l'hôte (GVHD).
Greffe de vos cellules souches
La greffe se produit lorsque les nouvelles cellules souches commencent à prendre progressivement le relais en tant que cellules souches primaires. Cela se produit généralement environ 2 à 3 semaines après la perfusion de cellules souches, mais peut prendre plus de temps, surtout si les nouvelles cellules souches proviennent du sang du cordon ombilical.
Pendant que les nouvelles cellules souches se greffent, vous courez un risque très élevé de contracter une infection. Les personnes doivent généralement rester à l'hôpital pendant cette période, car elles peuvent tomber malades et doivent pouvoir recevoir un traitement immédiatement.
Pendant que vous attendez que votre numération globulaire s'améliore, vous pourriez avoir certains des traitements suivants pour soutenir votre rétablissement :
- Transfusions sanguines - pour un faible nombre de globules rouges (anémie)
- Transfusions de plaquettes – pour les faibles taux de plaquettes (thrombocytopénie)
- Antibiotiques – pour les infections bactériennes
- Médicaments antiviraux – pour les infections virales
- Médicament antifongique – pour les infections fongiques
Syndrome de greffe
Après avoir reçu les nouvelles cellules souches, certaines personnes développent les symptômes suivants 2 à 3 semaines plus tard, généralement au moment de la greffe de cellules :
- Fièvre : température élevée de 38 degrés ou plus
- Une éruption cutanée rouge
- La diarrhée
- Rétention d'eau
C'est ce qu'on appelle le "syndrome de greffe". Elle est plus fréquente après une autogreffe de cellules souches (autologue) qu'après une greffe de cellules souches d'un donneur (allogénique).
C'est un effet secondaire courant de la greffe et il est traité avec des stéroïdes. Ces symptômes peuvent également être causés par d'autres facteurs, y compris la chimiothérapie, et peuvent ne pas être un signe de syndrome de prise de greffe.
Certains protocoles hospitaliers courants lors d'une greffe comprennent :
- Vous restez généralement seul dans une chambre d'hôpital pendant la durée de votre séjour
- La chambre d'hôpital est nettoyée régulièrement et les draps et taies d'oreiller sont changés tous les jours
- Vous ne pouvez pas avoir de plantes ou de fleurs vivantes dans votre chambre
- Le personnel hospitalier et les visiteurs doivent se laver les mains avant d'entrer dans votre chambre
- Parfois, les visiteurs et le personnel hospitalier peuvent avoir besoin de porter des gants, des blouses ou des tabliers et des masques faciaux lorsqu'ils vous rendent visite
Les gens ne devraient pas vous rendre visite s'ils ne se sentent pas bien - Les enfants de moins d'un certain âge peuvent ne pas être autorisés à visiter du tout - bien que certains hôpitaux leur permettent de le faire si les enfants vont bien
Une fois que votre numération globulaire est rétablie et que le patient se sent suffisamment bien, il peut rentrer chez lui. Passé ce délai, ils seront suivis de près par l'équipe médicale.
Complications de la greffe de cellules souches
Maladie du greffon contre l'hôte (GvHD)
La réaction du greffon contre l'hôte (GvHD) est une complication fréquente d'une allogreffe de cellules souches. Cela se produit lorsque :
- Les lymphocytes T du donneur (également appelés « greffons ») reconnaissent les antigènes d'autres cellules du corps du receveur (appelés « hôte ») comme étrangers.
- Après avoir reconnu ces antigènes, les lymphocytes T donneurs attaquent alors les cellules de leur nouvel hôte.
Cet effet peut être utile lorsque les lymphocytes T du nouveau donneur attaquent les cellules lymphomateuses restantes (appelé effet greffon contre lymphome). Malheureusement, les cellules T du donneur peuvent également attaquer les tissus sains. Cela peut provoquer des effets secondaires graves.
La plupart du temps, la GvHD provoque des symptômes légers à modérés, mais parfois, elle peut être grave et même mettre la vie en danger. Avant et après la greffe, les patients reçoivent un traitement pour réduire le risque de développer la GvHD. L'équipe de transplantation surveille étroitement le patient pour détecter tout signe de GvHD afin de pouvoir le traiter le plus tôt possible, s'il se développe.
La GvHD est classée comme « aiguë » ou « chronique » selon les signes et les symptômes.
Risque d'infection
Suite à une greffe de cellules souches, les fortes doses de chimiothérapie auront éliminé beaucoup de globules blancs, dont un globule blanc appelé neutrophiles. Un faible taux de neutrophiles est appelé neutropénie. Une neutropénie prolongée expose une personne à un risque très élevé de développer une infection. Les infections peuvent être traitées, mais si elles ne sont pas détectées tôt et traitées immédiatement, elles peuvent mettre la vie en danger.
Pendant l'hospitalisation, immédiatement après la greffe de cellules souches, l'équipe soignante prendra des précautions pour prévenir le développement d'infections et surveillera de près les signes d'infection. Bien que de nombreuses précautions soient prises pour réduire le risque de contracter une infection, la plupart des patients qui subissent une allogreffe de cellules souches contracteront une infection.
Au cours des premières semaines après la greffe, les patients sont les plus à risque de développer une infection bactérienne. Ces infections comprennent les infections du sang, la pneumonie, les infections du système digestif ou les infections cutanées.
Au cours des prochains mois, les patients sont les plus à risque de développer des infections virales et il peut s'agir de virus qui dormaient dans le corps avant la greffe et qui peuvent éclater lorsque le système immunitaire est affaibli. Ils ne provoquent pas toujours de symptômes. Des tests sanguins réguliers après la greffe seront effectués pour s'assurer qu'une poussée d'une infection virale appelée cytomégalovirus (CMV) est détectée tôt. Si un test sanguin montre la présence de CMV - même sans symptômes - le patient recevra un traitement avec des médicaments antiviraux. Plus d'un cycle de traitement peut être nécessaire et ce traitement pourrait prolonger le séjour à l'hôpital.
La numération globulaire commence à augmenter entre 2 et 4 semaines après une allogreffe de cellules souches. Cependant, cela peut prendre plusieurs mois, voire parfois des années, pour que le système immunitaire se rétablisse complètement.
À sa sortie de l'hôpital, l'équipe médicale doit indiquer les signes d'infection à rechercher et qui contacter en cas d'infection possible ou de toute autre chose pouvant inquiéter le patient.
Effets secondaires de la chimiothérapie à très haute dose
Les patients sont susceptibles de ressentir des effets secondaires du traitement anticancéreux à haute dose. Les effets secondaires suivants peuvent être courants et plus d'informations sont disponibles dans le effets secondaires
- Mucosite buccale (maux de bouche)
- Anémie (faible nombre de globules rouges)
- Thrombocytopénie (faible numération plaquettaire)
- Nausée et vomissements
- Troubles digestifs (diarrhée ou constipation)
Échec de greffe
L'échec de la greffe se produit si les cellules souches transplantées ne parviennent pas à s'installer dans la moelle osseuse et à fabriquer de nouvelles cellules sanguines. Cela signifie que la numération globulaire ne se rétablit pas ou qu'elle commence à se rétablir mais redescend ensuite.
L'échec de la greffe est grave mais il est rare après une allogreffe de cellules souches, surtout si le donneur est compatible.
L'équipe médicale surveillera de près la numération globulaire et si la nouvelle cellule souche commence à échouer, le patient pourrait être traité initialement avec des hormones de facteur de croissance. Ceux-ci peuvent encourager les cellules souches de la moelle osseuse à produire plus de cellules.
Si les cellules souches du donneur ne se greffent pas, le patient pourrait avoir besoin d'une deuxième greffe de cellules souches. Cette deuxième greffe peut provenir soit du même donneur de cellules souches, soit d'un autre.
Effets tardifs
Les effets tardifs sont des problèmes de santé qui peuvent se développer des mois ou des années après le traitement du lymphome. La plupart des centres de transplantation ont des services dédiés aux effets tardifs qui offrent des programmes de dépistage pour détecter les effets tardifs le plus tôt possible. Cela donne au patient les meilleures chances d'être traité avec succès s'il développe des effets tardifs.
Les patients peuvent également être à risque de développer un trouble lymphoprolifératif post-transplantation (PTLD) - des lymphomes qui peuvent se développer chez les personnes qui prennent des médicaments immunosuppresseurs après une greffe. Cependant, le PTLD est rare. La plupart des patients qui ont subi une greffe ne développent pas de PTLD.
Suivi des soins
Après une greffe de cellules souches, il y aura des rendez-vous réguliers (hebdomadaires) avec le médecin. Le suivi se poursuivra pendant des mois et des années après le traitement, mais de moins en moins fréquemment au fil du temps. A terme, les médecins transplanteurs pourront confier les soins de suivi au médecin généraliste des patients.
Environ 3 mois après une greffe, un PET scan, Scanographie (facultatif) ponction de moelle osseuse (BMA) peuvent être programmées pour évaluer comment se déroule la reprise.
Il est courant de devoir retourner à l'hôpital pour se faire soigner dans les semaines et les mois qui suivent une greffe, mais avec le temps, le risque de complications graves diminue.
Les patients sont également susceptibles de ressentir des effets secondaires du traitement à forte dose et peuvent se sentir mal et très fatigués. Cependant, il faut généralement environ un an pour se remettre d'une greffe de cellules souches.
L'équipe médicale doit vous conseiller sur d'autres facteurs à prendre en compte pendant la période de récupération. Lymphoma Australia a une page Facebook privée en ligne, Lymphoma Down Under, où vous pouvez poser des questions et obtenir le soutien d'autres personnes touchées par un lymphome ou une greffe de cellules souches.
Que se passe-t-il après une greffe de cellules souches ?
Traitement de finition peut être une période difficile pour de nombreux patients, car ils se réadaptent à la vie après la greffe. Certaines des préoccupations courantes peuvent être liées à :
- Physique
- Bien-être mental
- Santé émotionnelle
- Les relations
- Travail, études et activités sociales
Informations complémentaires
Steve a reçu un diagnostic de lymphome à cellules du manteau en 2010. Steve a survécu à une greffe de cellules souches autologue et allogénique. C'est l'histoire de Steve.
Dr Nada Hamad, hématologue et médecin spécialiste de la greffe de moelle osseuse
Hôpital St Vincent, Sydney
Dr Amit Khot, hématologue et médecin spécialiste de la greffe de moelle osseuse
Centre de cancérologie Peter MacCallum et hôpital royal de Melbourne
Dr Amit Khot, hématologue et médecin spécialiste de la greffe de moelle osseuse
Centre de cancérologie Peter MacCallum et hôpital royal de Melbourne
Dr Amit Khot, hématologue et médecin spécialiste de la greffe de moelle osseuse
Centre de cancérologie Peter MacCallum et hôpital royal de Melbourne
Dr Amit Khot, hématologue et médecin spécialiste de la greffe de moelle osseuse
Centre de cancérologie Peter MacCallum et hôpital royal de Melbourne

