An autologní transplantace kmenových buněk je intenzivní léčba, kdy pacient dostává zpět své vlastní kmenové buňky. To se liší od toho, když obdržíte něčí (dárcovské) kmenové buňky, což se nazývá an alogenní transplantace kmenových buněk.
Přehled autologní transplantace kmenových buněk
Autologní transplantaci kmenových buněk lze popsat jako a zachránit léčba. Autologní kmenové buňky jsou podávány jako záchrana pro imunitní systém. „Autologní“ je formální název pro něco, co pochází od sebe sama, na rozdíl od něčeho, co pochází od někoho jiného. Při autologní transplantaci kmenových buněk jsou transplantovanými buňkami pacientovy vlastní buňky, které jsou do nich reinfundovány zpět.
Důvodem, proč lze termín záchrana použít k popisu transplantace autologních kmenových buněk, je ten, že když lymfom nereaguje na léčbu nebo se po léčbě neustále vrací, jsou zapotřebí přísnější opatření, aby se lymfom jednou provždy pokusil vymýtit. To obecně zahrnuje velmi vysoké dávky chemoterapie.
Tyto velmi vysoké dávky zabijí imunitní systém (včetně lymfomu). Následky takto těžké léčby však znamenají, že se imunitní systém nebude schopen sám zotavit, autologní kmenové buňky poskytují záchranu poškozenému imunitnímu systému a pomáhají mu znovu se vzchopit a fungovat.
Cílem transplantace kmenových buněk
Existuje řada důvodů, proč pacienti s lymfomem mohou potřebovat transplantaci kmenových buněk, včetně:
- K léčbě pacientů s lymfomem, kteří jsou v remisi, ale mají „vysoké riziko“ návratu lymfomu
- Lymfom se vrátil po počáteční standardní léčbě první linie, takže se používá intenzivnější (silnější) chemoterapie, aby se dostaly zpět do remise (žádné zjistitelné onemocnění)
- Lymfom je refrakterní (ne zcela odpověděl) na standardní léčbu první linie s cílem dosáhnout remise
Autologní (vlastní buňky) transplantace kmenových buněk
Pokud by autologní kmenové buňky nebyly podávány, imunitní systém by byl příliš slabý na to, aby se bránil jakýmkoli infekcím. To znamená, že jednoduché infekce, kterých si silný imunitní systém sotva všimne, mohou vést k život ohrožujícím infekcím a nakonec ke smrti.
Proces autologní transplantace kmenových buněk
Dr Amit Khot, hematolog a lékař pro transplantaci kostní dřeně
Peter MacCallum Cancer Center a Royal Melbourne Hospital
- Příprava: to zahrnuje určitou léčbu ke snížení lymfomu (může zahrnovat až 2 dávky chemoterapie). Další léčba se provádí ke stimulaci kostní dřeně k produkci dostatečného množství kmenových buněk pro odběr.
- Sbírka kmenových buněk: toto je proces sklizně kmenových buněk, který se obvykle provádí pomocí aferézního stroje, který pomáhá filtrovat kmenové buňky z cirkulující krve. Kmenové buňky se zmrazí a skladují až do dne reinfuze.
- Kondiční ošetření: toto je chemoterapie, která se podává ve velmi vysokých dávkách k odstranění všech lymfomů
- Reinfuze kmenových buněk: po podání vysokých dávek jsou pacientovy vlastní kmenové buňky, které byly předtím shromážděny, reinfundovány zpět do krevního řečiště.
- Přihojení: toto je proces, při kterém se znovu infuzované buňky usazují v těle a posilují imunitní systém a zachraňují ho před prodlouženou neutropenií.
Transplantace kmenových buněk je intenzivní forma léčby a v Austrálii jsou pouze vybrané nemocnice, které mohou tuto léčbu poskytnout. V některých případech to tedy může znamenat přemístění do větších měst, ve kterých se transplantační nemocnice nachází.
Může trvat mnoho měsíců a někdy i let, než se imunitní systém po autologní transplantaci plně zotaví. Většina lidí podstupujících autologní transplantaci kmenových buněk bude v nemocnici v průměru 3 – 6 týdnů. Obvykle jsou přijati do nemocnice několik dní před transplantačním dnem (den, kdy jsou buňky reinfuzovány) a zůstávají v nemocnici, dokud se jejich imunitní systém nezotaví na bezpečnou úroveň.
PŘÍPRAVA
Před transplantací kmenových buněk jsou potřebné přípravky. Každá transplantace je jiná, váš transplantační tým by měl vše zorganizovat za vás. Některé z přípravků mohou zahrnovat:
Vložení středové čáry
Pokud pacient ještě nemá centrální linku, bude mu před transplantací zavedena. Centrální katetr může být buď PICC (periferně zavedený centrální katétr), nebo to může být CVL (centrální žilní katetr). Lékař rozhodne, která centrální linie je pro pacienta nejlepší.
Centrální linie umožňuje pacientům dostávat mnoho různých léků současně. Pacienti obecně potřebují během transplantace spoustu různých léků a krevních testů a centrální linka pomáhá sestrám řídit péči o pacienta.
Chemoterapie
Vysokodávková chemoterapie je vždy podávána jako součást transplantačního procesu. Vysoká dávka chemoterapie se nazývá kondiční terapie. Mimo vysokodávkovou chemoterapii potřebují někteří pacienti záchrannou chemoterapii. Záchranná terapie je stav, kdy je lymfom agresivní a musí být redukován, než může pokračovat zbytek transplantačního procesu. Název zachránit pochází ze snahy zachránit tělo před lymfomem.
Přemístění kvůli léčbě
Pouze některé nemocnice v Austrálii jsou schopny provádět transplantaci kmenových buněk. Z tohoto důvodu se mohou pacienti muset přemístit ze svého domova do oblasti blíže nemocnici. Některé transplantační nemocnice mají ubytování pro pacienty, ve kterých mohou bydlet pacient a pečovatel. Pokud máte v léčebném centru sociálního pracovníka, promluvte si s ním, abyste se dozvěděli více o možnostech ubytování.
Zachování plodnosti
Transplantace kmenových buněk může ovlivnit schopnost mít děti. Je důležité, aby pacienti diskutovali o dostupných možnostech pro zachování plodnosti. Pokud jste ještě neměli děti nebo chcete pokračovat ve své rodině, je nejlepší si před zahájením léčby promluvit s lékařským týmem o plodnosti.
Steve byl diagnostikován s lymfomem z plášťových buněk v roce 2010. Steve přežil autologní i alogenní transplantaci kmenových buněk. Tohle je Stevův příběh.
Praktické tipy pro přípravu na transplantaci
Transplantace kmenových buněk obvykle vyžaduje dlouhý pobyt v nemocnici. Může být užitečné zabalit některé z těchto věcí:
- Několik párů měkkého, pohodlného oblečení nebo pyžama a spousta spodního prádla
- Zubní kartáček (měkký), zubní pasta, mýdlo, jemný zvlhčovač, jemný deodorant
- Vlastní polštář (před přijetím do nemocnice vyperte povlak na polštář a jakékoli osobní přikrývky/koberečky – vyperte je za tepla, abyste snížili počet bakterií, protože váš imunitní systém bude velmi zranitelný).
- Pantofle nebo pohodlné boty a spousta párů ponožek
- Osobní věci pro zpestření nemocničního pokoje (fotografie vašich blízkých)
- Zábavní předměty, jako jsou knihy, časopisy, křížovky, iPad/notebook/tablet. Nemocnice může být velmi nudná, pokud nemáte co dělat.
- Kalendář pro sledování data, dlouhé hospitalizace mohou rozmazat všechny dny dohromady.
Sběr kmenových buněk
Odběr kmenových buněk z periferní krve
Odběr periferních kmenových buněk je odběr buněk z periferního krevního řečiště.
Před odběrem periferních kmenových buněk dostává většina pacientů injekce růstového faktoru. Růstové faktory stimulují produkci kmenových buněk. To pomáhá kmenovým buňkám přesunout se z kostní dřeně do krevního řečiště, připravené k odběru.
Kmenové buňky se sbírají procesem známým jako aferéza. Zařízení na aferézu se používá k odběru a následnému oddělení kmenových buněk od zbytku krve.
Před odběrem kmenových buněk dostanete chemoterapii, která sníží nebo odstraní lymfom před odběrem.
Odebrané kmenové buňky jsou zmrazené a skladované, dokud nebudete připraveni na jejich opětovnou infuzi nebo transplantaci. . Tyto kmenové buňky budou rozmraženy bezprostředně před opětovnou infuzí, obvykle u lůžka.
Jak funguje aferéza
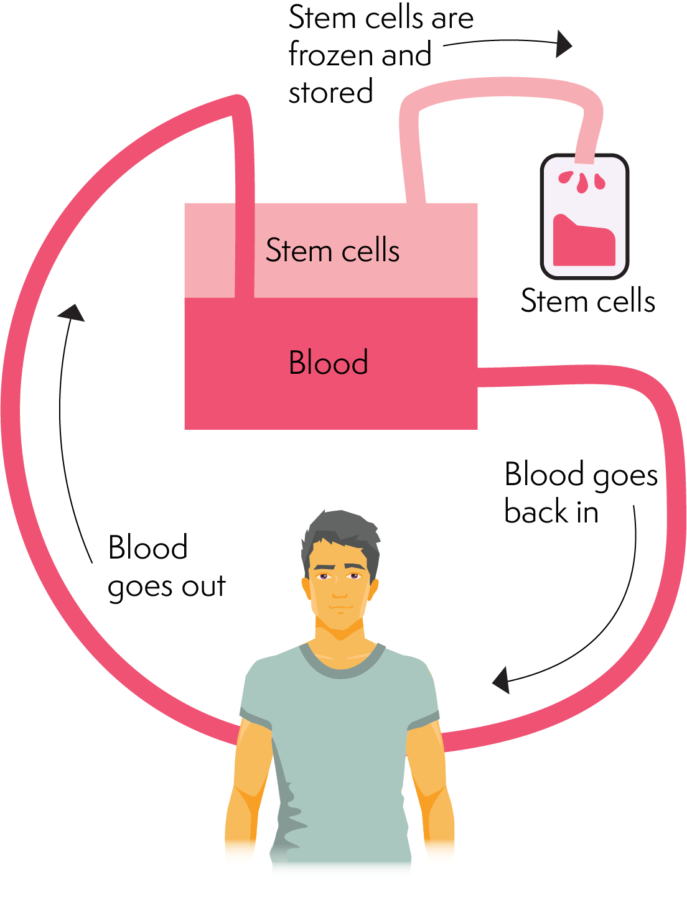
Zařízení na aferézu odděluje různé složky krve. Dělá to oddělením dostatečného množství kmenových buněk potřebných pro transplantaci. Aferéza zahrnuje zavedení kanyly (jehly/katétru) do velké žíly na paži nebo do vascath (speciální centrální linie). Kanyla nebo vascath pomáhá krvi cestovat ven z těla a do aferézy.
Stroj pak oddělí kmenové buňky do sběrného sáčku. Jakmile krev projde fází odběru buněk. Putuje zpět do těla. Tento proces trvá několik hodin (zhruba 2 – 4 hodiny). Aferézní odběr se opakuje několik dní, dokud se neshromáždí objem odběru nebo dostatek kmenových buněk.
Odběr periferních kmenových buněk nezpůsobuje žádnou trvalou bolest. Jehla (kanyla nebo vascath) zavedená do žíly je cítit určitým nepohodlí. Může se také objevit mírná „bolest kostí“ v důsledku injekcí růstového faktoru. Tato bolest je obecně dobře zvládnutelná perorálním paracetamolem. Aferéza je dnes nejběžnějším způsobem sběru kmenových buněk.
Kondiční terapie
Kondicionační terapie je vysokodávková chemoterapie, která se podává ve dnech před transplantací. Kondicionační terapií je chemoterapie a někdy se radiační terapie podává v kombinaci. Dva cíle kondiční terapie jsou:
- Zabít co nejvíce lymfomu
- Snižte populaci kmenových buněk
Existuje mnoho různých kombinací chemoterapie a radiační terapie, které lze použít v přípravných režimech. Ošetřující tým rozhodne, jaký režim přípravy je pro pacienta nejlepší. To bude záviset na podtypu lymfomu, historii léčby a dalších individuálních faktorech, jako je věk, celkový zdravotní stav a kondice.
Pacienti s komorbiditami, kteří mají vyšší riziko komplikací, budou mít obecně terapii se sníženou intenzitou. Tomu se říká „režim kondicionování se sníženou intenzitou“. Kondicionační terapie může být vysoce intenzivní nebo snížená. V obou režimech je léčba agresivní. Výsledkem je, že spolu s lymfomem odumře mnoho zdravých buněk.
Hospitalizace často začíná od začátku kondiční terapie. Některé kondicionační terapie lze provádět na ambulantních klinikách, ale přijetí do nemocnice proběhne 1-2 dny před transplantací. Pacienti mohli být přijati do nemocnice na 3-6 týdnů. Toto je vodítko, protože každá transplantace je jiná a někteří pacienti budou potřebovat více lékařské péče po dobu delší než 6 týdnů.
U lymfomů je jedním z nejběžnějších režimů přípravy chemoterapeutický protokol nazývaný BEAM:
- B – BCNU® nebo BCNU nebo karmustin
- E – Etoposid
- A – Ara-C nebo cytarabin
- M – Melfalan
BEAM se podává v nemocnici po dobu 6 dnů, než jsou pacientovy vlastní kmenové buňky vráceny zpět. Léky se podávají centrální linií.
Odpočítávání pro návrat vašich kmenových buněk ode dne zahájení kondicionační terapie. Den nula je vždy dnem přijetí buněk. Pokud jste například obdrželi protokol BEAM, který trvá 6 dní, první den tohoto protokolu se nazývá den –6 (mínus 6). Odpočítává se každý den s druhým dnem známým jako den -5 atd., dokud se nedostanete do dne 0, kdy jsou pacientovy buňky vráceny.
Poté, co pacient obdrží své kmenové buňky zpět, dny se počítají nahoru. Den po přijetí buněk se nazývá den +1 (plus jedna), druhý den je den +2 atd.
Reinfuze kmenových buněk
Po ukončení intenzivní chemoterapie jsou kmenové buňky reinfuzovány. Tyto kmenové buňky pomalu začnou produkovat nové, zdravé krvinky. Nakonec budou produkovat dostatek zdravých buněk k opětovnému osídlení celé kostní dřeně a doplní všechny krevní a imunitní buňky.
Reinfuze kmenových buněk je jednoduchý postup. Je to podobné jako krevní transfuze a buňky jsou podávány linkou do centrální linie. Den, kdy jsou kmenové buňky reinfuzovány, je „Den nula“.
Při jakémkoli lékařském zákroku existuje riziko reakce na infuzi kmenových buněk. U většiny pacientů nedochází k žádné reakci, ale jiní mohou zaznamenat:
- Pocit nevolnosti nebo nemoci
- Špatná chuť nebo pocit pálení v ústech
- Vysoký krevní tlak
- Alergická reakce
- Infekce
Při autologní (vlastní) transplantaci jsou kmenové buňky zmrazené a skladované před reinfuzí. Tento proces zmrazování zahrnuje smíchání buněk v konzervačním prostředku. Někteří pacienti mohou reagovat na tento konzervační prostředek spíše než na kmenové buňky. Častým vedlejším účinkem tohoto konzervantu jsou změny dechu, způsobuje sladkou vůni dechu.
Přihojení kmenových buněk
Přihojení je, když nové kmenové buňky začnou postupně přebírat roli primárních kmenových buněk. K tomu obvykle dochází přibližně 2-3 týdny po infuzi kmenových buněk.
Zatímco se nové kmenové buňky štěpí, pacient je vystaven velmi vysokému riziku infekce. Pacienti obvykle musí po tuto dobu zůstat v nemocnici, protože mohou onemocnět a potřebují okamžitou léčbu.
Komplikace transplantací kmenových buněk
Nežádoucí účinky kondicionační chemoterapie
Pacienti pravděpodobně pociťují vedlejší účinky léčby vysokými dávkami chemoterapie. Existuje samostatná část o nejčastějších vedlejší účinky léčby lymfomu, včetně praktických tipů, jak se vyrovnat s některými běžnými:
- Orální mukositida (bolest v ústech)
- Anémie (nízký počet červených krvinek)
- Trombocytopenie (nízký počet krevních destiček)
- Nevolnost a zvracení
- Problémy s trávicím traktem (průjem nebo zácpa)
Riziko infekce
Po transplantaci kmenových buněk vysoké dávky chemoterapie eliminují mnoho bílých krvinek, včetně bílých krvinek nazývaných neutrofily, které způsobují neutropenii. Prodloužená neutropenie vystavuje pacienty velmi vysokému riziku rozvoje infekce. Infekce lze léčit, ale pokud nejsou zachyceny včas a okamžitě léčeny, mohou být život ohrožující.
Během hospitalizace, ihned po transplantaci kmenových buněk, bude ošetřující tým přijímat opatření, aby zabránil rozvoji infekcí, a bude pečlivě sledovat příznaky infekce. Přestože je přijato mnoho opatření ke snížení rizika nákazy infekcí, většina pacientů, kteří mají transplantaci autologních kmenových buněk, dostane infekci.
V prvních dnech po transplantaci jsou pacienti vystaveni nejvyššímu riziku rozvoje bakteriální infekce, jako jsou infekce krevního řečiště, zápal plic, infekce trávicího systému nebo kožní infekce.
V příštích měsících jsou pacienti nejvíce ohroženi rozvojem virových infekcí. Mohou to být viry, které před transplantací ležely v těle spící a mohou vzplanout, když je imunitní systém nízký. Ne vždy způsobují příznaky, ale pravidelné krevní testy po transplantaci by měly identifikovat vzplanutí virové infekce zvané cytomegalovirus (CMV). Pokud krevní testy prokážou přítomnost CMV – i bez příznaků – bude pacient léčen antivirotiky.
Krevní obraz začíná stoupat mezi 2 až 4 týdny po transplantaci autologních kmenových buněk. Může však trvat mnoho měsíců, někdy i let, než se imunitní systém plně zotaví.
Pacienti by měli být po návratu domů informováni, na jaké příznaky infekce si mají dávat pozor a na koho se mají obrátit, pokud existuje potenciální riziko infekce nebo čehokoli jiného, co pacienta znepokojuje.
Pozdní efekty
Pozdní následky jsou zdravotní problémy, které se mohou rozvinout měsíce nebo roky po ukončení léčby lymfomu. Většina transplantačních center má specializované služby pro pozdní následky, které nabízejí screeningové programy k co nejrychlejší detekci pozdních následků. To dává pacientovi nejlepší šanci na úspěšnou léčbu, pokud se objeví nějaké pozdní účinky.
Transplantační tým poradí, jaké pozdní afekty jsou u pacientů ohroženy rozvojem a co dělat, aby se riziko jejich rozvoje snížilo. Další informace naleznete v části 'Pozdní efekty"
Pacienti mohou být také ohroženi rozvojem potransplantační lymfoproliferativní porucha (PTLD) – lymfomy, které se mohou vyvinout u pacientů, kteří po transplantaci užívají imunosupresiva. PTLD je však vzácná a u většiny pacientů, kteří podstoupili transplantaci, se PTLD nerozvine. Transplantační tým prodiskutuje všechna jednotlivá rizika a jakékoli známky nebo příznaky, na které je třeba dávat pozor.
Následná péče
Po transplantaci kmenových buněk budou mít pacienti pravidelné schůzky se svým lékařem. Tyto schůzky se budou snižovat s postupem času a zotavením. Sledování bude pokračovat měsíce a roky po léčbě, ale postupem času stále méně často. Transplantační lékaři budou nakonec schopni předat následnou péči vašemu praktickému lékaři.
Přibližně 3 měsíce po transplantaci může být nařízeno vyšetření PET, CT a/nebo aspirát kostní dřeně (BMA), aby se zjistilo, jak probíhá rekonvalescence.
Je běžné, že se v týdnech a měsících, které následují po transplantaci, musí vrátit do nemocnice k ošetření, ale jak čas plyne, riziko vážných komplikací klesá.
Pacienti po transplantaci pravděpodobně také pociťují vedlejší účinky léčby vysokými dávkami. Pacienti se někdy mohou cítit špatně a velmi unavení. Je důležité věnovat čas zotavení po transplantaci kmenových buněk.
Lékařský tým by měl poskytnout rady ohledně dalších faktorů, které je třeba vzít v úvahu během fáze zotavování.
Co se stane po transplantaci kmenových buněk
Dokončovací ošetření může být pro mnoho lidí náročným obdobím, protože se po transplantaci znovu přizpůsobí životu. Někteří lidé nemusí začít pociťovat některé z těchto problémů týdny až měsíce po ukončení léčby rakoviny, protože začnou přemýšlet o svých zkušenostech nebo nemají pocit, že se zotavují, když začnou přemýšlet o svých zkušenostech nebo se nemají pocit, že se zotavují tak rychle, jak by měli. Některé z běžných obav mohou souviset s:
- Fyzický
- Duševní pohoda
- Emocionální zdraví
- Vztahy
- Pracovní, studijní a společenské aktivity
Zdraví a pohoda
Možná již máte zdravý životní styl, nebo si možná budete přát po léčbě provést nějaké pozitivní změny životního stylu. Provedení malých změn, jako je jídlo a zvýšení vaší kondice, může zlepšit vaše zdraví a pohodu a pomoci vašemu tělu zotavit se. Je jich mnoho strategie péče o sebe které vám mohou pomoci zotavit se z léčby.

