Léčba lymfomu je často život zachraňující rozhodnutí. Zároveň vás však vystavuje většímu riziku, že se v pozdějším životě rozvine druhá rakovina. Ve většině případů se druhá rakovina může objevit více než 10 let po zahájení léčby lymfomu. Ve velmi vzácných případech se to může stát dříve.
Oslabený imunitní systém, chemoterapie a radiační terapie mohou zvýšit vaše riziko druhé rakoviny, která se liší od vašeho původního lymfomu. Jiné léčby mohou také zvýšit vaše riziko.
Ne každý, kdo podstoupil léčbu, dostane druhou rakovinu, ale je důležité si uvědomit riziko, abyste mohli zvládnout své zdraví a včas získat lékařskou pomoc. Pravidelné kontroly u praktického lékaře, hematologa, onkologa nebo radiačního onkologa jsou důležitou součástí toho, abyste zajistili včasné zachycení všech druhých nádorů a jejich léčbu v případě potřeby.
Tato stránka poskytne informace o tom, co hledat, jaké prohlídky byste měli podstoupit a kdy navštívit lékaře s novými příznaky.
Co je druhá rakovina
Druhá rakovina je vývoj nové rakoviny, která nesouvisí s vaší původní diagnózou lymfomu nebo CLL. to je ne relaps nebo transformace vašeho lymfomu/CLL.
Pro více informací o relapsu nebo transformovaném lymfomu klikněte na odkazy níže.
Proč vznikají druhé druhy rakoviny?
Některé léčby fungují tak, že mění způsob, jakým funguje váš imunitní systém, zatímco jiné způsobují přímé poškození DNA vašich buněk. To je důležité, protože pomáhá ničit buňky lymfomu. Může to však také zvýšit vaše riziko druhé rakoviny, protože váš imunitní systém může být oslabený nebo poškození DNA může nakonec vést k tomu, že z vašeho imunitního systému unikne více ničemných (poškozených) buněk a budou se množit, dokud se z nich nestane rakovina.
Většina lidí nedostane druhou rakovinu. Je však důležité vědět o svém riziku, abyste mohli podstoupit rutinní screening a včas získat lékařskou pomoc.
Jak buňky normálně rostou?
Normálně buňky rostou a množí se velmi přísně kontrolovaným a organizovaným způsobem. Jsou naprogramováni tak, aby rostli a chovali se určitým způsobem a v určitých časech se množili nebo umírali.
Buňky samy o sobě jsou mikroskopické – to znamená, že jsou tak malé, že je nevidíme. Ale když se všechny spojí dohromady, tvoří každou část našeho těla včetně kůže, nehtů, kostí, vlasů, lymfatických uzlin, krve a tělesných orgánů.
Existuje mnoho kontrol a vyvážení, které zajišťují, že se buňky vyvíjejí správným způsobem. Patří mezi ně „imunitní kontrolní body“. Imunitní kontrolní body jsou body během buněčného růstu, kde náš imunitní systém „kontroluje“, že buňka je normální, zdravá buňka.
Pokud se buňka zkontroluje a zjistí se, že je zdravá, pokračuje v růstu. Pokud je nemocná nebo je nějakým způsobem poškozena, je buď opravena, nebo zničena (odumře) a odstraněna z našeho těla prostřednictvím našeho lymfatického systému.
- Když se buňky množí, je to tzv buněčné dělení.
- Když buňky zemřou, je to tzv apoptóza.
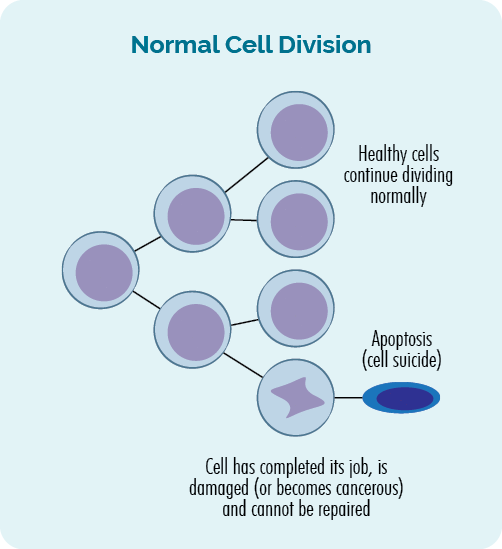
Tento proces buněčného dělení a apoptózy je regulován geny v naší DNA a v našich tělech probíhá neustále. Každý den vyrábíme biliony buněk, abychom nahradili ty staré, které dokončily svou práci nebo se poškodily.
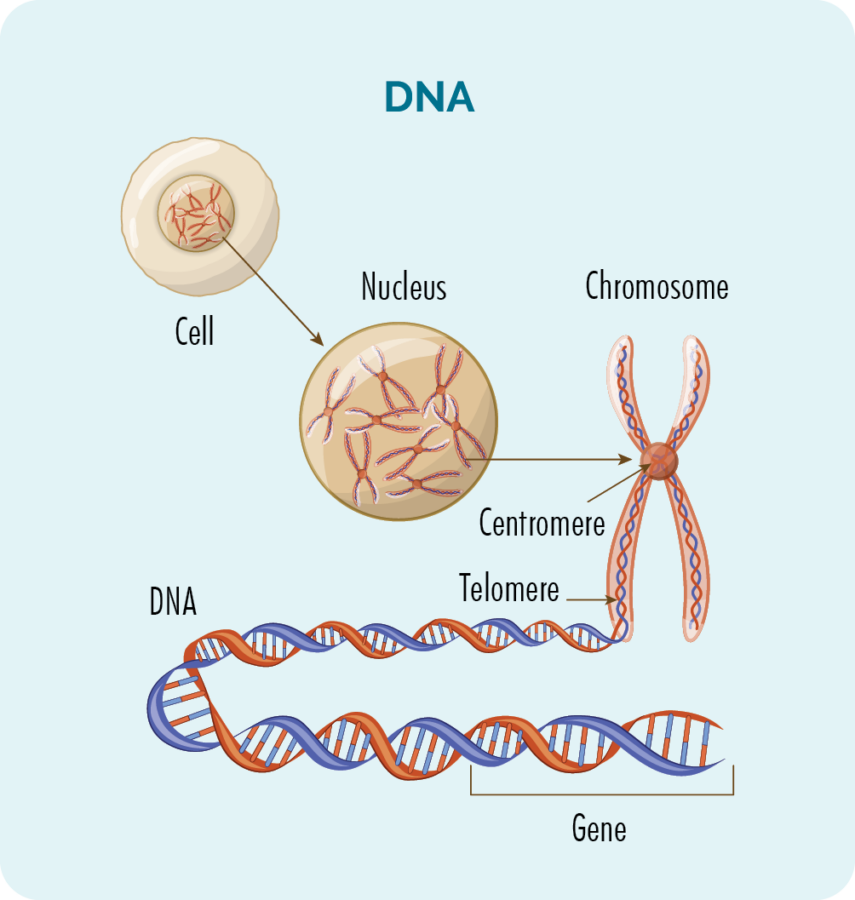
Geny a DNA
Uvnitř každé buňky (kromě červených krvinek) je jádro s 23 páry chromozomů.
Chromozomy se skládají z naší DNA a naše DNA se skládá z mnoha různých genů, které poskytují „recept“ na to, jak by naše buňky měly růst, množit se, pracovat a nakonec zemřít.
Rakovina nastane, když dojde k poškození nebo chybám v našich genech. Některé léčby lymfomu mohou způsobit trvalé poškození genů.
Více o tom, co se stane, když jsou poškozeny naše geny a DNA, se dozvíte ve videu níže. Nelámejte si hlavu se všemi názvy proteinů a procesů, názvy nejsou tak důležité jako to, co dělají.
Co je to rakovina?
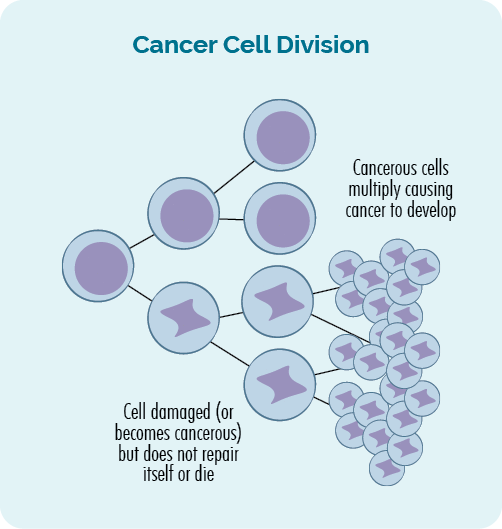
Rakovina je gentiková nemoc. Dochází k ní, když v našem případě dojde k poškození nebo chybám gens, což vede k abnormálnímu, nekontrolovanému růstu buněk.
K rakovině dochází, když nekontrolovaný a abnormální růst buněk pokračuje a tvoří nádor nebo nárůst rakovinných buněk ve vašem krevním nebo lymfatickém systému.
Tyto změny v naší DNA se někdy nazývají genetické mutace nebo genetické variace.
Sekundární rakoviny se objevují v důsledku léčby poškození vaší první rakoviny – lymfom nebo CLL, které způsobují vaší DNA, geny nebo imunitní systém.
Jaký druh sekundární rakoviny se může objevit?
Léčba lymfomu vás může vystavit mírně vyššímu riziku jakéhokoli typu rakoviny. Riziko některých druhých druhů rakoviny však může být vyšší v závislosti na typu léčby, kterou podstupujete, a na umístění léčeného lymfomu.
Léčba chemoterapií může zvýšit vaše riziko o vteřinu rakovina krve jako je myelom nebo leukémie, nebo pokud jste měli Hodgkinův lymfom, může se u vás vyvinout podtyp non-Hodgkinova lymfomu. Terapie T-buněk v autě může zvýšit riziko vzniku T-buněčného lymfomu, leukémie nebo rakoviny kůže, ačkoli se předpokládá, že riziko je malé.
Riziko druhé rakoviny po léčbě ozařováním souvisí s oblastí vašeho těla, na kterou byla léčba ozařováním zaměřena.
Kliknutím na nadpisy níže se dozvíte více o riziku častějších typů druhé rakoviny.
Rakovina kůže může být:
- Karcinomy bazálních buněk
- Spinocelulární karcinom
- Melanomy
- karcinomy z Merkelových buněk.
Rakovina prsu je častější u žen než u mužů, ale muži stále mohou onemocnět rakovinou prsu. Pokud jste podstoupili ozařování hrudníku, můžete mít zvýšené riziko vzniku rakoviny prsu později v životě.
Měli byste začít s každoročními kontrolami, jako je mamografie a ultrazvuk, od věku 30 let nebo 8 let po zahájení léčby lymfomu/CLL – podle toho, co nastane dříve.
Vaše riziko vzniku rakoviny prsu jako dlouhodobého účinku léčby lymfomu je vyšší, pokud jste podstoupili ozařování hrudníku, když vám bylo méně než 30 let.
Požádejte svého praktického lékaře (místního lékaře), aby vám ukázal, jak kontrolovat hrudky v prsou. Měsíčně kontrolujte hrudky a případné změny oznamte svému praktickému lékaři.
Může se u vás vyvinout druhý a nesouvisející lymfom. Tohle je liší se od relapsu nebo transformovaného lymfomu.
Pokud jste například již dříve podstoupili léčbu Hodgkinova lymfomu, může se u vás vyvinout druhý lymfom, který je podtypem nehodgkinského lymfomu (NHL). Pokud jste v minulosti měli NHL, může se u vás vyvinout jiný typ NHL nebo Hodgkinův lymfom.
U některých lidí se vyvinul T-buněčný lymfom po CAR T-buněčné terapii B-buněčného lymfomu.
klikněte zde z více informací na příznaky lymfomu a kdy navštívit svého lékaře.
V závislosti na typu léčby, kterou jste podstoupili, můžete mít zvýšené riziko rozvoje typu leukémie nazývaného akutní myeloidní leukémie (AML). Příznaky AML zahrnují:
- Krvácení nebo tvorba modřin snadnější než obvykle nebo fialová nebo načervenalá skvrnitá vyrážka.
- Únava a celková slabost
- Hubnutí se ztrátou chuti k jídlu nebo bez ní
- Boláky, které se nehojí podle očekávání
- Horečka a/nebo zimnice
- Infekce, které se stále vracejí nebo nemizí
- Obtížné dýchání, dušnost nebo bolest na hrudi
- Změny ve vašich krevních testech.
Zeptejte se svého lékaře, zda máte zvýšené riziko rozvoje AML a jaká následná opatření můžete potřebovat.
Pokud jste podstoupili ozařování hrudníku, můžete mít mírně zvýšené riziko vzniku rakoviny plic později v životě. Toto riziko se zvyšuje, pokud kouříte, ale mohou ho dostat i nekuřáci.
Novější techniky radiační léčby ji činí bezpečnější a snižují riziko, ale měli byste svému lékaři hlásit jakékoli respirační příznaky, pokud trvají déle než dva týdny. Tyto zahrnují:
- Pocit dušnosti bez důvodu
- Pocit únavy nebo zadýchání se při cvičení dříve, než se očekávalo
- Bolest na hrudi
- Nepohodlí při dýchání
- Kašel s nebo bez hlenu
- Vykašlávání krve.
Pokud jste podstoupili ozařování krku nebo krku, můžete mít zvýšené riziko vzniku rakoviny štítné žlázy.
Příznaky rakoviny štítné žlázy zahrnují:
- Bolest v krku nebo bolest v přední části krku, která se může šířit až k uším
- Knedlík v přední části krku
- Otok v krku
- Obtížné polykání nebo dýchání
- Změny vašeho hlasu
- Kašel, který neustupuje.
Pokud je některý z těchto příznaků závažný nebo pokud trvá déle než 2 týdny, navštivte svého místního lékaře (GP).
Radiace do břicha nebo střev může zvýšit riziko vzniku rakoviny střev později v životě. Všechny změny nahlaste svému lékaři ke kontrole. Změny, které můžete získat, zahrnují:
- Průjem nebo zácpa
- Nadýmání nebo bolest břicha a břicha
- Krev, když jdete na záchod – může to vypadat jako jasně červená krev nebo tmavě lepkavé černé lejno
- Obtíže s jídlem kvůli pocitu sytosti
- Nevolnost a zvracení
- Hubnutí bez pokusu.
Můžete být vystaveni zvýšenému riziku rakoviny prostaty, pokud jste podstoupili ozařování břicha nebo pánve nebo jste užívali jiné typy protirakovinných léků, jako je chemoterapie, cílená nebo imunoterapie.
Pravidelně kontrolujte prostatu u svého praktického lékaře a oznamujte jakékoli změny, jako jsou:
- potíže s proudem moči (brečení) nebo potřeba jít více než obvykle
- změny v dosažení erekce nebo krve ve vašem spermatu
- bolest, nadýmání nebo nepříjemné pocity v břiše.
Jaká druhá rakovina vám může hrozit a jaké následné testy a skeny byste měli podstoupit. S organizací těchto testů vám pomůže váš praktický lékař.
Vyplatí se riskovat léčbu?
Toto je velmi osobní rozhodnutí. Riziko vzniku druhé rakoviny, i když je vyšší než u těch, kteří lymfom nepodstoupili, je stále nízké.
Tím, že budete mít léčbu nyní, můžete doufejme dosáhnout remise nebo dokonce vyléčení svého současného lymfomu. To vám může poskytnout mnoho dalších let kvalitního života.
Vědomí, že existuje riziko druhé rakoviny, může způsobit úzkost, ale také to znamená, že víte, na jaké příznaky si dávat pozor a kdy navštívit lékaře. Znamená to také, že budete pečlivě sledováni a necháte si udělat skeny nebo testy, abyste včas odhalili případnou druhou rakovinu. To vám, doufejme, poskytne nejlepší šanci na úspěšnou léčbu.
Pouze vy však můžete rozhodnout, jaká rizika jste ochotni podstoupit se svým zdravím. Zeptejte se svého hematologa na rizika spojená s nedostatkem léčby, kterou doporučují. Zeptejte se jich na vaše rizika druhé rakoviny a jaké následné testy byste měli podstoupit.
Pak si promluvte se svými blízkými nebo s psychologem, pokud potřebujete. Rozhodujte se na základě informací, které jste dostali, a toho, co je pro vás správné. Pokud máte pocit, že nemáte dostatek informací, můžete také požádat o druhý názor na svou léčbu. Váš hematolog nebo praktický lékař vám může pomoci zajistit druhý názor.
Jaké následné testy bych měl mít?
Neexistuje žádný specifický protokol, který by provedl následné testování na druhou rakovinu po léčbě. Je to proto, že to, co potřebujete, bude záviset na typu lymfomu, který jste měli, jakou léčbu jste podstoupili a na postižených oblastech vašeho těla.
Promluvte si se svým hematologem nebo onkologem o typech následných testů, které byste měli podstoupit. Níže je však uveden návod, co je třeba zvážit.
- Pravidelné krevní testy podle doporučení vašeho onkologa nebo hematologa.
- Měsíční sebekontroly prsou (změny oznamte co nejdříve svému praktickému lékaři) a mamograf a/nebo ultrazvuk podle doporučení lékaře.
- Každoroční mamograf a ultrazvuk od věku 30 let nebo 8 let po ozáření hrudníku, pokud léčba byla před dosažením věku 30 let.
- Pap stěry podle doporučení lékaře.
- Každoroční kožní kontroly – častěji, pokud to doporučí váš lékař.
- Screening střev každý druhý rok od věku 50 let a dříve, pokud to doporučí váš lékař.
- Kontroly prostaty každoročně od 50 let věku a dříve, pokud to doporučí váš lékař.
- Očkování podle doporučení lékaře.
Shrnutí
- Léčba lymfomu může být život zachraňující, ale všechny typy léčby vás také vystavují vyššímu riziku, že později v životě dostanete druhou rakovinu.
- Druhé rakoviny nejsou recidivou nebo transformací vašeho původního lymfomu. Je to jiný typ rakoviny, který nesouvisí s vaším lymfomem.
- Léčba radioterapií vás může vystavit většímu riziku druhé rakoviny v oblasti, kam bylo záření nasměrováno.
- Chemoterapie může zvýšit riziko druhé rakoviny krve nebo jiných typů solidních nádorů.
- Rakoviny kůže jsou nejčastějším druhým nádorovým onemocněním. Roční kožní kontroly jsou důležité.
- Muži i ženy mohou dostat rakovinu prsu, i když je častější u žen. Pokud jste měli ozařování hrudníku, začněte provádět měsíční sebekontroly a všechny změny oznamte svému lékaři.
- Udržujte si aktuální informace o všech doporučených screeningových testech, skenech a očkováních.
- Zeptejte se svého hematologa, onkologa nebo radiačního onkologa na vaše rizika druhé rakoviny a vytvořte si s nimi plán následné péče.
- Pokud ještě nemáte praktického lékaře, kterému důvěřujete, vyhledejte ho a dejte mu vědět o své léčbě a probíhajících rizicích. Požádejte je, aby se spojili s vaším hematologem, onkologem nebo radiačním onkologem, který vám poskytne pokyny k průběžné následné péči.

