Els canvis als pulmons poden ocórrer durant o després del tractament del limfoma. S'anomenen els canvis als pulmons com a efecte secundari del tractament toxicitats pulmonars. Aquests canvis poden afectar la teva forma física i la teva capacitat respiratòria. És possible que us sentiu sense alè més fàcil que abans del tractament o que la vostra forma física ja no és la que era.
Aquesta pàgina web proporcionarà informació sobre quins canvis poden passar, per què es produeixen i com es poden gestionar.
Què fan els nostres pulmons?
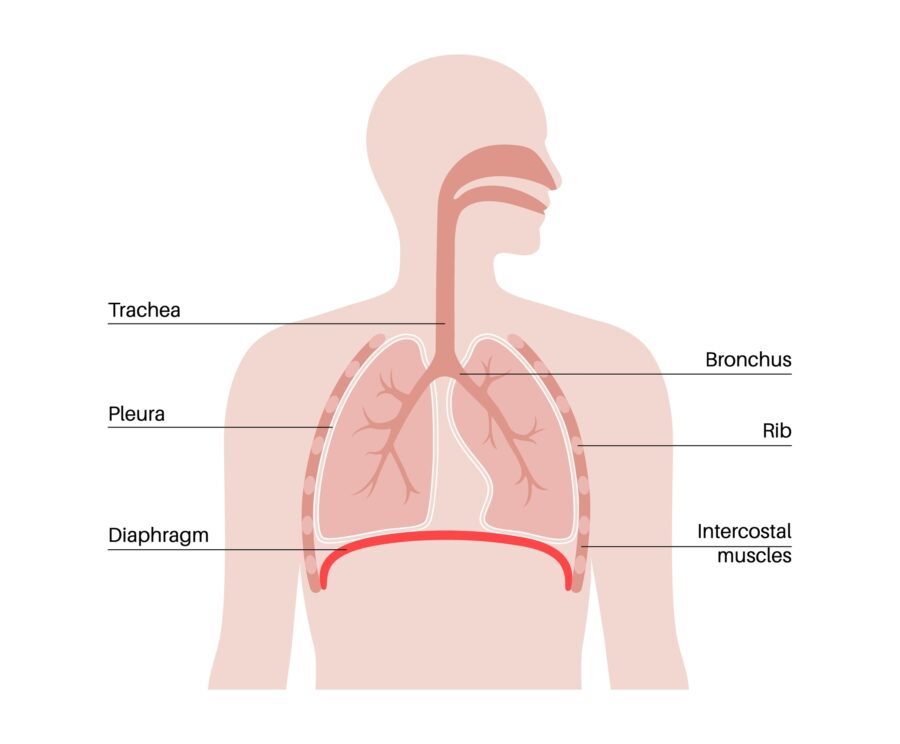
Els nostres pulmons són òrgans que ens ajuden a respirar. S'expandeixen a mesura que inspirem i es contrauen a mesura que expirem. És als nostres pulmons on l'hemoglobina dels nostres glòbuls vermells recull oxigen per lliurar-lo a la resta del nostre cos, i on els glòbuls vermells deixen productes de rebuig com el diòxid de carboni perquè exhalem.
Tenim dos pulmons, un al costat dret i un altre al costat esquerre del nostre pit. Com que el nostre cor també està al costat esquerre del nostre pit, el pulmó esquerre és una mica més petit que el de la dreta. El nostre pulmó dret té 3 segments (anomenats lòbuls) i el pulmó esquerre només té 2 lòbuls.
Altres funcions dels nostres pulmons
El flux d'aire dels nostres pulmons és necessari per parlar i regular la nostra veu.
Els nostres pulmons tenen un paper important a l'hora de protegir-nos dels gèrmens que creen infeccions i malalties. Els limfòcits de cèl·lules B dels nostres pulmons produeixen un anticòs anomenat Immunoglobulina A, que ajuda a combatre les infeccions respiratòries.
Els nostres pulmons també produeixen un tipus de mucositat que atrapa i mata els gèrmens per evitar que causin infeccions.
En eliminar el diòxid de carboni quan expirem, els nostres pulmons ajuden a evitar que el nostre cos es torni massa àcid. A curt termini, si el nostre cos es torna massa àcid podem tenir:
- batec cardíac ràpid
- fatiga i debilitat
- mareig
- confusió
- nàusees i vòmits o pèrdua de gana.
Tanmateix, si els nostres cossos romanen massa àcids a llarg termini, podem estar en més risc de patir determinades condicions i malalties, com ara:
- càries
- càncer
- malaltia del cor
- al · lèrgies
- dany a la nostra gola o estómac
- obesitat
- problemes amb el nostre sistema nerviós, cor o músculs.
Què causa els canvis pulmonars?
Alguns limfomes i tractaments per al limfoma poden causar canvis als pulmons.
Limfoma
El limfoma mediastí primari comença al mig del pit (mediastí) i pot afectar els pulmons. Moltes persones amb limfoma de Hodgkin també poden començar al mediastí. I altres poden tenir un limfoma que s'estén al pit o pressiona els pulmons. Alguns limfomes fins i tot poden començar als pulmons.
Tots aquests limfomes poden afectar els teus pulmons si són prou grans com per pressionar-los i evitar que s'expandeixin completament quan inspires o que es contraguin quan expires. Si el vostre limfoma es troba als vostres pulmons, pot afectar la forma en què funcionen.
Tractaments que poden causar toxicitat pulmonar
Tot i que la quimioteràpia és molt eficaç per combatre molts limfomes, alguns medicaments de quimioteràpia poden presentar toxicitats pulmonars.
Bleomicina
La bleomicina és una quimioteràpia que s'utilitza habitualment per tractar el limfoma de Hodgkin i pot poques vegades provocar canvis pulmonars. Tanmateix, el risc de toxicitat pulmonar relacionada amb la bleomicina augmenta si:
- majors de 40 anys
- fumar
- tenen altres afeccions pulmonars
- té problemes amb els ronyons.
L'oxigen a dosis altes s'utilitza sovint als hospitals o durant el busseig. Si es necessita oxigen a l'hospital, és possible que se us ofereixi aire mèdic en lloc d'oxigen a dosis altes. Assegureu-vos Informeu sempre als vostres metges i infermeres que heu tingut bleomicina, fins i tot si la vau tenir fa anys. Probablement enumeraran l'oxigen com una al·lèrgia per assegurar-se que no se't donen dosis altes d'oxigen.
És una bona idea portar una targeta o portar una polsera o polsera per fer saber a la gent que no pot tenir dosis altes d'oxigen en cas que alguna vegada us trobeu en una situació que no us ho podeu comunicar.
La bleomicina s'utilitza habitualment en els protocols de quimioteràpia ABVD i eBEACOPP.
Altres quimioteràpies
A continuació s'enumeren altres quimioteràpies que poden causar toxicitats pulmonars. Tanmateix, és important recordar que aquests efectes secundaris són rars i la majoria de les persones que reben tractaments no desenvoluparan toxicitat pulmonar.
- metotrexat
- gemcitabina
- busulfán
- carmustí
- melfalan
- ciclofosfamida
- clorambucil
- citarabina
- quimioteràpia a base de platí com el cisplatí o el carboplatí.
A diferència de la bleomicina, si la vostra toxicitat pulmonar és causada per un tipus diferent de quimioteràpia, encara podreu utilitzar dosis altes d'oxigen si cal sense risc addicional.
La radioteràpia pot augmentar el risc de toxicitats pulmonars si la radiació arriba al pit, al mediastí o als pulmons. El risc és més gran si també has tingut o estàs fent quimioteràpia.
Algunes immunoteràpies també poden causar toxicitats pulmonars. Aquests inclouen anticossos monoclonals utilitzats habitualment en el tractament del limfoma com el rituximab, l'obinutuzumab i el brentuximab vedotin.
Els inhibidors del punt de control immunitari com el pembrolizumab i el nivolumab poden provocar una reacció immune als pulmons que fa que el sistema immunitari no reconegui les cèl·lules dels pulmons com a art de vostè. Així, en canvi, el vostre sistema immunitari pot veure aquestes cèl·lules com un germen i pot atacar-les. Aquest tipus de reaccions s'han de tractar de manera diferent de les toxicitats pulmonars causades per altres tractaments i normalment inclou esteroides per aturar la reacció immune.
Símptomes de canvis pulmonars
Heu d'informar tots els símptomes nous o que empitjoren al vostre metge o infermera perquè us puguin avaluar. En molts casos, és possible que no necessiteu cap tractament, però si ho feu, retardar el tractament pot arribar a ser molt greu ràpidament. Moltes toxicitats pulmonars poden ser temporals i no necessiten tractament o només a curt termini. Rarament, les toxicitats pulmonars tenen efectes duradors que es convertiran en una condició de salut permanent.
Els símptomes que podeu experimentar amb toxicitats pulmonars inclouen:
- dificultat per respirar
- dificultat per respirar sense cap motiu
- sibilàncies o respiració sorollosa
- canvis en la veu o dificultat per parlar
- mareig o confusió
- formigueig sota la pell
- tos
- dolor de pit
- un color blavós al voltant dels llavis, els dits de les mans o els peus
- empitjorament de qualsevol afecció pulmonar existent, com ara l'asma o la malaltia pulmonar obstructiva crònica (MPOC).
Quan consultar al seu metge
Poseu-vos en contacte amb el vostre metge per a una revisió si teniu algun dels símptomes anteriors. Si consulteu el vostre metge de capçalera (metge local) o un metge que no sigui el vostre hematòleg o oncòleg, feu-li saber què:
- símptomes que està tenint, quan van començar i si han empitjorat,
- quin tractament està tenint i quan el vas fer per última vegada.
Truqueu a una ambulància o aneu al servei d'urgències més proper si teniu una temperatura de 38 graus o més, si teniu dolor al pit, si us falta molt l'alè o si us trobeu molt malament.
Com es diagnostiquen els canvis pulmonars?
El vostre metge farà un examen físic i escoltarà els vostres pulmons. Aleshores tindran altres aspectes com l'última vegada que vau rebre el tractament i quin tractament vau tenir, anàlisis de sang recents i altres medicaments que podríeu estar prenent. Un cop tinguin la imatge completa, determinaran quines proves addicionals necessiteu. Aquests poden incloure:
- radiografia de tòrax
- TC o ressonància magnètica del pit
- prova d'esput
- prova de funció pulmonar
- broncoscòpia
- proves de sang.
Tractament dels canvis pulmonars
El tractament per a la toxicitat pulmonar i altres canvis pulmonars dependrà del tipus de tractament que hàgiu tingut, de la gravetat dels vostres símptomes i del tipus de canvis pulmonars que s'hagin produït.
Toxicitat pulmonar dels tractaments
Quan es produeixen canvis pulmonars com a resultat de la toxicitat pulmonar causada pels vostres tractaments, us poden oferir:
- Medicaments com esteroides, antihistamínics, ventolin o sulbutamol. Es pot demanar medicaments com una pastilla, per via intravenosa (a la vena), com a inflador o nebulitzador (per ser inspirat).
- Antibiòtics, medicaments antifúngics o antivirals si té o corre risc de tenir una infecció pulmonar.
- Fisioteràpia toràcica i exercicis
- Temps addicional abans dels propers tractaments.
Canvis pulmonars pel limfoma
Els canvis pulmonars que es produeixen com a resultat del limfoma al pit o als pulmons es gestionaran de manera diferent a la toxicitat pulmonar. Quan el limfoma és la causa dels canvis pulmonars, el tractament serà reduir el limfoma per evitar la pressió sobre o dins dels pulmons. Això vol dir que necessitareu tractament com ara quimioteràpia, radiació o cirurgia per eliminar o reduir el limfoma.
A mesura que el limfoma es fa més petit o s'elimina, els pulmons haurien de començar a funcionar correctament de nou, millorant els seus símptomes.
Viure amb canvis pulmonars
Quan els canvis pulmonars es tornen permanents, poden afectar moltes àrees de la teva vida. Pot trigar un temps a recuperar-se i aprendre quina és la teva nova capacitat i com viure dins dels teus límits. És possible que tingueu nous medicaments que necessiteu prendre, o cites addicionals a l'hospital.
Les coses que podeu fer per millorar la vostra qualitat de vida amb els canvis pulmonars inclouen:
- Obteniu un pla de salut mental del vostre metge de capçalera per ajudar-vos a fer front a la por, l'ansietat o l'estrès afegit que teniu a causa d'aquests canvis.
- Obteniu un pla de gestió del metge de capçalera amb el vostre metge de capçalera local. Aquests plans us poden oferir 5 cites de salut aliada sense cost o molt poc per a vosaltres. Aquests poden incloure dietista, fisiòleg de l'exercici, fisioterapeuta, terapeuta ocupacional i molt més.
- Mantingueu un pes saludable per a la vostra alçada. Un dietista pot ajudar amb això si teniu baix o sobrepès, o voleu obtenir més informació sobre l'alimentació saludable.
- Feu exercici regularment: un fisiòleg de l'exercici us pot ajudar a elaborar una rutina d'exercicis que us agrada i que podeu gestionar.
- Consulteu un fisioterapeuta per fer exercicis d'enfortiment pulmonar.
- Feu que un terapeuta ocupacional revisi la vostra llar i les vostres activitats per veure com us poden ajudar a gestionar les vostres activitats de la vida diària amb menys estrès als pulmons.
resum
- Els canvis pulmonars poden ocórrer com a símptoma del limfoma o com a efecte secundari del tractament.
- Els canvis pulmonars causats pels vostres tractaments s'anomenen toxicitat pulmonar.
- Les toxicitats pulmonars són rares i poden ser temporals o permanents.
- Informeu al vostre metge tots els símptomes nous o que empitjoren. Feu-los saber quin tractament vau rebre, la darrera vegada que el vau fer i SEMPRE digueu als vostres metges i infermeres si ho teniu SEMPRE tenia bleomicina o un inhibidor del punt de control immunitari com pembrolizumab o nivolumab.
- Truqueu a una ambulància si tens una temperatura de 38 graus o més, tens dolor al pit, tens molta falta d'alè o estàs molt malament.
- És possible que hàgiu de veure un altre metge anomenat metge respiratori per gestionar els canvis pulmonars.
- El tractament dependrà del tipus de canvis que tingui, dels seus símptomes i del tractament que hagi tingut.
- Feu que el vostre metge de capçalera faci un pla de salut mental i un pla de gestió del metge de capçalera si teniu canvis a llarg termini als pulmons o voleu ajuda addicional encara que els vostres canvis pulmonars siguin temporals.
- Truqueu a les nostres infermeres d'atenció al limfoma si voleu parlar dels vostres símptomes o voleu més informació. Feu clic al botó de contacte amb nosaltres a la part inferior de la pantalla per obtenir les dades de contacte.

